
过敏性紫癜(allergic purpura)又称舒亨综合征(Henoch-Schonlein Purpura,HSP)是常见的毛细血管变态反应性疾病,主要病理基础为广泛的毛细血管炎以皮肤紫癜、消化道黏膜出血关节肿胀疼痛和肾炎等为主要临床表现,少数患者还伴有血管神经性水肿。部分患者再次接触过敏原可反复发作。过敏性紫癜可发生于任何年龄,以儿童及青少年为多见,尤以学龄前及学龄期儿童发病者多,一岁以内婴儿少见男女发病比为14~2.1。本病四季均可发病,而以春秋季发病居多。近年来,过敏性紫癜的患病率有增高的趋势。

第一节 病因
过敏原可由于多种因素引起,但对每一具体病例寻找其确切病因,往往有一定的难度。
1.细菌和病毒感染 是引起本病最常见原因,以β溶血性链球菌所致的上呼吸道感染最多见。在病程中或痊愈后,再次患上呼吸道感染常使病情加重或导致复发。此外,结核分枝杆菌、金黄色葡萄球菌、肺类球菌及伤寒杆菌亦可导致本病,病毒感染常见为流感、麻疹风疹、水痘 流行性腮腺炎和肝炎病毒等。
2.寄生虫感染 主要机制是机体对寄生虫的代谢产物和幼虫死后释放的异体蛋白等过敏所致。以蝈虫最多见,其次为钩虫、丝虫、血吸虫、鞭虫、疟原虫及阴道滴虫等。
3.食物因素 主要有牛奶、蛋类、鱼、虾、蛤、鸡肉及羊肉等。为特异体质对动物蛋白过敏所致。此外,巧克力及蚕豆也可引起本病。
4.药物因素 如青霉素、链霉素、氯霉素、红霉素、磺胺类、解热镇痛药类、碘化物、对氨柳酸、异烟肼、苯巴比妥类、水合氯醛、安宁、阿托品、麻黄碱、洋地黄制剂、奎尼丁、氢氯噻嗪、D860、硫氧嘧啶、奎宁、人工合成的雌激素、丙酸睾酮、胰岛素、枸橼酸乙胺嗪以及金、汞、砷、铋制剂等。
5.其他诱发因素 如寒冷刺激、花粉吸入、外伤、昆虫叮咬、结核分枝杆菌试验、预防接种以及精神因素等。

第二节 临床表现
过敏性紫癜以儿童及青少年为多见,春秋两季发病者居多。发病可急可缓,以急性发病居多。多数患儿发病前1~3周有上呼吸道感染史。可有不规则低热、乏力、头痛、咽痛、上呼吸道感染及全身不适等症状及非特异性表现。临床上由于病变的部位不-而有不同的表现,有皮肤型、腹型、关节型、肾型、混合型等。
1.皮肤症状 皮疹是本病主要的表现,多见于下肢远端,踝关节周围密集。其次于臀部及上肢,也可发生于面部,躯干部罕见。皮疹的形态、色泽可有不同。皮损初起有皮肤瘙痒,出现小型荨麻疹或粉红色斑丘疹,压之褪色。继而色泽加深,形成红斑。红斑中心发生点状出血,颜色由粉红色渐变成暗紫色,即为紫癜。紫癜可融合成片。最后色泽变为棕色而消退,不留痕迹。此外,尚有多形性红斑和结节性红斑。血管神经性水肿可见于头部、眼睑、唇部、手足及会阴部。有时肿胀处可有压痛。可称为“皮肤型”。
2.消化道症状 比较常见,可见于2/3的患儿。最常见者为腹痛,多为严重绞痛,发生于脐周,也可见于其他部位,3/4的患儿可有压痛。同时可有呕吐。继而可见血便,严重者为血水样大便。吐血少见。常易误诊为急腹症,特别在出现皮疹以前时,为此而行剖腹检查者不在少数。少数患者可并发肠套叠,偶见发生肠梗阻穿孔及出血性坏死性小肠炎。临床称为“腹型”,亦称为Henoch紫癜。
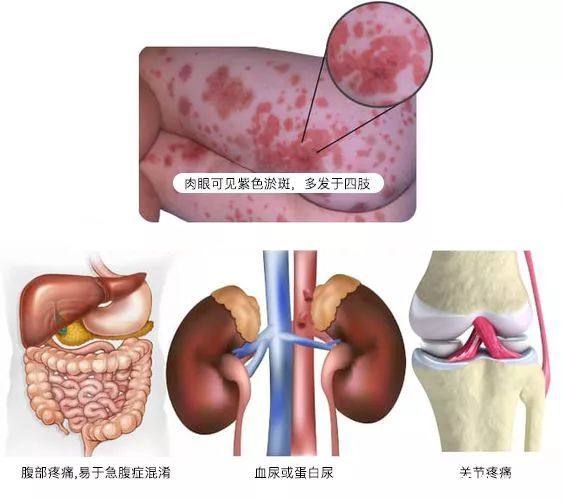
3.关节症状 约半数患儿可有多发症、游走性关节痛或关节炎,多发生在膝、踝、肘、腕等关节,以下肢关节多见,关节周围有皮疹者肿胀更为明显,有时局部有压痛。关节腔可有渗液,多呈浆液性。关节症状多在数日内消失,不遗留变形。临床称为“关节型”亦称为Schonlein紫癜。
4.肾脏症状 约有1/3的患儿发生肾炎,年龄越小发生者越多,可为肉眼血尿或显微镜下血尿。一般出现于紫癜后2~4周,也可出现于皮疹消退后或疾病静止期。病情轻重不等,轻者居多,通常在数周内恢复,重症可发生肾功能减退,氮质血症和高血压脑病。少数病例血尿、蛋白尿或高血压可持续2年以上。临床称为“肾型”。
5.其他症状 以上各型临床表现中如有两种以上同时存在则称为“混合型”。其中同时有腹型和关节型症状者称为Henoch-Schonlein紫癜,其他如病变累及中枢神经系统、呼吸系统等可出现相应症状,少数可有视神经萎缩、虹膜炎或结膜、视网膜出血。75%患儿有脑电图异常,脑电图在6~20个月恢复正常,重症病例可因心肌缺氧、缺血引起心电图暂时性异常,偶见并发急性胰腺炎、睾丸炎及肺出血的报道。常见并发症可有肠套叠、肠梗阻、肠穿孔出血坏死性肠炎、颅内出血、吉兰巴雷综合征、心肌炎、急性胰腺炎睾丸炎及肺出血等。
因篇幅有限,下次再为大家继续介绍过敏性紫癜的实验室检查及治疗等,敬请期待!