
骨质疏松症(osteoporosis,OP)是一种以骨量降低和骨组织微结构破坏为特征,导致骨脆性增加和易于骨折的代谢骨病。按病因可分为原发性和继发性两类。继发性OP的原因多种多样,常由内分泌代谢疾病(如性腺功能减退症、甲亢等)、风湿性疾病(如类风湿性关节炎等)或全身性疾病引起。常见的原发性OP即绝经后骨质疏松症,多发生于绝经后女性。
一.病因
正常性成熟后骨的代谢主要以骨重建形式进行。更年期后,男性的骨密度下降速度一般慢于女性,因为后者除了年龄增长以外,还有雌激素缺乏的因素。凡使骨吸收增加和(或)骨形减少的因素都会导致骨丢失和骨质量下降,脆性增加,直至骨折。
1.骨吸收因素
①性激素缺乏
雌激素缺乏使破骨细胞功能增强,骨丢失加速,这是绝经后OP;
②活性维生素D缺乏和甲状旁腺(PTH)增高
由于高龄和肾功能减退等原因致肠钙吸收和维生素D生成减少,PTH呈代偿性分泌增多,导致骨转换率加速和骨丢失。
③细胞因子表达紊乱
骨组织的白细胞介素(IL)-1、IL-6和肿瘤坏死因子(TNF)增高,而护骨素减少,导致破骨细胞活性增强和骨吸收增加。
2.骨形成因素
①峰值骨量降低;②骨重建功能衰退
3.骨质量下降
骨质量主要与遗传因素有关,骨质量下降导致骨脆性和骨折的风险增高。
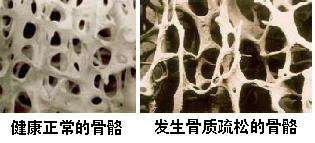
4.不良的生活方式和生活环境
OP和OP性骨折的危险因素很多,如高龄、吸烟、体力活动过少、酗酒、跌倒、长期卧床、长期服用糖皮质激素、光照减少、钙和维生素D摄入不足等。蛋白质摄入不足、营养不良和肌肉功能减退是老年人OP的重要原因。
二.临床表现
1.骨痛和肌无力
轻者无症状,仅在X线摄片或骨密度测量时被发现。较重病人常诉腰背疼痛、乏力或全身骨痛。骨痛通常为弥漫性,无固定部位,检查不能发现压痛区(点),乏力常于劳累或活动后加重,负重能力下降或不能负重。四肢骨折或髋部骨折时肢体活动明显受限,局部疼痛加重,有畸形或骨折阳性体征。
2.骨折
常因轻微活动、创伤、弯腰、负重、挤压或摔倒后发生骨折。多发部位为脊柱、髋部和前臂,其他部位亦可发生,如肋骨、盆骨、肱骨,甚至锁骨和胸骨等。脊柱压缩性骨折多见于绝经后OP病人,可单发或多发,有或无诱因,其突出表现为身材缩短;有时出现突发性腰痛,卧床而取被动体位。髋部骨折多在股骨颈部(股骨颈骨折),以老年性OP病人多见,通常与摔倒或挤压后发生。第一次骨折后,病人发生在此或反复骨折的概率明显增加。

3.并发症
驼背和胸廓畸形者常伴胸闷、气短、呼吸困难,甚至发绀等表现。肺活量、肺最大换气量和新排血量下降,极易并发上呼吸道和肺部感染。髋部骨折者常因感染、心血管病或慢性衰竭而死亡;幸存者生活自理能力下降或丧失,长期卧床加重骨丢失,使骨折极难愈合。
三.辅助检查
1.X线片
可以发现骨折以及其他病变,如骨关节炎、椎间盘疾病以及脊椎前移。骨质减少(低骨密度)摄片时可见骨透亮度增加,骨小梁减少及其间隙增宽,横行骨小梁消失,骨结构模糊,但通常需在骨量下降30%以上才能观察到。大体上可见椎体双凹变形,椎体前缘塌陷呈楔形变,亦称压缩性骨折,常见于第11、12胸椎和第1、2腰椎。
2.骨密度检测
骨密度检测是骨折的预测指标。测量何部位的骨密度,可以用来评估总体的骨折发生危险度;测量特定部位的骨密度可以预测局部的骨折发生的危险性。
四.日常护理
1.功能锻炼
在病情允许的情况下,鼓励病人下床活动和在阳光充足、气候温暖条件下的户外运动。如病人全身骨痛明显,在疼痛时注意多休息,在病情缓解期多以散步、太极推手等轻缓运动为主;如腰背疼痛明显,在疼痛时以卧床休息为主,病情缓解时以太极推手运动结合腰背肌肉锻炼;下肢无力抽搐者,短程散步及膝关节屈伸、直腿抬高运动;长期卧床不能行走者,可以在床上进行被动运动,如各关节活动度训练、坐立训练等。
2.饮食治疗
饮食应以含钙丰富的食品为主,如牛奶、虾皮、海藻类、豆类、芝麻、西瓜子等食品。

3.预防跌倒
骨质疏松患者容易跌倒并因此骨折,如果合并高血压、心脏病、视力障碍,也是造成跌 倒的危险因素。护理人员应对其进行风险评估,给予合理的指导
4.心理指导
应加强与患者的沟通交流,疏导患者负面情绪,防止因心理负担过重而影响治疗。大多数老年患者对骨质疏松的治疗不积极,应鼓励其树立战胜疾病的信心和决心,保持良好的情绪和积极的心态,鼓励患者积极配合药物治疗。
