
若出现"既往饮酒无反应,近期酒后明显脸红"的现象,主要与酒精代谢能力改变、健康状况变化及饮酒模式调整相关,其核心机制在于乙醛脱氢酶(ALDH2)活性降低引发的乙醛蓄积。

一、生理性代谢能力减退
1. 年龄相关的酶活性下降
酒精代谢依赖乙醇脱氢酶(ADH)和乙醛脱氢酶(ALDH2)的协同作用。30岁后,ALDH2活性随年龄增长逐渐降低,导致毒性物质乙醛(酒精代谢中间产物)无法有效转化为乙酸,蓄积后通过扩张毛细血管引发面部潮红、心悸等症状。
2. 基因缺陷的迟发表现
约30%-50%的东亚人群携带ALDH2基因突变(rs671位点),青年时期因肝脏代偿能力强,症状可能被掩盖。随器官功能自然衰退,该基因缺陷逐渐显现,表现为饮酒后脸红反应加剧。
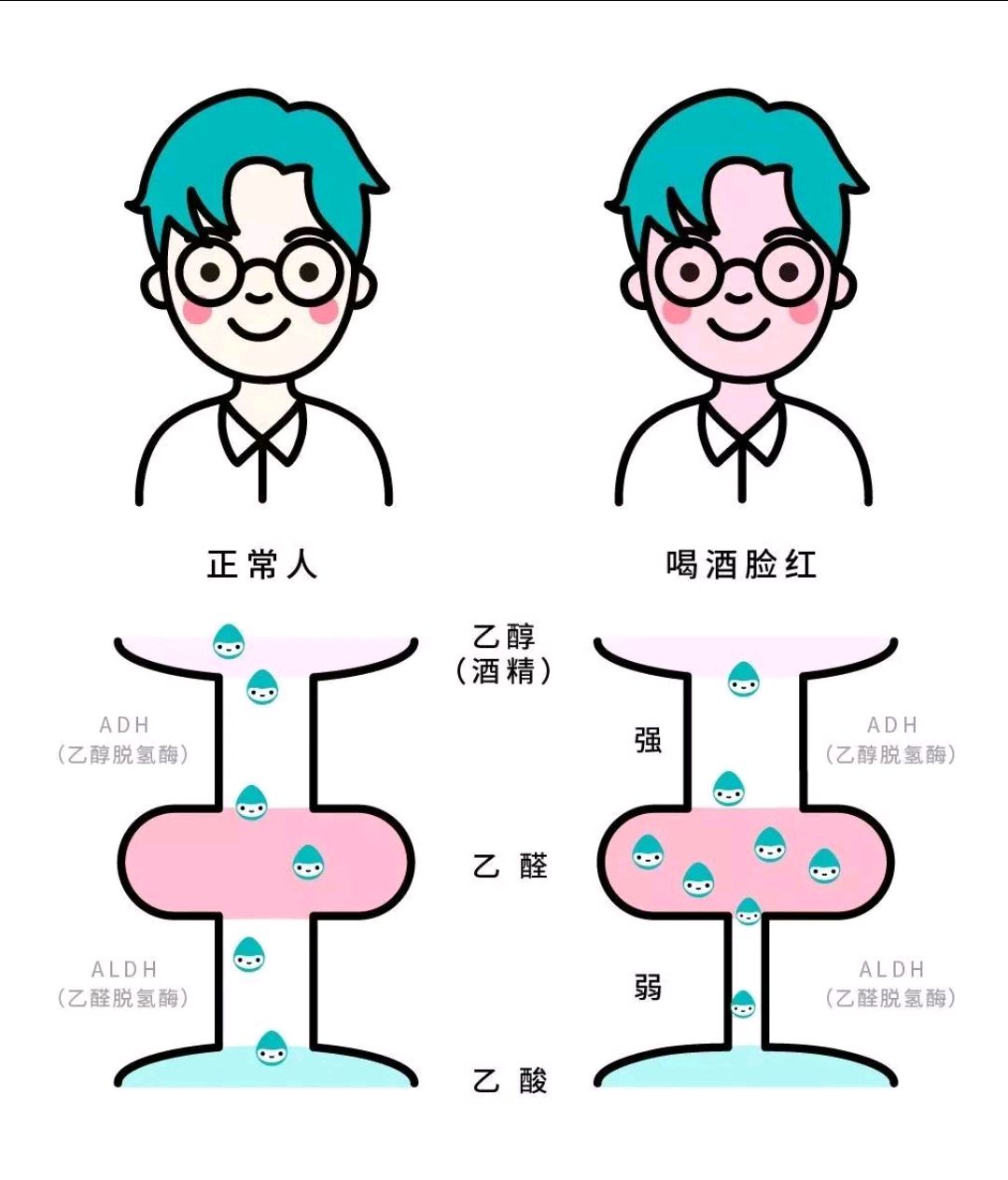
二、病理及环境影响因素
1. 消化系统功能受损
长期饮酒、慢性肝病(如脂肪肝)或胃肠道疾病会降低酒精代谢效率,酒精吸收速率改变可导致乙醛浓度异常升高。
2. 药物与食物相互作用
* 药物影响:头孢类抗生素、甲硝唑等药物可抑制ALDH2活性,引发"双硫仑样反应"(面色潮红、头痛、呕吐)
* 饮食因素:高脂饮食延缓胃排空,辛辣食物促进血液循环,均可能加重脸红表现
3. 免疫应答异常
对酒类中的杂醇油、色素或特定成分(如红酒组胺)产生过敏反应时,机体释放组胺引发血管扩张反应。
三、饮酒行为模式改变
1.短时过量饮酒:超出酶代谢阈值→乙醛短期剧增
2.空腹饮酒:加速酒精吸收→血乙醛峰值前移
3.酒精饮品混饮:增加发酵副产物摄入→代谢负担加重

四、风险警示与应对策略
️ 需立即就医的情况
伴随呼吸困难、全身性荨麻疹、意识模糊等症状,提示严重过敏反应或急性酒精中毒。
长期健康风险
ALDH2缺陷人群食管癌风险增高6-10倍(《Nature》2019年研究数据),建议控制酒精摄入。
✍️ 科学应对方案
1. 饮酒控制:单日酒精摄入≤15g(约啤酒450ml),避免空腹/混饮
2. 诱因排查:记录饮酒种类、饮食及用药情况
3. 医学检测:肝功能筛查、ALDH2基因检测(唾液采样即可)
4. 代谢支持:饮酒前后补充水分及维生素B族(如燕麦、深海鱼类)
**机制总结**
突发性酒后脸红本质是机体发出的代谢预警信号,建议通过调整饮酒习惯、监测健康状况进行风险防控,必要时进行基因检测评估个体酒精代谢能力。