骨恶性淋巴瘤是一类少见的恶性骨肿瘤,它可以是原发于骨的单一局限性病变,也可以是累及淋巴结、内脏和骨骼的全身性病变之一部分,有时两者之间有过渡型而很难区分。原发性骨恶性淋巴瘤常首诊于骨科,约占所有结外淋巴瘤的5%,占所有原发性恶性骨肿瘤的7%。
一、 临床特点
1.年龄
骨恶性淋巴瘤各年龄组均可累及,其中成年人较多见,特别是中、老年患者,小于20岁者少见。
2.性别
本病在男性中的发病率稍高。
3.发生部位
骨恶性淋巴瘤常累及含有红骨髓的部位,其中骨盆、脊柱、四肢长骨等部位较常见,在长骨累及骨干和干骺端的机会大致相等,多为单发病变。
4.症状与体征
常见的症状为疼痛,发病早期疼痛较轻,呈间歇性,有些病人自出现症状至就诊时间可达数月或一年以上,甚至可达数年之久。随病程进展疼痛可发展为持续性,并有夜间疼痛现象。由于该病早期症状轻微,发展缓慢,有部分患者直到发生病理性骨折时方才就诊。有文献报道病理性骨折发生率可达20%以上。发生于椎体的恶性淋巴瘤局部骨质破坏较为明显时疼痛仍较轻,因此病理性骨折更为常见,有些病人可造成截瘫。四肢长骨恶性淋巴瘤具有一般恶性肿瘤的特点,除局部疼痛外,局部可有肿胀及软组织包块,表面有静脉怒张,皮温增高,压痛明显。与尤文氏瘤不同,原发性骨恶性淋巴瘤在长时间内全身情况良好,无发热、消瘦、贫血、白细胞增高、血沉增快等全身表现。
二、 影像学特点
1.X线特点
骨恶性淋巴瘤X线片检查并无特征性表现,长骨恶性淋巴瘤位于干骺端或骨干,可分为溶骨型、硬化型及混合型三种,其中溶骨型最常见,而单纯硬化型则少见。溶骨性病损往往范围较广泛,呈斑点状或虫蚀状骨质破坏,边界模糊,有些与正常骨组织之间有不连续、不规则的的淡薄硬化带,少见骨膜反应,少数有骨膜反应的长骨肿瘤常伴有明显的软组织包块影。发生于椎体的病变以骨破坏为主,严重者附件可受累,但椎间隙尚存在,有时多个椎体同时受累,椎旁软组织多有梭形肿块,类似椎旁冷脓肿。病理性骨折在淋巴瘤较常见,无论是四肢长骨还是脊柱椎体,有时系病人就诊的主要原因。
2.放射性核素扫描
骨恶性淋巴瘤放射性核素扫描(SPECT)显示对核素的摄取增加,并常超出
X线检查出的病灶范围。由于其对核素摄取增加的特点,这种方法是一个可靠的筛选骨播散性病灶的方法。
3.CT及MRI
对于骨恶性淋巴瘤,CT及MRI除可以判断肿瘤的部位及骨破坏范围外,尚可以清晰地显示周围软组织肿块的情况及骨髓内肿瘤浸润范围,为制定手术计划提供依据。MRI扫描T1WI见病变呈均匀的稍低信号,周围可见较大软组织肿块影;T2WI可显示病变呈稍高信号;T1WI增强扫描时病变中度增强,可见中央索条状无强化区,周围软组织肿块均匀中度强化。
三、 病理学改变
1.大体
原发性骨恶性淋巴瘤多位于骨髓腔内,病灶范围较广泛,可破坏骨皮质。肿块形状不规则,切面呈灰白色,鱼肉状,质软细腻如脑组织。部分可见病灶内出血、坏死及囊性变。
2.镜下
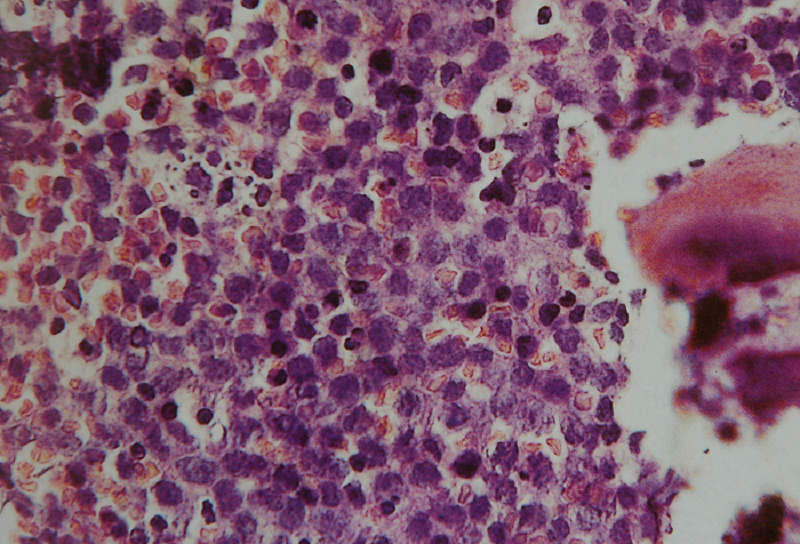
大部分骨恶性淋巴瘤为弥漫性大细胞型,渗透于髓质骨和骨髓脂肪细胞等正常组织结构之间。骨小梁可表现为正常结构,也可以增厚或不规则。92%的骨原发性非何杰金淋巴瘤为大B细胞型,仅有3%为弥漫性滤泡中央型,3%为间变大细胞型,2%为淋巴浆细胞样淋巴瘤(immunocytoma)。大B细胞型淋巴瘤的形态学特征变化较大,核大而不规则,具有裂隙样外观。常常由大、中、小不等的细胞混合构成,产生一个多形性的外观。核仁可以很显著,胞质不丰富,瘤细胞间可见纤细的网状纤维。少数情况下,瘤组织中广泛纤维化,瘤细胞为梭形。此外,病灶内非肿瘤性的小淋巴细胞浸润也很常见。
四、 鉴别诊断
骨恶性淋巴瘤主要依靠病理组织学检查确诊,应结合临床、影像学特点与Ewing肉瘤、骨髓瘤、骨嗜酸性肉芽肿及小细胞癌骨转移鉴别。
五、 治疗与预后
淋巴瘤对放疗很敏感,放疗是骨恶性淋巴瘤的首选治疗措施,但也必须联合进行化疗。当病变位于脊椎且有脊髓及神经根压迫表现,或四肢长骨的病变范围广泛、合并或即将发生病理性骨折时,应采用适当的手术治疗,手术方法包括脊椎病灶清除椎板减压、长骨瘤段广泛切除人工假体或异体骨重建术,术后进行化疗和/或放疗。此外,对于病变广泛侵犯骨与软组织、已无法进行保肢手术及放疗者,应果断进行高位截肢术,术后再进行化疗。
骨恶性淋巴瘤预后较好,不应用化疗者5年与10年生存率分别达为45%和30%。联合应用化疗后,10年生存率上升至60%~80%。发病年龄大于60岁的患者病情进展快,生存率较低。
六、典型病例
患者 女 47岁 右胫骨近端恶性淋巴瘤
图 1 正位X线片
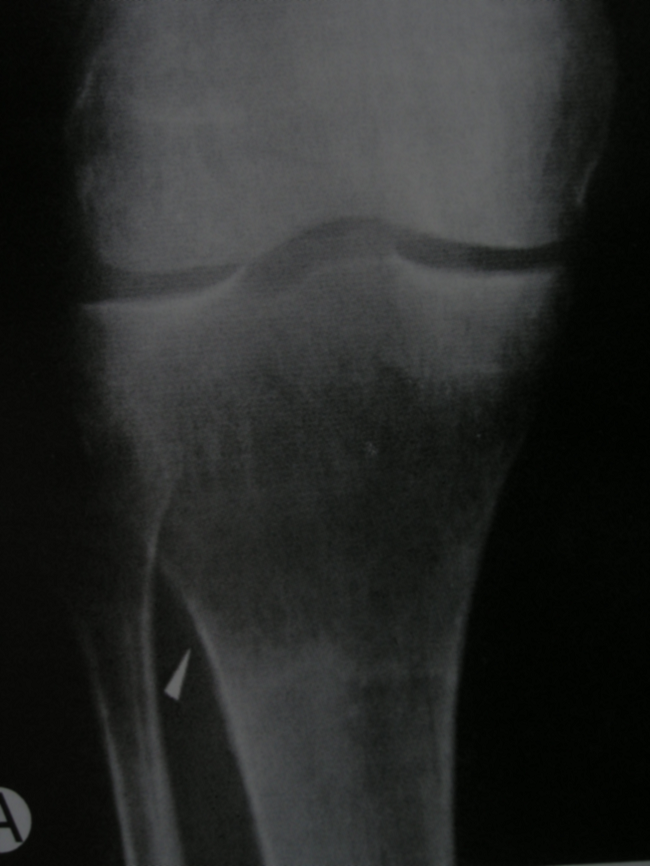
图 2 组织学特点:瘤细胞较一致,
呈中等大圆形,核有明显异
型,可见核仁。