
前言
牙周病、牙菌斑诱发的牙龈炎和牙周炎是影响牙齿支撑组织的慢性炎症性疾病。牙菌斑诱发的牙龈炎,如果不及时治疗,可能会发展为牙周炎,并伴有临床附着力(牙龈、牙周韧带纤维和牙槽骨)的丧失。牙周附着丧失是微生物菌群失调的结果,会导致宿主反应,使牙齿丧失结缔组织纤维的附着。
牙龈炎和牙周炎被认为是可以治疗和预防的。这两种疾病非常普遍,据估计,严重的牙周炎影响了世界约 10% 的人口,患病率随着年龄的增长而增加。根据全球疾病负担研究(2016 年),严重牙周病是世界上最普遍的疾病。如果不及时治疗,牙周炎可能会进展,导致牙齿脱落。此外,牙周炎对生活质量口腔健康的影响以及与全身性疾病的关联意味着牙周病的诊断在个人层面上很重要,也是一个公共卫生问题。
诊断手段
牙周病的诊断目前基于临床和影像学测量。
临床检查主要包括牙周软组织的视觉评估和牙周探针的使用。临床探诊参数包括探诊出血 (BOP)、探诊袋深度 (PPD) 和临床附着水平 (CAL)。同时还使用牙周探针评估多根牙齿的分叉受累和牙龈萎缩。牙周探查还使临床医生能够检测龈下结石和牙根表面不规则。此外,牙齿松动和牙齿移位可能与牙周炎的晚期有关。虽然牙菌斑和牙结石沉积物被认为是病因学因素,但它们也作为牙周检查的一部分进行评估。
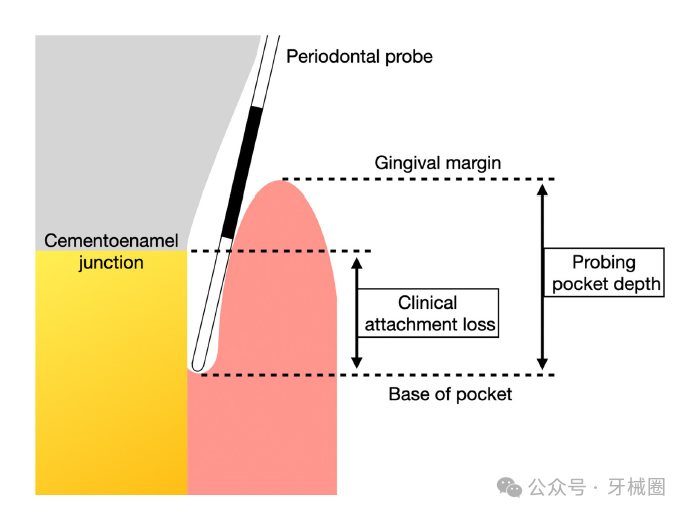
诊断牙周健康状况而进行的牙周探诊评估的示意图。牙周探针用于测量:(1)探诊牙周袋深度(PPD),定义为从游离龈缘到牙周袋底的距离。(2)临床附着水平 / 丧失,定义为从牙齿的釉牙骨质界到牙周袋底的距离。
诊断成像可以评估牙周骨水平/体积,评估骨缺损形态、牙根形态,并筛查改变或并发病变(例如 囊肿、牙髓病理、龋齿、牙根发育异常、牙根吸收、垂直牙根骨折、与第二磨牙远端骨质流失相关的第三磨牙)。诊断过程需要受过培训的临床医生来评估。
需要注意的是,临床和放射学测量代表宿主对菌群失调的反应后遗症,而不是疾病过程当前活动的量度。因此,这些参数可能不是破坏性牙周病活动的有效预测指标。虽然非常需要一种准确的诊断测试来识别有牙周病发作或进展风险的个体或部位,但迄今为止,这仍然难以捉摸。(在唾液或牙龈沟液中发现的生物标志物在诊断牙周病中的敏感性和特异性的相关研究已经在进行)。
诊断标准
根据 2017 年牙周病和种植体周围疾病和病症分类世界研讨会,确定了以下病例定义。
1.牙周健康:
探诊全口出血评分 (FMBS) < 10%,PPD ≤3 mm,无临床附着体损失。
2.牙龈炎:
大于10% 部位的 BOP 阳性 (FMBS ≥10%) 且无临床附着丧失。
3.牙周炎:
在多于 2 颗不相邻的牙齿检测到齿间临床附着缺失,或在 ≥ 2 颗牙齿处检测到 3 毫米的颊侧或口腔临床附着缺失≥≥ 3 毫米的牙袋。

牙龈健康和牙龈炎的诊断表
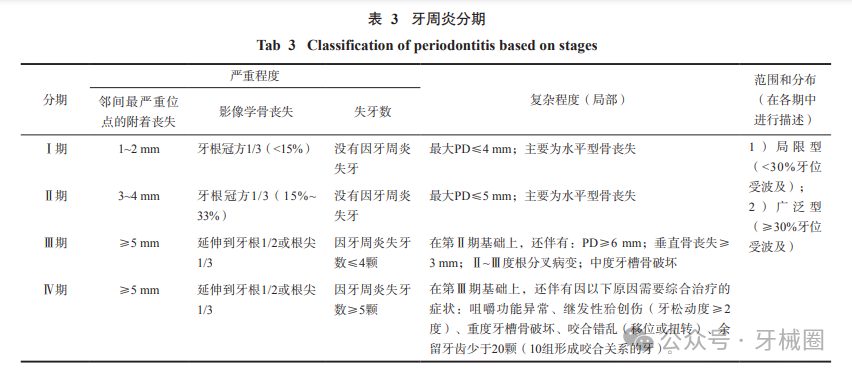
牙周炎分期表
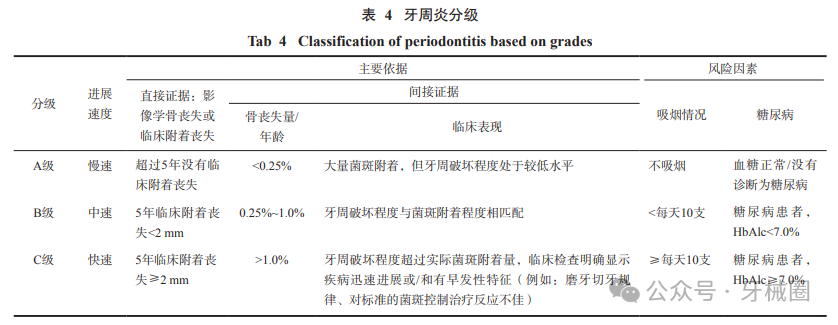
牙周炎分级表