
前言:
妊娠作为女性特殊的生理阶段,血液系统呈现生理性高凝状态,加之子宫增大压迫血管、分娩损伤血管壁等综合作用,使孕产妇VTE风险较非孕期升高4-5倍。近年来,随着人们生活方式的改变和我国生育政策的调整,高龄孕产妇、肥胖和妊娠并发症或合并症日趋增多,妊娠期及产褥期VTE的发病率明显增高。更值得关注的是,约75%-80%的孕产期VTE表现为深静脉血栓(DVT),起病隐匿,且与妊娠生理症状重叠(如下肢水肿、呼吸急促),极易延误诊治。
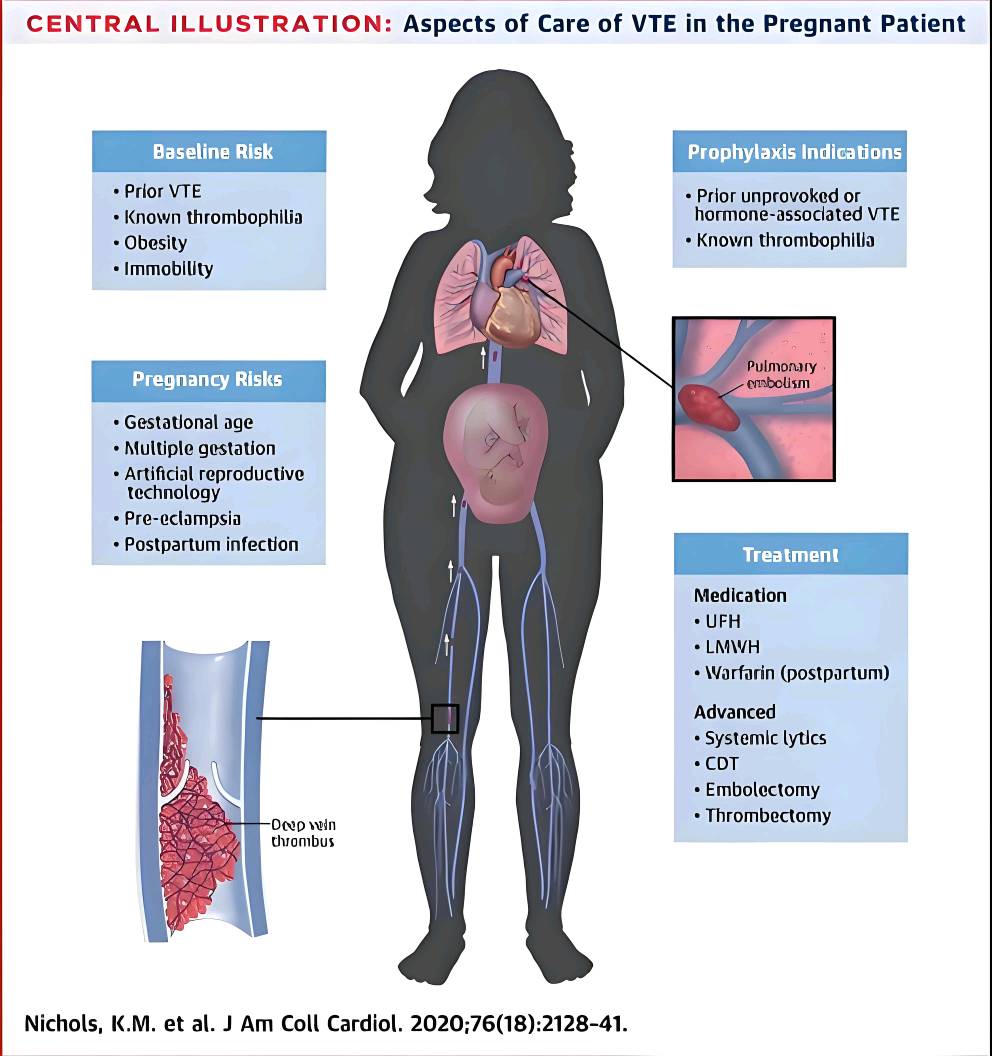
一、孕产妇容易发生VTE的原因
1.生理性高凝状态
怀孕期间,身体会发生一系列变化:凝血因子增加、抗凝蛋白减少、纤溶活性降低,这些都会让血液更容易凝结,形成血栓。
2.静脉回流受阻
随着子宫逐渐增大,下腔静脉和盆腔静脉受到压迫,导致血液回流不畅,血流瘀滞,增加血栓风险。
3.血管壁损伤
分娩过程,尤其是剖宫产,造成血管内皮损伤,也会增加血栓风险。
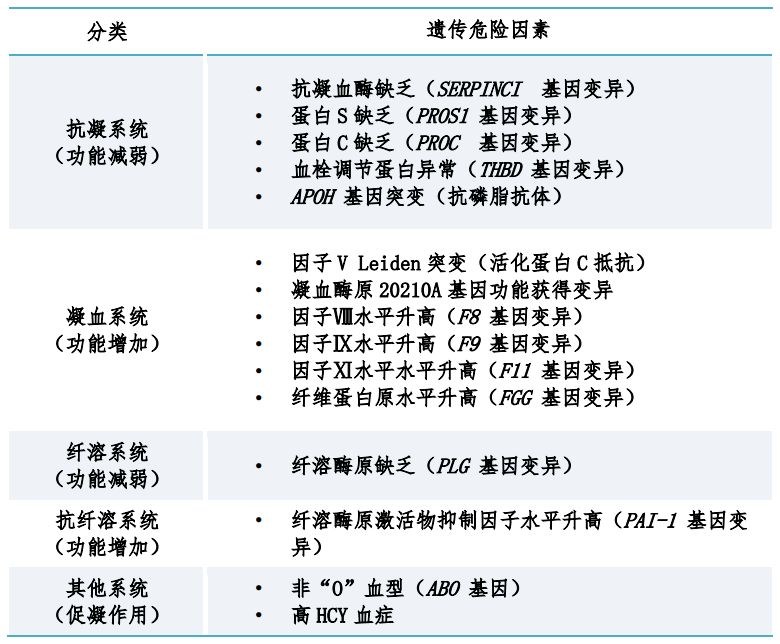
二、遗传因素:VTE风险的稳定预警指标
遗传因素在VTE的发生中起着高达60%的作用,是VTE发生的“隐形推手”,且终生伴随。当遗传风险与怀孕本身带来的“获得性风险”同时存在时,VTE风险会进一步增加。具有以下特征的孕产妇更需要关注:VTE家族史:直系亲属存在VTE病史者风险倍增;VTE病史:既往有与大手术无关的VTE病史者风险倍增;反复不良妊娠史:习惯性流产、胎停可能提示潜在的血栓倾向。
表1. 常见VTE遗传危险因素
三、双维度评估体系:全面风险评估 改善长期管理
VTE规范预防的关键是采取恰当的预防措施,采取恰当预防措施的基础是全面的VTE风险评估。全面VTE风险评估需同时评估遗传因素和获得性因素(如妊娠/产后、肥胖、卧床/制动等),如果缺失了遗传因素,可能导致“VTE风险被低估”,进而降低预防效果,导致VTE。产妇进行遗传风险评估的意义就在于:
1、全面评估 分层管理
①VTE遗传风险评估可鉴别先天易栓体质,划分遗传高风险人群;
②联合临床评估,可提高“高风险者”的检出率,减少“漏诊”;
2、全周期管理全周期VTE防治管理
①指导孕期VTE恰当预防,如适当增加活动强度、保障充足的水分摄入、穿弹力袜等,必要时低分子肝素抗凝;
②预警产后VTE风险(尤其剖宫产术后),指导产后恰当预防和重点随访;
③为未来妊娠/手术前的预防提供依据;或为VTE患者长期抗凝提供依据。
VTE遗传风险评估可实现VTE的早期预警,早知晓、早干预,可降低VTE的发生率,保障母婴健康。
四、哪些孕产妇需要做VTE遗传风险评估?
1、有以下任一高危因素者,积极考虑VTE遗传风险评估:
①有VTE病史或家族史。
②既往有习惯性流产、胎停病史或严重妊娠并发症。
③出现先兆流产症状,计划保胎治疗。
④存在其他VTE高危因素(如肥胖、>35岁、剖宫产、多胎妊娠)。
⑤此外,对于在孕期或者“坐月子”期间发生VTE的人群也可以进行遗传风险评估,有助于查找原因,改善治疗。
2、检测时机
首次产检(优先推荐)、新发并发症时、住院期间及产后。
编后语
VTE作为孕产妇死亡的重要诱因,早期识别遗传易感性有助于降低肺栓塞(PTE)等严重并发症的发生率,建议存在高危因素者及时至产科门诊进行全面评估,为母婴安全构建双重保障。