

破伤风是指因破伤风芽胞杆菌通过皮肤或黏膜破口侵入人体,在厌氧环境中繁殖并产生外毒素,引起的以全身骨骼肌持续强直性收缩和阵发性痉挛为特征的急性、特异性、中毒性疾病。当其侵入人体组织,在缺氧环境中大量繁殖,释放痉挛毒素时,就会引发破伤风。破伤风痉挛毒素是一种神经毒素,毒性极强,对人的致死量小于1微克。
破伤风常见致病原因
1.外伤所致:破伤风梭菌可以通过破损的皮肤进入体内,通常是污染的物体造成的伤口(如:被泥土、粪便、痰液污染的伤口,钉子或针造成的穿刺伤,烧烫伤,挤压伤,烟花爆竹炸伤等),伤口内有坏死组织。外伤是造成破伤风感染的主要因素。
2.软组织感染:皮肤软组织有细菌感染史(如慢性中耳炎、慢性鼻窦炎、牙周感染、肛周感染等);
3.有消化道破损病史(如消化道手术史、消化道穿孔等.
破伤风临床表现
破伤风的潜伏期为3~21 d,多数在10 d左右,但根据伤口特征、范围和部位,可能为1d到数月之间,也有发生在摘除多年留于体内的异物时(如弹片等)。新生儿破伤风潜伏期为出生后5~7 d(3~24 d)。一般潜伏期越短,预后越差。菌体本身及外毒素在局部没有明显的组织毒性,局部可无明显的炎症或感染征象,甚至有些是看上去已经愈合的伤口。
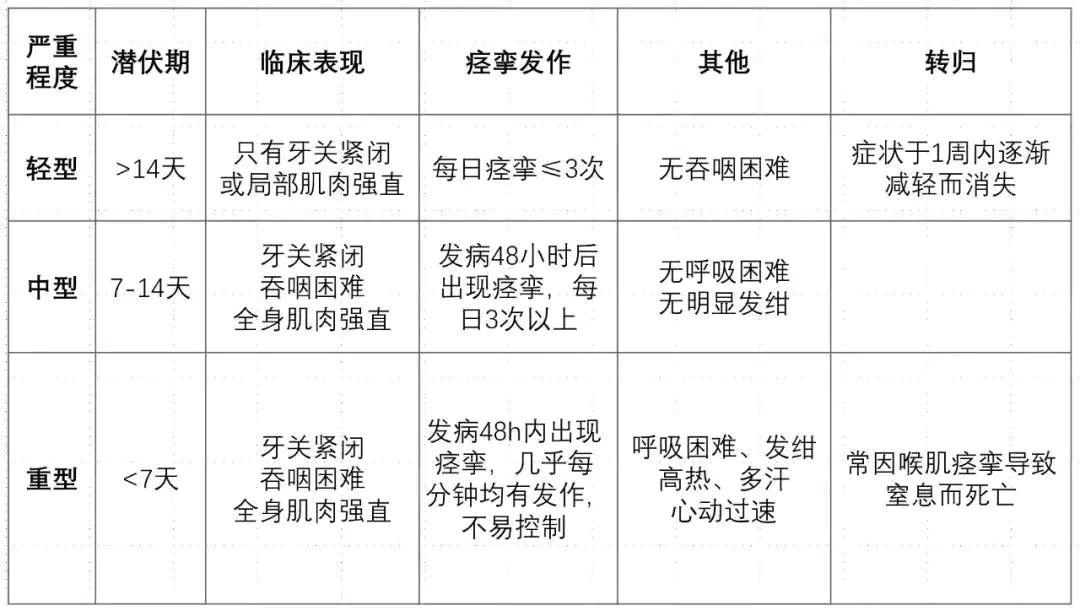
破伤风临床类型可分为3种:全身型破伤风约88%,局部型破伤风约12%,头部型破伤风约1%。
1、全身型破伤风患者的前驱症状有全身不适、乏力、头晕、头痛、咀嚼无力、嚼肌酸胀、局部肌肉发紧、扯痛、反射亢进等;接着出现肌肉紧张性收缩,阵发性痉挛,通常最先出现在咀嚼肌,随后为面部表情肌,颈项、背、腹、四肢肌肉,最后为膈肌、肋间肌。相应的典型表现是张口困难,苦笑面容,甚至牙关紧闭;颈项强直,头后仰;背、腹肌收缩,因背部肌群有力,躯干扭屈呈弓形,结合四肢痉挛,形成角弓反张或侧弓反张;膈肌受影响时,可出现面唇青紫,呼吸困难甚至暂停。上述发作可因轻微的刺激(如光、声、接触、饮水等)而诱发。间歇期长短不一,发作越频繁,病情越严重。发作时神志清楚,痛苦面容,每次发作时间由数秒至数分钟不等。强烈的肌痉挛,可致肌断裂,甚至骨折;膀胱括约肌痉挛可引起尿潴留;持续的呼吸肌和膈肌痉挛,可造成呼吸停止。病情较重者,可出现自主神经功能紊乱,往往发生在肌肉痉挛症状后数天,并持续1~2周,最常见的是心血管系统,包括血压不稳定、心动过缓、心动过速、心律失常、出汗等,甚至呼吸心跳停止,发病原因可能是循环中去甲肾上腺素及肾上腺素浓度升高导致心血管调节功能障碍。疫苗接种不全的母亲所生的婴儿可患新生儿破伤风,发生于未消毒的器械处理脐带或粪便污染脐带残端导致感染的情况,潜伏期中位数为出生后5-7天(3-24天),表现为拒食和张口受限,随后不能吸乳,因面部肌肉痉挛出现苦笑面容,双手紧握,足背屈,肌张力增高,病情进展迅速,可能出现肌肉强直和角弓反张。
2、局部型破伤风并不常见,表现为受伤局部或单个肢体的肌肉痉挛和强直,病死率<1%,较全身型破伤风明显降低。
3、头部型破伤风发生于耳部感染或头部创伤后,表现为张口受限合并1个以上的颅神经麻痹,累及第Ⅶ、Ⅵ、Ⅲ、Ⅳ、Ⅻ对颅神经,颅神经麻痹可以发生在张口受限之前或之后,症状比较有迷惑性,如能排除脑卒中、脑炎或脑膜炎,需考虑破伤风诊断。该类型破伤风的气道和呼吸系统并发症更多见,约2/3的头部型破伤风会进展为全身型破伤风,总体病死率达15%~30%。
在接诊外伤患者时,应当获取患者完整病史,包括受伤的环境和受伤的过程,对伤口进行分类。具体分3类:
清洁伤口:位于身体细菌定植较少的区域伤口;在伤后立即得到处理的简单伤口(如刀片割伤)。 不洁伤口:
位于身体细菌定植较多的区域(如腋窝、腹股沟及会阴等)的伤口;超过 6 小时未处理的简单伤口。
污染伤口:
被污物、有机泥土(如沼泽或丛林的土壤)、粪便或唾液(如动物或人咬伤)污染的伤口;已经感染的伤口;含有坏死组织的伤口(如发生坏疽、火器伤、冻伤、烧伤等)。
临床诊断
1、临床表现:破伤风的诊断主要依靠外伤史及临床表现。药物滥用注射、外伤、动物咬伤或抓伤、未完整破伤风主动免疫的患者,有牙关紧闭合并以下一个或更多的症状时需考虑破伤风诊断:苦笑面容,肌紧张,吞咽困难,呼吸窘迫,痉挛,或自主神经功能障碍,有外伤伤口时更明确。
压舌板试验简便易操作,具有很高的敏感性(94%)和特异性(100%),用压舌板触及咽后壁时,发生下颌反射性痉挛,而不是恶心反射。 2、实验室诊断:诊断困难时可考虑实验室诊断方法,伤口组织的破伤风梭菌培养或聚合酶链反应(PCR)检测阳性,可确诊破伤风,但阴性不能排除诊断,血清破伤风IgG抗体浓度>0.1 U/mL(需在给予抗毒素前抽血,ELISA检测方法)时对机体有保护作用,患破伤风的可能性小。



主动免疫之破伤风疫苗
(一)适用对象
发生创伤机会较多的人群,妊娠期妇女接种破伤风疫苗可预防产妇和新生儿破伤风。
(二)接种剂次和间隔
1、无含破伤风类毒素成分免疫史者:基础免疫3剂,第2剂与第1剂间隔4-8周,第3剂与第2剂间隔6-12个月。一般每10年加强免疫1剂,如遇特殊情况也可5年加强免疫1剂。
2、经基础免疫和加强免疫者:最后1剂接种后5年以内受伤时,不需接种;超过5年者,清洁伤口不需接种,不洁或污染伤口加强免疫1剂。
3、用含破伤风类毒素的混合制剂做过全程免疫者:每10年加强免疫1剂。
4、妊娠期妇女:可在妊娠第4个月接种第1剂,6-7个月时接种第2剂。
(三)接种部位和途径
上臂三角肌肌内注射。
被动免疫
1、既往未全程接种破伤风疫苗(全程接种为至少注射过3剂TTCV)的患者和接种史不明确的患者,如果出现不洁伤口或污染伤口,应肌注HTIG进行被动免疫。HTIG 难以获得时,应当优先选择F(ab')2,其次选择TAT。
HTIG 用量为250 ~500 IU/次,单次注射,接种部位为大肌肉处(如臀部),接种方式为肌内注射。F(ab')2/TAT 用量为1500~3000 IU/次,接种部位为大肌肉处(如臀部),接种方式为肌内注射。因F(ab')2/TAT 作用维持时间仅有10 天,对伤口污染严重的患者,应当考虑F(ab')2/TAT注射后1 周再次注射。
无接种HTIG 条件且F(ab')2/TAT 皮内试验阳性时,可采用F(ab')2/TAT 脱敏注射:将F(ab')2/TAT 稀释10 倍,分小量数次作皮下注射,每次注射后观察30 min。
2、对于未全程接种疫苗或接种史不明确的外伤患者,应尽快完成疫苗的全程接种,以便获得长期保护。在使用静脉注射用丙种球蛋白的当日或28 天后可进行主动免疫。
⑴ ≥6 岁儿童及成人的TTCV 全程接种程序见表1。接种部位为上臂外侧三角肌,接种方式为肌内注射,或按照说明书接种。

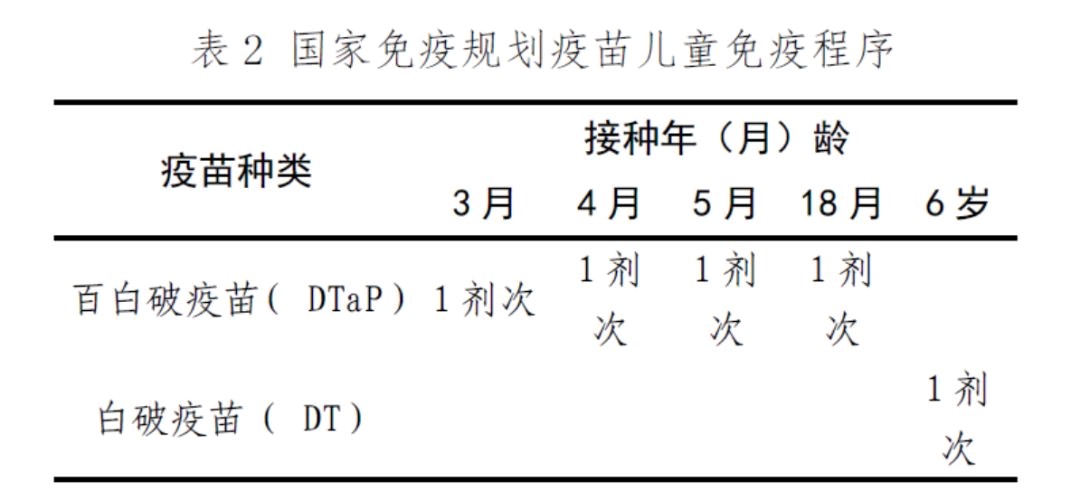
⑵ <6 岁的婴幼儿及儿童,按照国家免疫规划疫苗儿童免疫程序进行TTCV 接种,见表2。
其他关于免疫接种的知识问答
1、破伤风必须在24小时内注射吗?
答:由于对破伤风的认识不足,多数医务人员告诉患者应该在外伤后24h内接受免疫预防,否则无效;某些医疗单位甚至拒绝对外伤超过24h 的患者给予免疫预防。
而实际上破伤风感染后发病的潜伏期为6-12d,根据其发病机制,伤后24h之内甚至稍晚应用破伤风免疫制剂均能起到预防作用;即使发病,症状也应该较轻。因此,不应把24h作为可否接受免疫预防的时间界限。临床上应强调尽早应用,但只要未发病,伤后2周内应用破伤风抗毒素或免疫球蛋白均应视为有预防作用。
2、孕妇能接种破伤风疫苗吗?
答:可以!而且建议接种。
提前接种破伤风疫苗进行主动免疫是孕妇和新生儿预防破伤风最好的办法。
可以保护母亲和胎儿免受一些感染的伤害,还可以给出生后的婴儿提供被动保护。
而且最重要的是破伤风疫苗对孕妇是安全的。
3、孕妇能接种破伤针吗?
答:孕妇不是破伤风针注射的禁忌,主要禁忌证为存在破伤风针过敏的人群。对于从未注射过破伤风类毒素的孕妇,在破伤风高发区或从事易受外伤的工作者,最好进行破伤风类毒素注射,3 次注射即可。对于有免疫力的孕妇,如受到外伤,可能感染破伤风时,则应注射破伤风抗毒素。
4、饮酒后能接种TAT吗?
答:一般建议酒醒后再进行皮试,因不能确定酒精对皮试结果的影响,即使可以注射,一旦发生过敏性休克那可就麻烦大了,小心驶得万年船呀!
5、何为基础免疫?
答:我国疫苗免疫程序的儿童计划免疫选用破伤风多联疫苗,共5剂,前4剂为百日咳-白喉-破伤风联合疫苗(DTaP),分别在出生后3、 4、 5及18个月肌内注射;第5剂为白喉-破伤风联合疫苗,在6岁时注射,全程免疫后的作用持续时间可达到5至10年。
6、何为破伤风加强免疫?
答:中国破伤风免疫预防专家共识建议成年人每隔10年注射一次破伤风疫苗.
7、破伤风免疫制剂的选择顺序如何?
答:HTIG > F(ab')2> TAT。即,在 HTIG 难以获得时,应当优先选择F(ab')2,其次选择 TAT。
8、如何进行 F(ab')2/TAT的皮内试验?
答:注射前应当将 1500 IU F(ab')2/TAT 用10 ml 灭菌注射用水稀释后进行皮内试验(注入皮内0.1ml,0.1ml含有15U),皮内试验阴性方可肌内注射。注射F(ab')2/TAT 后,应当观察至少 30 min。如果皮内试验阳性,应当改用 HTIG。
如果患者应当进行破伤风被动免疫,但无接种 HTIG 条件且F(ab')2/TAT 皮内试验阳性时,可采用 F(ab')2/TAT 脱敏注射。
9、 F(ab')2/TAT的皮内试验结果的判断?
答:《基础护理学》第5版判断标准,皮丘直径>1.5cm或红晕直径>4.0cm,或皮丘直径<1.5cm、红晕直径<4.0cm,但皮丘红肿、浸润,红晕外围有伪足,患者有痒感或出现变态反应为阳性。
10、如何进行 F(ab')2/TAT 脱敏注射?
答:将 F(ab')2/TAT 稀释 10 倍,分小量数次作皮下注射,每次注射后观察 30 min。
第 1 次注射 10 倍稀释的 F(ab')2/TAT 0.2 ml,观察无紫绀、气喘或显著呼吸短促、脉搏加速时,30min 后,即注射第 2 次 0.4 ml,如仍无反应则 30min 后注射第 3 次 0.8 ml,如仍无反应即将安瓿中未稀释的 F(ab')2/TAT 全量作肌内注射。有过敏史或过敏试验强阳性者,应将第1次注射量和以后的递增量适当减少,分多次注射,以免发生剧烈反应。病人注射TAT/F(ab')2后,应观察至少30 min方可离开。