失眠是指尽管有合适的睡眠机会和睡眠环境,依然对睡眠时间和(或)睡眠质量感到不满意,并且影响日间功能或引起躯体不适的一种主观体验。失眠达到一定的频率和持续时间,并且达到影响日常生活的程度。主要症状表现为入睡困难(成人入睡潜伏期超过 30 min)、睡眠维持障碍(整夜觉醒次数≥2次)、早醒、睡眠质量下降和总睡眠时间减少(通常少于 6.5 h),症状每周至少出现3次,并且必须伴有日间功能障碍或日间的痛苦体验。失眠引起的日间功能障碍主要包括疲劳、情绪低落或易激惹、躯体不适、认知障碍、焦虑情绪等。部分人群虽然睡眠时间较短(如短睡眠者),但没有与失眠有关的日间损害症状,不应被诊断为失眠。
失眠的危害:
①睡眠不足对青少年的认知、情感和智力的发展有长期不良影响。
②睡眠时间短会导致杏仁核反应性降低,表明睡眠不足可能不利于情绪识别和情绪调节。
③睡眠障碍在精神疾病的全过程中(高危、早期、慢性期) 普遍存在,各阶段的精神疾病患者睡眠质量较差、睡眠结构发生改变。
④与每年午睡时间少于1小时的人相比,在正常睡眠时间外午睡时间超过1小时,患老年痴呆的风险增加40%;老年痴呆病患者午睡时间几乎增加了3倍;最佳睡眠时长为每天7小时,过长或过短的睡眠时长都会增加痴呆的风险。
⑤睡眠时间过短(<5h),睡眠时间过长(>9h),睡眠质量差与血压水平之间存在正相关、睡眠节律紊乱(混合倒班、长期倒夜班)和血压水平呈正相关,短时和长时睡眠、日间嗜睡与高血压之间存在因果关系。
⑥健康睡眠评分与慢性肾脏病(CKD)的风险呈剂量依赖性负相关。
⑦2型糖尿病患者睡眠障碍发生率为40%,过长或过短的睡眠时间和其他原因造成的睡眠障碍,都可能增加患糖尿病的风险。
⑧在习惯性缩减睡眠时间的超重成人中,延长睡眠时间会减少能量摄入,并有助于维持能量平衡,因此改善和保持健康的睡眠习惯,可有助于预防肥胖和促进减肥。
⑨睡眠质量受损、过长的睡眠时间等不良睡眠行为均加速了衰老。
⑩睡眠和免疫是互相影响的,昼夜节律的改变可以影响某些细胞因子的水平,同时炎症反应可以引起免疫系统激活,破坏正常的睡眠;老年人中主观睡眠质量差与细胞因子的产生有关,炎症相关标志物可能介导睡眠障碍与相关疾病风险。
⑪在中国的中老年人群中,夜间睡眠时间短、总体睡眠时间短都与癌症风险升高有密切相关。
⑫与没有失眠相比,合并失眠增加了全因死亡的风险,且与基线时较高的高血压和心脑血管疾病发生率有关。
失眠的3P模型:
①诱发因素(Precipitating Factor):生活应激事件,创伤性事件,压力与情绪困扰,与床伴作息时间不一致,偶尔的一次熬夜或饮浓茶、奶茶或咖啡,缺乏或减少日间活动,如年长者、退休,轮班工作,放长假,倒时差等。
②易感因素(Predisposing Factor):从小就睡不好,夜猫族与云雀族,生理时钟缺乏弹性,人格特质: 神经质、压抑情绪、 完美主义、过度沉思默想的睡眠信念等。
③维持因素(Perpetuating Factor):在床上从事非睡眠活动(如看手机或电视、电子阅读、玩手机、打电话等),白天睡太多,白天活动量不足,太早上床或躺床时间长,睡眠时间不规律,缺乏规律的光照/生活作息,睡前过度的担心与思考等。
慢性失眠的诊断标准:

失眠的卫生教育:
①避免饮酒、含咖啡因的饮品,吸烟,尤其在傍晚以后。在睡前2小时内,不能进食难以消化的食物;晚饭后,不可大量饮水,以减少夜尿。
②避免在床上进行阅读、工作、看电视或电影、玩电子游戏、打电话聊天、思考或使用手机与电脑等活动。
③下午五点以后,不参与过度兴奋和活跃的环境。
④床只能用来睡觉,只是休息和放松,可以坐在椅子上。
⑤建立一套准备就寝的程序,避免打盹,尤其在傍晚或睡前。
⑥寝室环境要有利于睡眠,如适宜温度、光线和声音。
⑦就寝后,放松思想,想一些愉快的事情以促进睡眠。
⑧每天同一时间起床,周末也不例外,用闹钟达到目的。
⑨保持规律的体育锻炼,但睡前3小时内不进行大强度的运动。
⑩从睡眠中醒来不看闹钟。
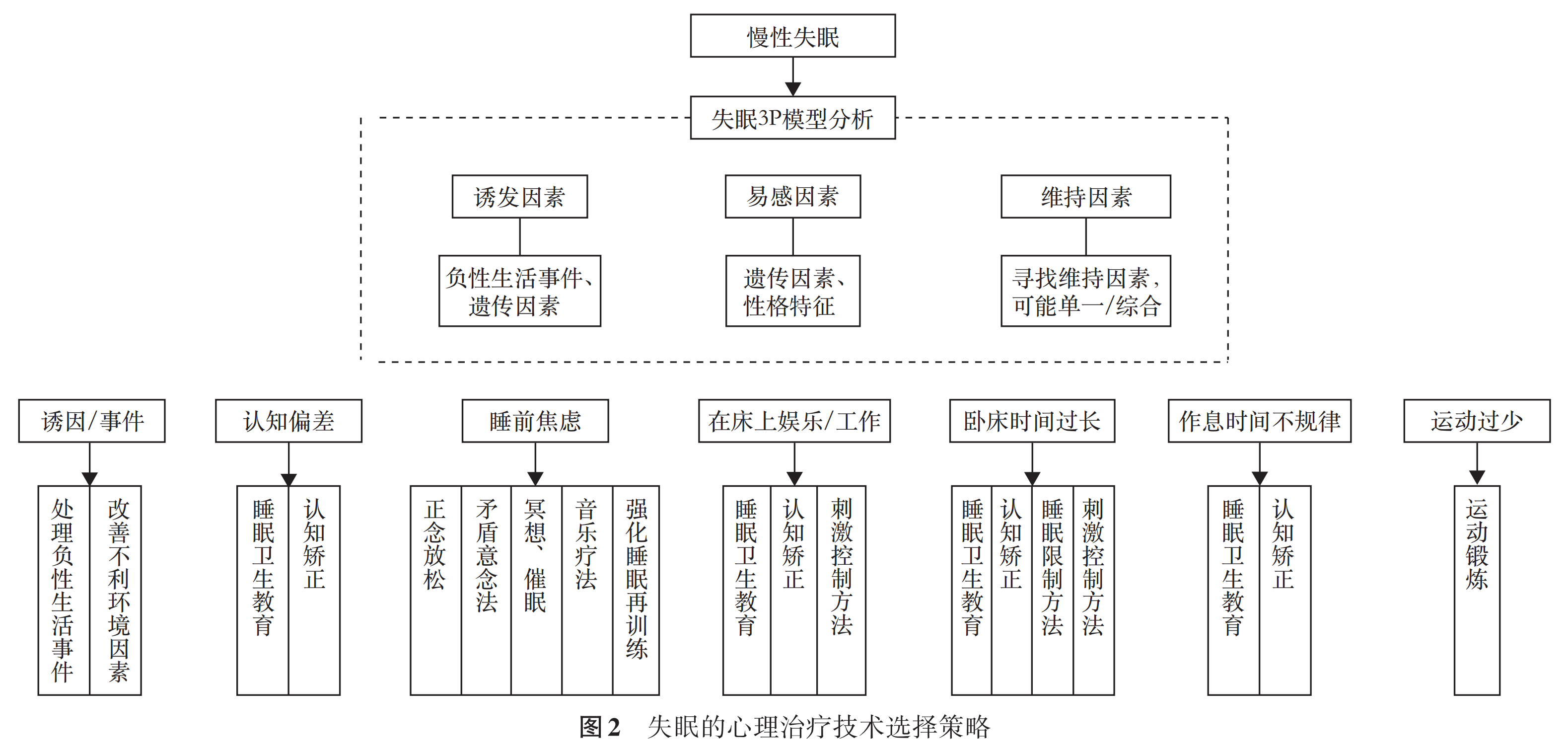
药物治疗失眠流程图:
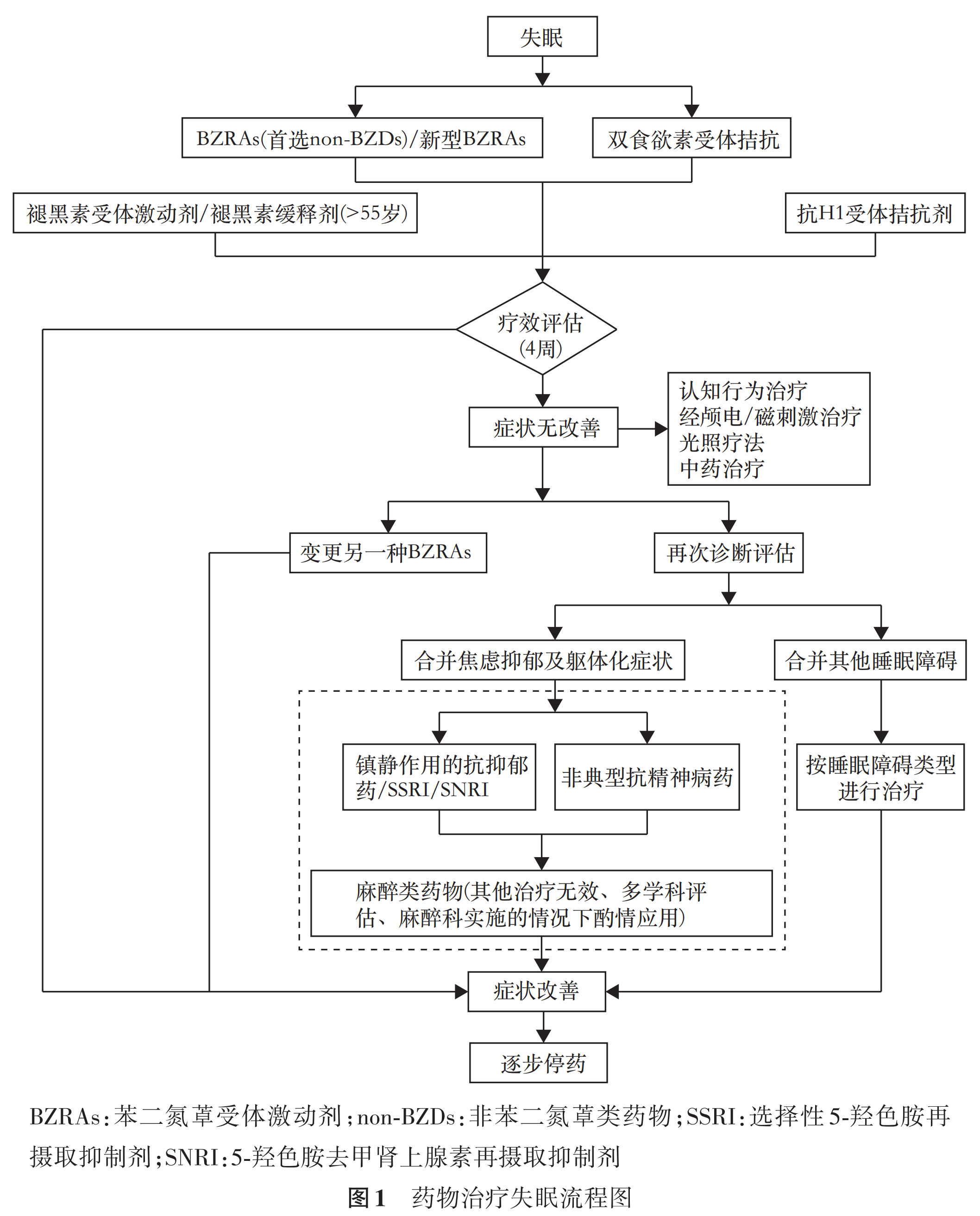
失眠的心理治疗技术选择策略: