
钇90微球
导读
HCC是全球癌症相关死亡的主要原因之一,晚期患者预后较差。免疫检查点抑制剂(ICIs)虽已成为HCC的一线标准治疗之一,但其单药客观缓解率(ORR)仍不理想(<33%)。为提高疗效,联合治疗策略成为研究热点,其中钇-90选择性内放射治疗(SIRT)与ICI的组合(90Y-ICI)展现出巨大潜力。

为评估90Y-ICI一线治疗的真实世界疗效和安全性,一项回顾性、多中心真实世界研究分析了2021年至2024年间接受此联合治疗的37例HCC患者(中位随访16个月)。该队列以Child-Pugh A级(92%)、HCV相关肝硬化(54%)为主,54%为BCLC C期,中位肿瘤大小达8.0厘米,其中38%存在大血管侵犯,24%存在肝外转移(表1)。全部患者均接受SIRT放射性肝段消融治疗,其中,30例患者联合“T+A”(阿替利珠单抗+贝伐珠单抗)方案,7例患者联合“T+D”( 曲美木单抗+度伐利尤单抗)方案。
表1 90Y-ICI治疗HCC方案
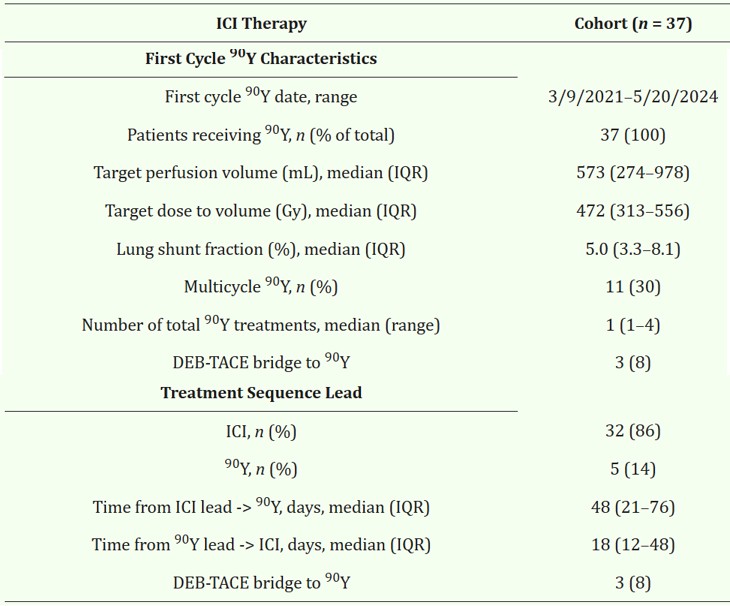
90Y-ICI疗效卓越,靶区客观缓解率高达83%
疗效评估(mRECIST标准)显示,在97%(36/37)的可评估患者中:靶区ORR高达83%,靶区完全缓解(CR)率达到50%;整体ORR为61%,整体CR为39%(表1)。
表2 90Y-ICI治疗HCC疗效
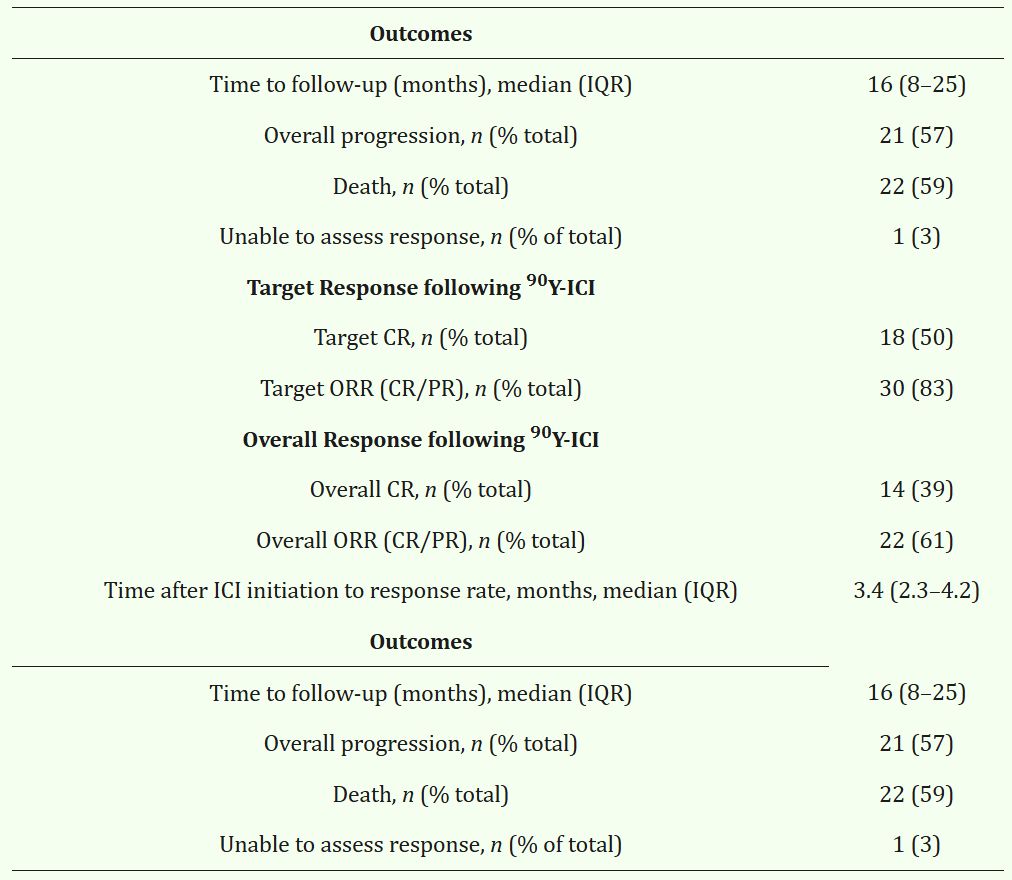
90Y-ICI联合治疗安全性良好,严重不良反应率低
任何级别的不良事件(AEs)发生率为89%,且主要为ICI所致(ICI: 81% vs. SIRT: 54%)。3-4级严重AEs仅发生在16%(6/37)的患者中,且全部归因于ICI治疗,无严重事件归因于SIRT。导致停药(11%)、治疗延迟(24%)或需使用固醇类激素(22%)的AEs均有限。未见治疗相关死亡事件。不同ICI方案(“T+A”方案或“T+D”方案)及治疗时序(先ICI或先SIRT)均未显著影响AE发生率(表2)。
表3 90Y-ICI治疗HCC安全性
靶区完全缓解是长期生存的关键预测指标
生存分析(图1)显示,整个队列的中位无进展生存期(PFS)为11个月,1年PFS率为50%;中位总生存期(OS)为19个月,1年OS率为63%。达到靶区CR的患者生存获益尤为突出:中位无进展生存期(PFS)未达到(vs. 非CR组7.5个月),1年PFS率达68%;中位OS未达到(vs. 非CR组13个月),2年OS率高达64%(vs. 非CR组17%),差异均具有显著的统计学意义(P均≤0.003)。
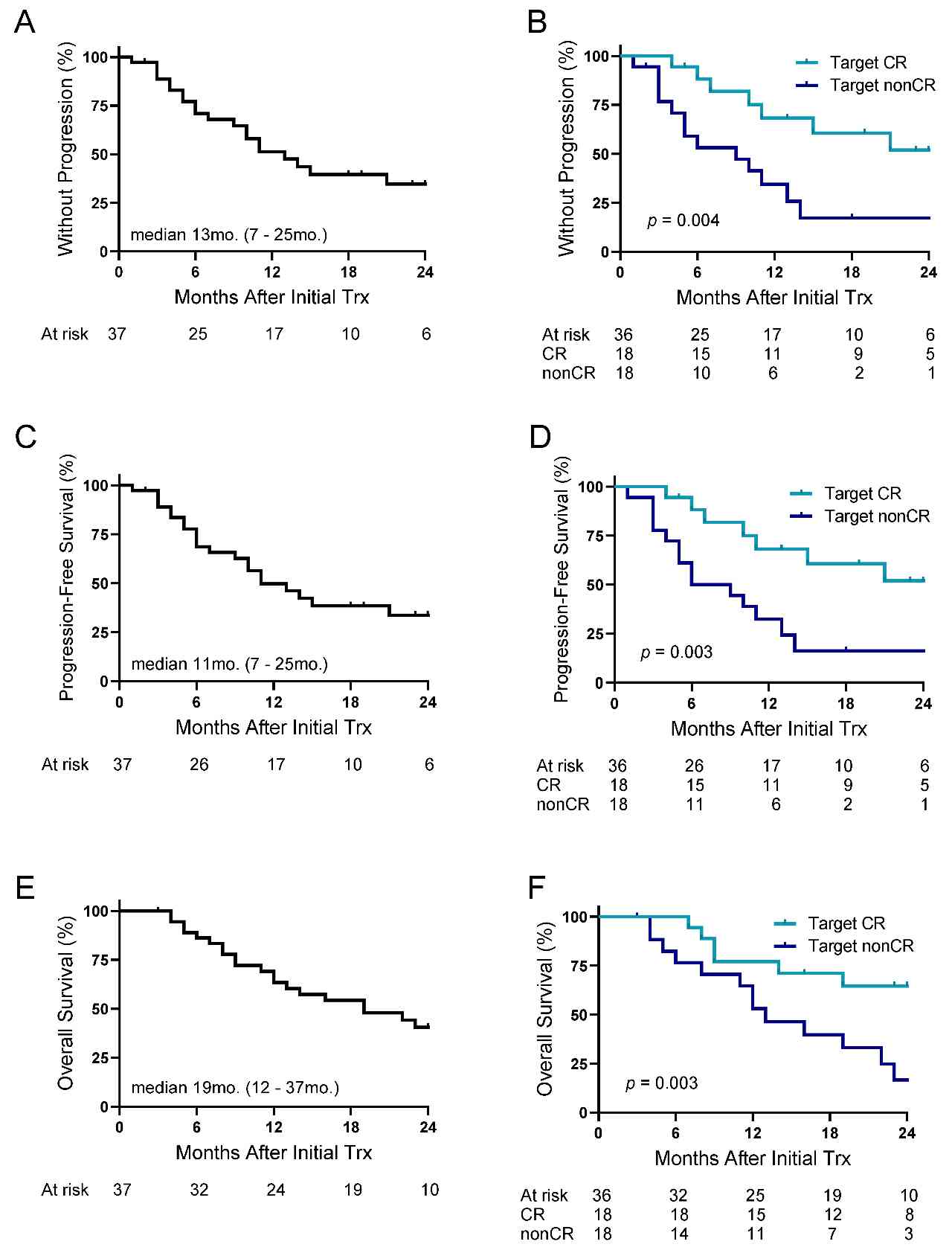
图1 90Y-ICI治疗HCC的生存获益
(A)总体TTP;
(B)基于初始治疗后靶区CR区分的TTP;
(C)总体PFS;
(D) 基于初始治疗后靶区CR区分的PFS;
(E)总体OS;
(F)基于初始治疗后靶区CR区分的OS
晚期(BCLC-C)患者同样能从90Y-ICI联合治疗中获益
在占队列54%的BCLC-C期患者中,联合治疗同样安全有效,靶区及整体ORR与较早分期患者无显著差异。值得注意的是,晚期患者若能达到靶区CR,其疾病进展时间(TTP)、PFS和OS均可获得显著改善(图2),中位OS远超未达CR者(未达到 vs. 12个月)。
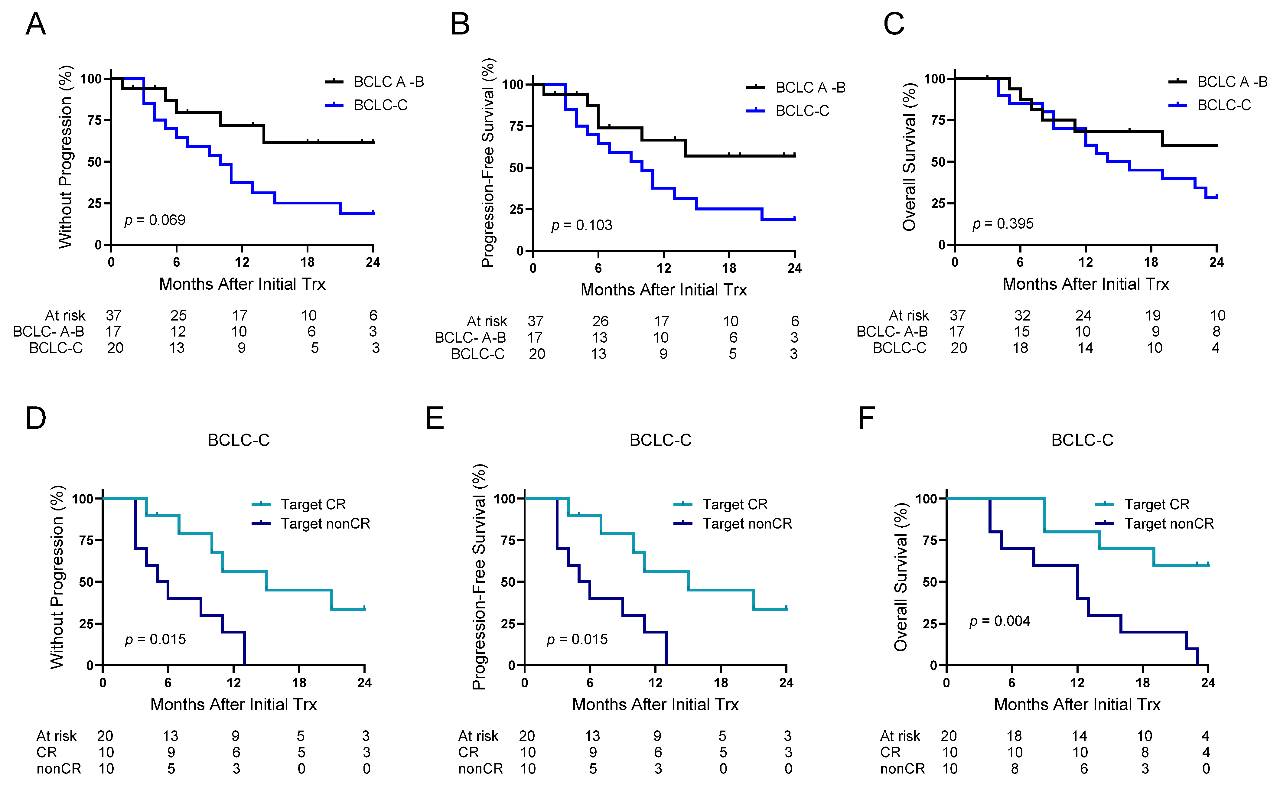
图2 90Y-ICI治疗晚期HCC的生存获益
(A)基于BCLC A-B与BCLC-C分组的TTP;
(B)基于BCLC A-B与BCLC-C分组的PFS;
(C)基于BCLC A-B与BCLC-C分组的OS;
(D)基于靶区CR区分的BCLC-C期TTP;
(E)基于靶区CR区分的BCLC-C期PFS;
(F)基于靶区CR区分的BCLC-C期OS
结语
该真实世界研究证实,钇-90 SIRT联合ICI作为晚期HCC的一线治疗策略是高效且安全的。其卓越的靶区ORR(83%)和CR率(50%)远超历史ICI单药数据,且治疗安全性可控,严重事件发生率低。对于伴有大血管侵犯或肝外转移的晚期患者,该联合策略仍能为其带来显著的生存希望。
参考文献:
[1] Núñez KG, et al. Contemporary Clinical Utilization of Radioembolization with Immune Checkpoint Inhibitors as First-Line Treatment in HCC: Real-World Report on Safety and Outcomes. Cancers (Basel). 2025;17(17):2745. doi:10.3390/cancers17172745