
胃癌是指原发于胃的上皮源性恶性肿瘤。在我国胃癌发病率仅次于肺癌居第二位,死亡率居第三位。我国目前每年胃癌新发病例约50万,占全球新发病例近50%。在我国早期胃癌占比很低,仅约20%,大多数发现已经是进展期。总体5年生存率不足50%。虽然近几年随着胃镜检查的普及,早期胃癌发现比例逐年增高,但是由于中国人口众多,面临着更大的疾病负担及筛查难度。因此发现胃癌高危人群有利于胃癌的早期干预及早期筛查。
何为胃癌高危人群呢?主要是以下几个方面:
1. 幽门螺旋杆菌感染者;
2. 胃癌高发地区者;
3. 既往有慢性萎缩性胃炎、胃溃疡、胃息肉、手术后残胃、肥厚性胃炎、恶性贫血、长期口服止痛片等;
4. 胃癌肿瘤家族史,胃癌患者一级亲属的家族发病率约为正常人的2-3倍;
5. 存在不良习惯,如高盐、腌制饮食、隔夜菜、吸烟、重度饮酒等。
目前我国仍然是H.pylori高感染率国家。我国目前的H.pylori感染率为40%~60%。根据相关数据显示不同年龄层次人群H.pylori感染率存在差异;值得注意的是,<20岁人群H.pylori感染率高达37.1%。尽管随着大众检查及治疗意识的提高, H.pylori感染率有不同程度的下降趋势,但与发达国家相比,中国仍是H.pylori高感染率国家。尤其是青年人群仍有较高的H.pylori感染率。
H.pylori感染仍然是我国胃癌的主要原因。我国幽门螺杆菌感染者中有4%-5%会发生胃癌。且有研究表明,胃癌发病率随年龄增长显著上升,74岁以上伴H.pylori感染者发生胃癌的风险更高。病理学上胃癌可以分为肠型胃癌和胃型胃癌。肠型胃癌是分化型腺癌,多见于中老年人,并占胃癌的绝大多数。现在得到公认的肠型胃癌(占胃癌极大多数)发生模式为:正常胃黏膜→浅表性胃炎→萎缩性胃炎→肠化生→异型增生→胃癌(见图1)。因此认为根除幽门螺旋杆菌可以显著降低胃癌发病率。
1994年国际癌症研究机构(International Agency for Research on Cancer)将H.pylori定义为Ⅰ类致癌原。目前认为肠型胃癌与幽门螺杆菌感染、高盐饮食及遗传因素等有关。数据显示,约90%非贲门部胃癌发生与H.pylori感染有关;环境因素在胃癌发生中的总体作用弱于H.pylori感染;遗传因素在1%~3%的遗传性弥漫性胃癌发生中起决定作用。众多证据表明,根除H.pylori可降低胃癌及其癌前病变发生的风险。因此,H.pylori感染是目前预防胃癌最重要的可控危险因素,根除H.pylori应成为胃癌的一级预防措施。
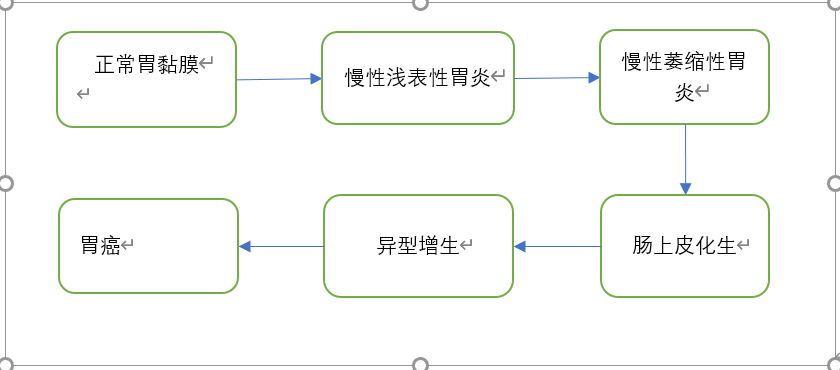
我们认为进行幽门螺杆菌根除可以消除胃黏膜炎症,阻止胃黏膜萎缩、肠化并继续发展,部分萎缩可以得到逆转,一旦发生肠化生后就很难逆转。因此如果在胃黏膜萎缩、肠化生发生前进行幽门螺杆菌根除,胃黏膜不再发生萎缩及肠化,几乎可以完全消除肠型胃癌的发生。已经发生萎缩、肠化的根除幽门螺杆菌可以起到延缓萎缩、化生的发展,降低胃癌发生风险。
然而目前并没有建议治疗所有幽门螺杆菌阳性者,但对胃癌高发人群和高风险个体需要进行根除幽门螺杆菌治疗。主要是包括有胃癌家族史、有胃黏膜萎缩及肠化生、有胃相关肿瘤、高盐饮食等不良生活习惯者。
当然重要的是应该提高大家预防胃癌的意识,充分了解H.pylori感染的危害,提高对胃癌危险因素和高危地区疾病筛查的认识,知晓胃癌及其预防的相关知识,有助于推动胃癌预防事业。我国是胃癌高发国家,且检查发现多为进展期,预后差。如能早期发现,预后好。早期胃癌无明显症状,内镜检查是筛查早癌的主要方法;根除H.pylori可降低胃癌发生率,尤其是早期根除;有胃癌家族史是胃癌发生的高风险因素;纠正不良因素(高盐、吸烟等)和增加新鲜蔬菜、水果摄入也很重要。