
结核性脓胸的病理分期符合普通脓胸的病理分期规律,分为三期;
1、急性渗出期(Ⅰ期) 主要的病理变化是胸膜充血水肿,胸膜腔内出现大量血浆样渗出液,稀薄清亮,含有较高蛋白质成分,细胞成分少,没有纤维素沉着。早期脓液稀薄,在胸膜腔内可自由流动,其胸液特点是呈浆液性,白细胞计数低,乳酸脱氢酶(LDH)水平低于血清的I/2,pH和葡萄糖水平正常,无病原微生物生长。在此期内若能有效引流胸液,肺组织容易复张。
2、纤维脓性期(Ⅱ期) 脏层胸膜和壁层胸膜出现大量纤维素沉着,在脏层胸膜也就是肺的表面形成纤维素层,影响肺的复张,由于渗出液被回吸收,积液中蛋白质沉积,形成大小不等的蜂窝状分隔。渗出液变得粘稠,胸水中细胞数增多,多为淋巴细胞。
随着病程进展,渗出液逐渐由浆液性转为脓性,胸液中脓细胞及纤维蛋白增多,纤维蛋白逐步沉积于脏、壁胸膜表面形成纤维素层,影响肺的复张,由于渗出液被回吸收,积液中蛋白质沉积,形成大小不等的蜂窝状分隔。胸液特点是pH<7. 20,葡萄糖含量小于2. 2 mmol/L , LDH > 1000IU/ L 。初期纤维素膜附着不牢固,质软而易脱落。3、慢性脓胸期(Ⅲ期) 脏层胸膜和壁层胸膜在慢性炎症的刺激下逐渐增厚,形成增厚的纤维板,晚期新生毛细血管和成纤维细胞长入,机化,变硬,两层纤维板之间为脓腔,里面有肉芽组织和稠厚的脓液,及干酪样坏死物,膈肌表面也常为纤维板包裹。纤维板可嵌人肺组织中,使肺膨胀受到限制,损害肺功能并形成一个可能持续感染的脓腔。增厚的纤维板也可束缚肺和膈肌的表面,影响肺和膈肌的运动,导致不同程度的呼吸功能受损。一般的肺表面的脏层胸膜纤维板增厚程度要小于壁层纤维板增厚,有的壁层纤维板增厚超过3cm。壁层纤维板增厚,机化甚至钙化,纤维板收缩可引起肋间隙变窄,胸廓塌陷,对处于发育期的青少年患者可引起脊柱侧弯。
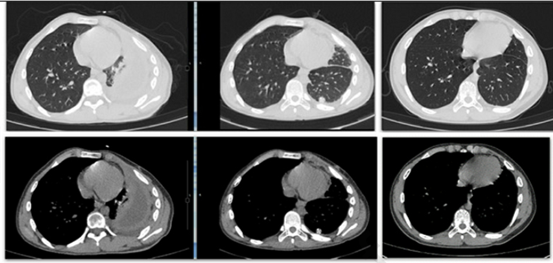
这三期相对应于病程,一般来讲,发病2周以内为急性渗出期,2周至4周为纤维脓性期,4周至 6周以后为慢性脓性期。
实际上三期的分期是人为划分的,它们之间没有严格的界限,是循序渐进的过程,在临床上可以发现有的患者发病一周即有纤维分隔形成。很多临床医生习惯将一二期称为结核性胸膜炎,三期称为结核性脓胸,实质上结核性脓胸包含结核性胸膜炎。
一般Ⅰ期仅需要及时行胸腔闭式引流即可治愈,而Ⅱ期和Ⅲ期则多需要手术治疗。