人工耳蜗植入体的比较和选择
人工耳蜗是人类最伟大的发明之一,迄今已帮助全球超过100
万重度至极重度耳聋患者恢复听力,我国已有超过10万耳聋患者使用人工耳蜗。现在全球每年有超过10万人植入人工耳蜗,我国每年也实施超过1万例人工耳蜗手术。人工耳蜗手术根据不同品牌不用型号植入体的大小和电极软硬长短等差别,切口大小和植入路径略有差异。
现就各品牌人工耳蜗植入体的性能特点做一介绍,希望可以帮助听障患者及家属全面了解人工耳蜗植入体的特点和适应症,做出正确选择,建立正确的手术和康复效果期望值。

人工耳蜗包括手术植入体内的植入体②和佩戴于外部的声音处理器①两大部分。
声音处理器可以随时更换,患者及家属在最初选择时可不必过多纠结。但植入体一旦植入,必将伴随终生;人工耳蜗电极关系到手术能否能安全植入到位,达到理想的听觉刺激并减少并发症。
因此,人工耳蜗植入体和电极选择需要慎重,本篇着重介绍各种人工耳蜗植入体和电极的性能特点供大家参考。
患者及家属在选择人工耳蜗植入体时,常常会问到以下问题:
1、直电极和弯电极哪种更好?
2、长电极和短电极哪种更好?
3、软电极和硬电极哪种更好?
4、两根电极线与一根电极线哪种更好?
5、植入人工耳蜗后能不能做头部核磁检查?
一、人工耳蜗植入体的组成部分及特点
人工耳蜗植入体主要分三部分:①线圈(磁体);②刺激器;③刺激电极。
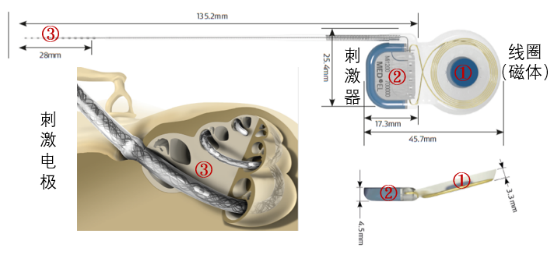
(一)线圈(磁体)
线圈主要负责接收体外声音处理器传入的电磁信号,各品牌耳蜗
的线圈整体较薄,对手术无严重影响,原则上线圈越小手术刀口也可以更小。磁体主要负责吸附体外声音处理器线圈,由于磁体具有磁性,所以在植入人工耳蜗后,进行核磁检查有一定限制。
首先,磁体在磁场下可能会发生位移损坏植入体;
其次,磁体在磁场中可能会消磁;
第三,磁体会产生较大范围伪影,影响检查结果。
但不同型号植入体兼容核磁特性不同,现在已有兼容1.5T常规核磁的植入体和兼容3.0T增强核磁的植入体。人工耳蜗植入后核磁检查方法请参阅我的科普文章《人工耳蜗术后核磁共振检查的应对方法》。这里只列出兼容3.0T核磁检查的植入体型号:
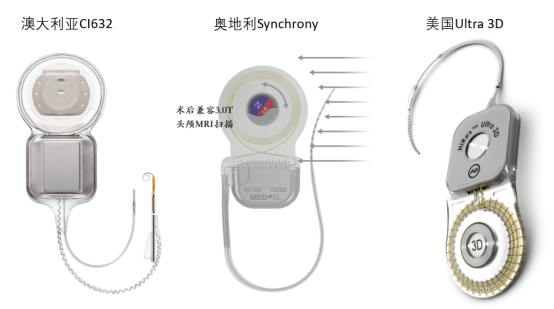
奥地利人工耳蜗Sonata和Concerto植入体可行1.5T及以下常规核磁检查;Synchrony和Synchrony2植入体可行3.0T增强核磁检查。澳大利亚人工耳蜗Profile植入体移除磁铁后可行1.5T以下核磁检查,CI632植入体可行3.0T增强核磁检查。美国人工耳蜗Ultra 3D植入体可行3.0T增强核磁检查。诺尔康人工耳蜗暂时未推出可行核磁检查的植入体。
(二)刺激器
刺激器主要负责将接收的电磁信号转变成电脉冲信号。刺激器(内含芯片)是植入体最核心的部分,由于芯片需要坚固外壳保护,因此刺激器会厚于线圈,手术时需在颅骨表面磨制移植床固定刺激器。成人颅骨相对较厚,磨除颅骨时较为安全。
儿童尤其是6个月到1岁的低龄孩子,颅骨相对菲薄,磨骨量较多容易暴露硬脑膜,磨骨量较少时植入体处的头皮容易隆起,随着人工耳蜗技术的发展,最新植入体刺激器已经变薄,厚度一般在4-5mm左右。人工耳蜗刺激器的设计趋势是更薄、更小和更易放置。
奥地利人工耳蜗Concerto和Synchrony刺激器宽度仅25mm,是目前最小的植入体,刺激器厚度4.5mm/线圈厚度3.3mm,儿童植入后均比较平整;澳大利亚人工耳蜗N5(Profile)刺激器与线圈厚度均为3.9mm,是目前最薄的植入体;美国人工耳蜗Ultra 3D植入体的体积比前代缩小,刺激器厚度4.5mm/线圈厚度3.6mm。以上新款植入体较上一代明显更薄更小,也更适合低龄听障儿童和微创要求程度更高的成人手术植入需要。
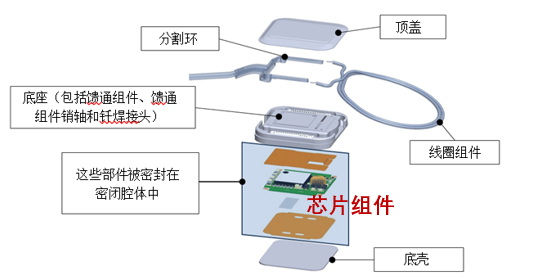
刺激器由于内含芯片,芯片是保障植入体正常工作的核心“大脑”,因此刺激器封装外壳的坚固性和安全性至关重要,也是植入体更新换代最主要的部分,刺激器外壳厚度需在保障坚固性的同时尽可能变薄,最重要的是要保障芯片的安全。
以奥地利人工耳蜗植入体为例,Sonata、Concerto、Concerto2、Synchrony、Synchrony2等植入体的芯片型号分别为:Ti100,Mi1000,Mi1050,Mi1200,Mi1250。随着人工智能Ai技术的发展,人工耳蜗智能化程度也越来越高,植入体芯片也在不断升级迭代,随之带来植入体处理速度、传输速度、脉冲刺激方式、编码策略、人工智能功能等方面的全面提升,使植入者在精细听觉、音调语言学习、安静环境和噪声环境下的言语识别及欣赏音乐等方面具有更佳表现。
(三)电极
电极的种类:目前市场在售的人工耳蜗电极分类很多,从硬度上分为软电极(含超软电极)和硬电极(含弯电极和预弯电极),从形态上分为直电极和弯电极(含预弯电极),从电极通道布阵上分为单排布阵和双排布阵,从电极长度上分为长电极(主要为软性电极)和短电极(主要为弯电极和预弯电极)。
各品牌自己命名的还有半环电极、全环电极(或360o电极)、标准软电极、超软电极、精细直电极、平板高聚焦电极、定制电极、U形电极、FORM电极等。
不同品牌的人工耳蜗电极名称可能包含多种特性如长度、是否抱蜗轴、刺激方向等。举例说明:澳大利亚科利耳CI24RE(ST)电极就是标准硬度、全环布阵、长度16.4mm的直电极。
1.电极根据是否抱紧耳蜗蜗轴分为:直电极和弯电极(也称预弯电极)。早期的人工耳蜗电极设计比较单一,都是直电极,长度15-16mm,约相当于正常耳蜗鼓阶长度(30-32mm)的一半。部分研究认为耳蜗螺旋神经节主要位于蜗底蜗轴,直电极更贴近耳蜗外侧壁,电极刺激点与蜗轴相对较远。弯电极植入在拔出导芯后会自动弯曲抱紧蜗轴,电极刺激点与螺旋神经节距离会靠近,刺激范围减小,消耗电量减少,刺激更精准。但弯电极由于预弯设计,仅能预弯1圈(约360o-420o)无法制作更长,因此弯电极较短均为14-16mm,不能植入耳蜗顶部达到耳蜗全覆盖刺激。
另外由于弯电极为半环电极设计,极面正对蜗轴,因此只适用正常耳蜗,耳蜗畸形无蜗轴的病例不适用。弯电极对蜗轴的长期压力可能会造成螺旋神经节损伤也是其遭受质疑的原因。中位电极的概念由此产生,美国AB设计了一款中位电极Mid-Scala(MS),MS电极相较弯电极硬度减小,同时保留了弯电极的特点。
在植入鼓阶后,电极目标置于在鼓阶中间,以减少对耳蜗蜗轴和外侧壁的压力,但长期效果仍有待观察。澳大利亚科利耳Slim Modiolar Electrode (CI632)近蜗轴电极也是类似设计,以减少弯电极对蜗轴的长期压力损伤。
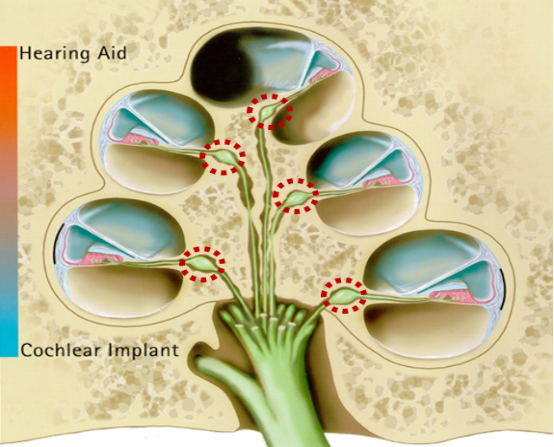
螺旋神经节细胞主要分布于蜗轴骨螺旋板内,部分研究认为主要在底转蜗轴内。
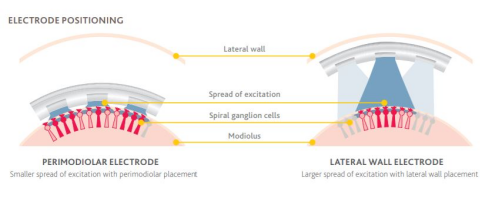
弯电极与直电极对比,理论上与螺旋神经节更近,刺激更精确,消耗电量更少。
理论上直电极更紧近耳蜗外侧壁,弯电极更抱紧蜗轴,中位电极位置更理想。
直电极:根据硬度分为全环直电极、纤细直电极、标准软电极和超软电极等。
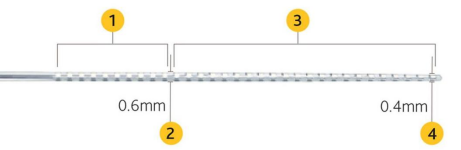
标准直电极:澳大利亚CI24RE(ST)为标准全环直电极,长度16.4mm。尖端0.4mm,尾端0.6mm。全环电极可同时刺激蜗轴和耳蜗外侧壁,因此可用于耳蜗畸形植入。但因电极有一定硬度和弹力,所以电极植入后会靠近耳蜗外侧壁。
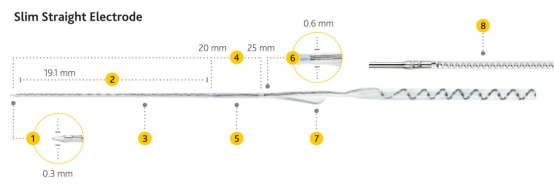
纤细直电极:澳大利亚CI422为半环纤细直电极,电极工作长度19.1mm,植入深度约为20mm,尖端直径0.3mm为软尖设计,尾端略粗直径为0.6mm。半环电极朝向蜗轴,较全环直电极更省电,但不适合耳蜗畸形病例。因电极纤细柔软,植入时对耳蜗损伤更轻。

标准软电极和超软电极:奥地利人工耳蜗倡导软电极,突出特点为电极柔软,植入损伤小,电极因为柔软所以设计比较长,长度15.5-34mm有多重规格。标准软电极和超软电极尖端0.4-0.5mm,尾端0.8-1mm。奥地利因独有的波浪布线技术使电极更柔软,可实现圆窗无创插入,更好保护耳蜗内显微结构有利于患者术后的听觉敏感度。
其中超软(Flex)电极的尖端5个电极设计为单排电极,使尖端更柔软,对耳蜗损伤更小。全向电极可同时刺激蜗轴和耳蜗外侧壁,因此适合正常耳蜗轴向刺激和畸形耳蜗外向刺激。
弯电极:根据硬度分为弯电极和预弯电极两类,但都有支撑导丝。如澳大利亚CI24RE(CA)、CI512和CI632为弯电极,美国1J和Mid-scala(MS)为预弯电极。
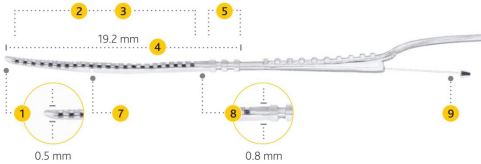
澳大利亚CI24RE(CA)、CI512为半环弯电极,电极工作长度14.25mm,由于弯电极抱紧蜗轴,所以覆盖范围较同等长度直电极大20%,植入深度约16-18mm。尖端0.5mm,尾端0.8mm。
半环电极朝向蜗轴刺激,较全环直电极更省电,但不适合耳蜗畸形病例。为减小对耳蜗鼓阶的损伤,一般要求进极止芯(AOS),导丝抽出后电极可抱向蜗轴形成弯形。
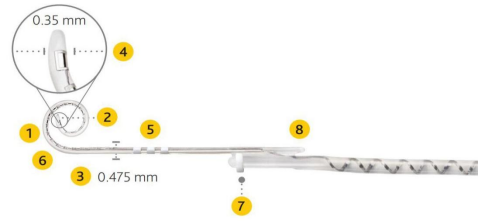
澳大利亚新一代CI632也为半环弯电极,电极长度14mm,尖端0.35×0.4mm,尾端为0.475 ×0.5mm,适应症也与弯电极相同,多用于耳蜗结构正常病例,不适合蜗轴缺损的耳蜗畸形病例。由原来导芯引导植入改为套管引导植入,套管抽出后电极可抱向蜗轴形成弯形。
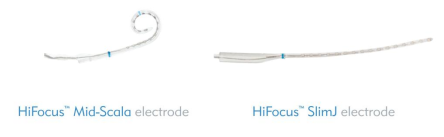
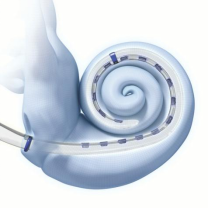
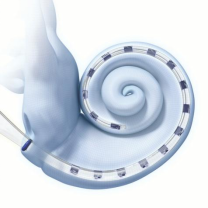
美国1J和MS电极为半环预弯电极,Slim J为半环直电极,MS电极与slim J直电极比较,MS电极呈弯曲形态,植入鼓阶后电极侧朝向蜗轴,支撑侧在鼓阶中部。
2.电极根据长度分为固定长度、可调节长度和定制长度电极。
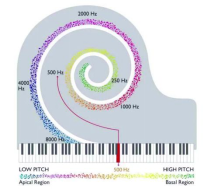
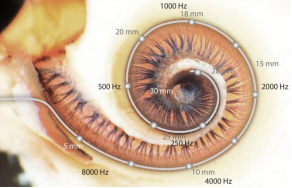
耳蜗内听神经纤维分布于耳蜗全长。耳蜗底部的神经负责接收高频声音,顶部的神经负责接收低频声音。人工耳蜗刺激和利用更多的听神经纤维,将会重建更完整的频谱,听到的声音将会更加自然,更接近正常声音,尤其有利于音调语言学习和音乐的欣赏。
理论上人工耳蜗电极越长覆盖的耳蜗听神经纤维越多,声音频率分辨率会越好。实际上电极长短对术后分辨率没有十分显著的影响,但在细节分辨率方面可能存在差别。相对较短的电极可通过提高电极密度和完善刺激编码来弥补电极无法覆盖低频区的不足。另外,耳蜗低频区于近蜗顶区域,空间狭小,电极插入存在损伤耳蜗精细结构的风险。
因此,电极的选择要在耳蜗大小的基础上酌情选择最适合的长度,在术前能准确测量蜗管长度和预评估电极顺畅植入的前提下,可以选择最适合长度的电极进行全覆盖植入,但在无法预测的情况下,可先使用测试电极探测蜗管长度再选择适合长度电极植入。
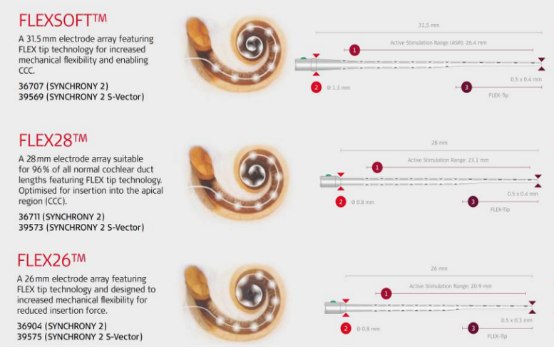
由于固定长度电极存在部分无法预测的非完全植入可能。定制电极和可调节长度电极由此应运而生,定制电极顾名思义为根据患者术前CT测量出耳蜗大小和蜗管长度进行定制相应长度的电极,目前奥地利人工耳蜗可提高定制电极;可调节长度电极是通过将一段可调节电极尽量深植入使得电极前段更接近耳蜗顶部,但是其有效刺激范围仍是19.1mm,完全植入会牺牲耳蜗底部部分高频区刺激,可调节长度电极是澳大利亚精细直电极改进版。
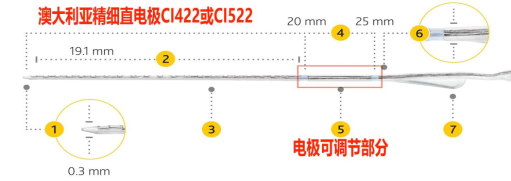
固定长度电极的(有效刺激部分)从15mm到34mm有多种,目前奥地利电极按2-3mm长度差设计电极型号多种,基本可满足各种耳蜗大小形态患者植入需要;可调节长度电极如澳大利亚CI422和CI522长度调控范围为20-25mm;通过测量耳蜗蜗管长度,也可定制预期长度的电极(详细计算方法另行讨论)。
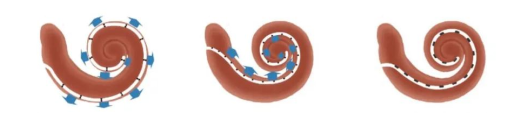
3.根据电极的刺激方向分为半环电极和全环电极(360o电极)
电极的最初设计都是直电极、全环(即360度)电极。全环直电极的缺点是较硬、较粗、弹性差,植入难度大,损伤耳蜗残余听力。澳大利亚早期主要开发全环电极,为克服直电极的不足,转向开发了弯电极,而全环电极无进一步更新。奥地利一直开发双排全向电极(360o电极),适应症宽,编码策略改进效果显著,能耗也很低。
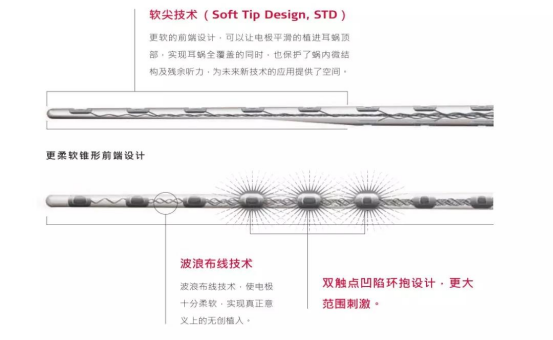
奥地利人工耳蜗软性直电极与澳大利亚硬直电极不同,电极双排布阵也与澳大利亚全环电极不同,而是采用双触点凹陷环抱设计,在保证更大刺激范围的同时,采用触点环抱设计,避免了全环电极对耳蜗精细结构的损伤。奥地利人工耳蜗特有的波浪排线技术及工艺克服了全环直电极粗、硬的不足,研发出了标准软电极系列。为了研发更好保护残余听力的超软电极,奥地利Flex系列将电极尖端5个电极设计为单排电极,使得尖端更细更软、更有利于到达耳蜗顶部并能更佳保护残余听力。
全环电极优势是360o放电,可以刺激更多的听神经。共同腔畸形和耳蜗分隔不全等畸形存在蜗轴缺损,但外侧壁仍会残留部分听神经,这种病例不适合半环弯电极,是全环直电极的主要适应症。
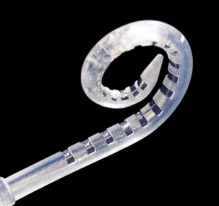
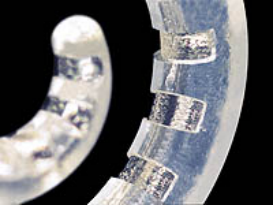
半环电极如澳大利亚CI24RE(CA)、CI512和美国1j 、MS为半环弯电极。
半环电极的一侧为光滑的硅胶面,植入时可利用硅胶平滑面沿耳蜗外侧壁植入,可有效降低外侧壁结构的损伤。半环电极单向放电,理论上刺激更聚焦,耗电量低,电极可设计纤细。半环电极适合耳蜗正常病例,但不适合共同腔畸形和耳蜗分隔不全等存在蜗轴缺损病例。
4.特殊电极:
随着人工耳蜗效果的不断提升,特殊耳蜗畸形患者也寻求人工耳蜗帮助,特殊电极由此应运而生。目前比较特殊的耳蜗畸形有共同腔畸形和耳蜗分隔不全I型和III型。共同腔畸形残余听神经主要分布在囊腔外壁,为了更好贴近外侧壁刺激残留听神经,奥地利MED-EL为共同腔畸形设计了专用的U形贴壁电极。耳蜗分隔不全I型和III型除了蜗轴缺损畸形外,还可能存在术中井喷Gusher(脑脊液漏),奥地利MED-EL为耳蜗分隔不全畸形专门设计了根部具有锥形封堵功能的FORM电极,大大提高了严重畸形患者的手术安全性和术后效果。

U形电极是针对共同腔畸形,实现对囊壁神经的有效刺激,防止电极误入内听道而设计,电极刺激点在中间,植入时将电极折成U型植入共同腔内,电极两端留在耳蜗外部。

FORM电极主要应用于内听道与耳蜗异常相通的耳蜗分隔不全畸形,术中有脑脊液井喷。FORM电极根部有锥形封堵器可完全封闭耳蜗窗口,有19mm和24mm两种长度规格。
人工耳蜗因理论根据及编码技术不同,设计理念也不同,电极被设计成多种形式,每种电极的特点不一样,适用范围也有很大差异。弯电极可抱紧蜗轴,距离蜗轴更近,理论上可以对听神经更有效刺激,更省电。依照耳蜗两圈半的生理特性,电极长度越接近耳蜗长度,尽量根据耳蜗蜗管长度实现电极的耳蜗全覆盖植入,对低中高频进行匹配频率刺激,会产生更好效果。
定制电极就是根据耳蜗蜗管的长度,通过CT精准测量定制,使电极完全植入和实现尽量多的有效刺激。如果有耳蜗微创和低频残余听力保留需要,可能超软电极、精细直电极和弯电极,长度控制在24mm或20mm更具优势。对于各种原因导致的耳蜗纤维化或骨化,会使耳蜗蜗管变细或闭塞,可能会影响电极植入,多需选择刚性较大的电极,术中根据情况预备试验电极,植入前评估植入情况。
二、人工耳蜗的选择原则
人工耳蜗选择的原则:选择是因人而异的个性化、精准化的系统工程,目的是为了确保人工耳蜗电极能安全植入、完全植入和到位植入,实现对耳蜗听神经刺激效能的有效化和最大化,预防并尽可能减少并发症的发生,同时考虑残余听力保护及耳蜗微创植入的需要,经济条件差的患者还需要考虑性价比。
1、耳蜗正常的听障人群
理论上,耳蜗发育正常的听障人士,电极的选择面较大。如果经济条件允许,可以选择耳蜗全覆盖的软电极和超软电极(如奥地利 FLEX系列),也可选择弯电极和中位电极(如澳大利亚CI512和美国MS),电极植入对耳蜗更为微创,保留残余听力的可能性较大。同时可选择最新的声音处理器,最新的处理器往往使用更新的编码技术,可能会取得更好的听力康复效果。
2、合并耳蜗畸形或后天耳蜗内部结构改变
内耳畸形是耳聋的常见原因,其中80%是内耳膜性结构畸形,20%是骨性结构畸形。内耳畸形种类繁多,包括:迷路完全缺失如Michel畸形;初期听泡;耳蜗未发育;共同腔畸形;耳蜗发育不全(耳蜗的宽度和高度均小于正常耳蜗);耳蜗分隔不全(耳蜗的宽度和高度与正常耳蜗相当,但耳蜗内部分隔异常,如蜗轴各转间分隔异常、内听道骨性分隔异常):IP-1 (囊性耳蜗):IP-II (Monidini畸形)、IP-III (X连锁耳聋);大前庭水管综合征;蜗孔/蜗神经发育不良或未发育。
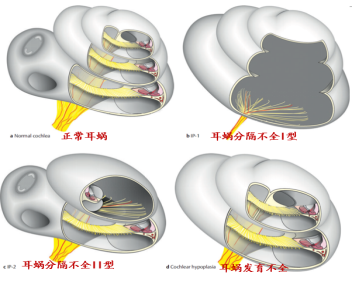
后天耳蜗内部结构改变如耳蜗纤维化或骨化,多因脑膜炎、中耳炎等各种炎症所致,另外外伤可导致颞骨骨折、内听道骨折等引起内耳结构改变,电极有无法植入,植入困难,或植入不全等风险。
耳蜗畸形选择电极要考虑的因素较多:
(1)耳蜗蜗管的长度预估电极长度;
(2)是否有耳蜗蜗轴选择不同电极种类和长度,无蜗轴的不能选择弯电极,只能选全向软电极或全环直电极;
(3)内耳共同腔畸形也只能选全向软电极或全环直电极;
(4)内耳共同腔畸形合并内听道畸形可选U形电极或全向软电极U形植入,防止电极误入内听道;
(5)术中有脑脊液漏,需要封堵脑脊液漏的选用FORM电极;
(6)对于有耳蜗纤维化或骨化的患者,耳蜗蜗管变细或闭塞,可能会影响电极植入,需选择刚性较大的电极或术中使用通条,术中须预备试探电极;
(7)大前庭水管综合征的耳蜗蜗管长度基本正常,可用电极与耳蜗正常人群类似。
3、双侧人工耳蜗植入
正常人都是双耳聆听,双耳聆听具有很多优势,为了实现双耳听力,双侧人工耳蜗植入的比例越来越高,尤其是听障儿童。双耳植入如果双侧耳蜗发育情况一致,可尽量保证双侧植入同一品牌和同一型号,但如果耳蜗有特殊情况如严重畸形则另当别论,须根据具体情况选择。
附双耳聆听的优势:双耳聆听会有立体感听觉效果;有利于声源定位和分辨声音方向;可消除头影效应;双耳具有总和效应,可提高单侧听力约5dB;可提高言语识别率,尤其是噪声环境下言语识别率提高更为显著;双耳聆听的听觉记忆好于单耳,特别是短时记忆;可提高患者在日常生活中的交流能力及社会技能,提高总体反应力。
如果考虑双侧人工耳蜗植入,同期双侧植入可避免前后两次手术,一次麻醉一次手术即可实现两耳聆听,同时降低整体费用和康复周期;双侧植入可避免单侧植入时的侧别选择问题;可克服或减轻听觉疲劳,提高聆听舒适度;可避免好耳对差耳的听觉剥夺;可提高选择性聆听能力;双侧植入对双侧大脑听觉中枢发育促进比单侧植入更佳,相对康复速度也更快更好,同时双侧聆听可延缓听觉中枢功能衰退;双侧聆听还有提高音乐和韵律的理解和辨别能力等优势。
4、人工耳蜗再植入
人工耳蜗植入后由于炎症、排异反应、机器故障等原因,可能有很小比率的患者需要再次植入人工耳蜗,这部分患者耳蜗因植入电极后可能会形成纤维化,耳蜗蜗管可能会形成狭窄或闭塞,选择电极的原则是尽量使用原型号的电极,如果需要换刚性更好或更细的电极重新植入,植入一般在去除原来电极的同时完成新电极植入,术中可备试探电极,进行电极植入前评估。
5、电极微创植入和残余听力保留
人工耳蜗植入残余听力的损失多与以下因素有关:术中电钻的机械损伤;电钻的噪声损伤;电极从鼓阶植入时对于耳蜗内的微细结构可能产生损伤;耳蜗开窗或圆窗膜开放时直接对着瘘口吸引的损伤;耳蜗开窗或圆窗膜暴露后淋巴液流失较多;电极植入过快,对内膜压力过大;耳蜗纤维化甚至骨化的形成;电极毒性或排异反应;细菌感染或无菌性反应引起耳蜗纤维化或骨化;听骨链脱位、鼓膜穿孔、中耳积液或积血等。另外电极的长度、硬度和形态等对于残余听力的保留也至关重要,理论上软电极、短电极、细电极更符合保留残余听力的手术要求。
6、儿童人工耳蜗选择:
儿童尤其是6个月到1岁的低龄孩子,头皮和颅骨相对菲薄,磨骨量较大时会暴露硬脑膜,植入体后头皮容易隆起,因此建议选择更小、更薄的植入体,如奥地利Concerto、Synchrony微创植入体及澳大利亚Profile、Profile plus植入体等,更适合低龄婴幼儿植入。
7、性价比:
患者除了考虑自身听力、耳蜗发育情况及植入体芯片、电极的特性,经济条件也是经常考虑的因素。目前成人和耳蜗严重畸形患者大部分不属于国家或地方资助项目需要自费,广东省医保也只将18岁以下儿童和青少年人工耳蜗植入列入医保部分报销范围。因此大部分患者术前需要考虑自身或家庭的承受能力,在条件允许的情况下选择性价比更好的型号。
经济条件有限时,有好多患者或家长还会纠结于如何选择植入体和处理器。植入体是植入到头皮下和颅骨表面(再次强调人工耳蜗植入不是开颅手术),所以更换植入体需要再次手术。处理器型号不同对术后效果的影响也很大,但体外处理器可以随时更换或升级,升级处理器不需要手术。因此选择更好的植入体还是更好的处理器,需要患者与家人商量综合考虑,笔者建议:仅是短期内经济压力大者可以先考虑选好的植入体尽早手术,经济好转后可升级处理器。
总之,人工耳蜗的选择比较复杂,但需要遵守精准化、个性化的原则。人工耳蜗植入的最终目的是电极能安全、完全植入,达到更有效的听觉刺激,同时避免或减少并发症,实现听力康复效果最大化。
专家简介

安丰伟
副主任医师 耳科博士
擅长领域:耳聋,耳鸣,眩晕,咽鼓管功能障碍等耳部疾病的诊断和治疗。
擅长中耳炎的微创治疗:微创鼓膜修补手术、乳突根治术、鼓室成形术;
擅长听力重建手术: 人工听骨植入术、镫骨手术;
擅长耳聋耳鸣的手术治疗:人工耳蜗植入术、乙状窦填塞术、肉毒素腭肌麻痹术;
擅长眩晕的手术治疗:半规管阻塞术、内淋巴囊减压术、迷路切除术;
擅长咽鼓管的手术治疗:咽鼓管球囊扩张术、咽鼓管成形术;
擅长面神经疾病的手术治疗:面神经减压术、面肌痉挛麻痹术,面神经肿瘤切除术;
擅长侧颅底肿瘤的手术治疗:颞骨次全切除术、桥小脑脚肿瘤和颈静脉球瘤切除术。