
胃食管反流病(GERD)的诊断说起来容易做起来可不简单,症状特点、检查结果和对抗反流治疗的反应性均是确诊胃食管反流病的关键因素。
在通常情况下,我们可以依据某些特异的症状诊断胃食管反流病。
胃食管反流病的的典型症状包括烧心和反流,如果反流物是未消化的食物即为反食,若为酸性液体则为反酸。
在此基础上还可以出现胸骨后疼痛、背痛及吞咽痛、吞咽困难、上腹痛、上腹胀、嗳气等消化道症状;也可以合并咳嗽、咳痰、呼吸困难(喘息、胸闷、气短、憋气和窒息等)、咽喉炎(咽部异物感、声音嘶哑、反复清嗓等)及反流性鼻炎(鼻塞、流鼻涕、鼻后滴漏、嗅觉障碍)等呼吸道症状,这类症状被称为胃食管反流病的“食管外综合征”。
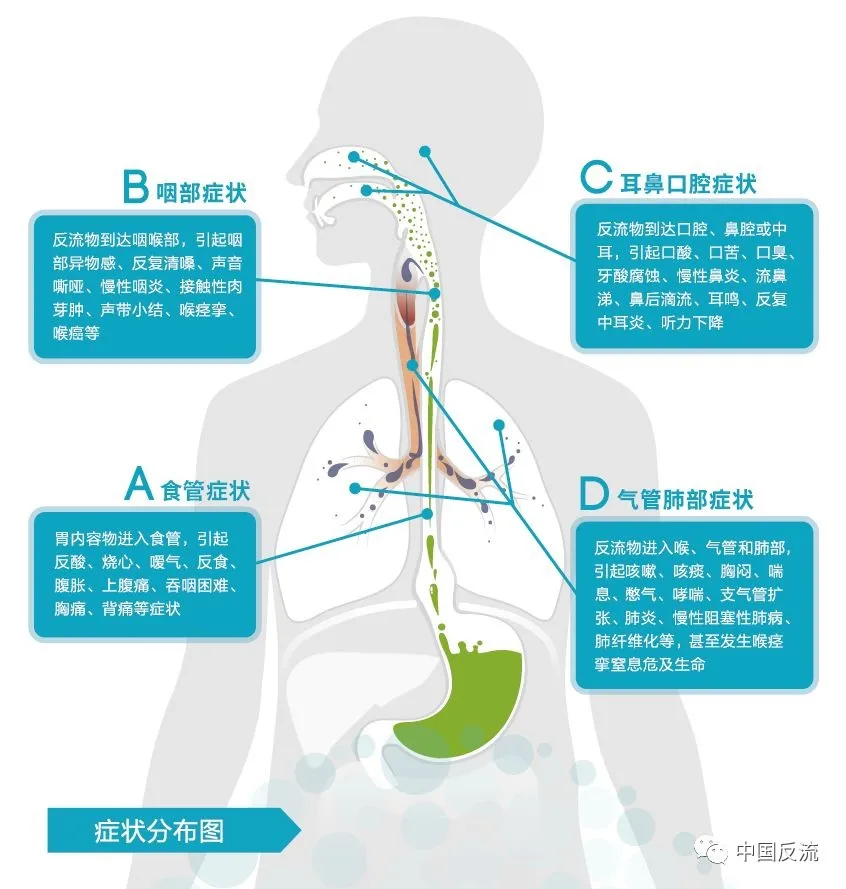
但问题是,医学上常常存在“一症多病”的现象,就像发热,既可以是流感、新冠的症状,也可以是细菌性炎症、肿瘤的症状。胃食管反流病里的胸痛,可能与烧心和反流一起出现,也可能作为唯一的症状,往往与心脏病无法区分。这种现象在食管外综合征中尤为明显,很多胃食管反流病患者的呼吸道症状可单独出现,而没有或只有轻微的烧心、反流症状。这就让仅通过症状来诊断胃食管反流病显得很不靠谱。
既然耳听为虚,那咱就眼见为实,我们可以通过胃镜检查诊断胃食管反流病。
尽管做胃镜这件事会让有些人心生恐惧,但检查的结果确实能让我们一目了然。如果在胃镜检查中发现反流性食管炎(RE)或巴雷特食管(Barrett食管,BE),即可诊断胃食管反流病,而且是越严重越支持该诊断!
不过胃镜也有个问题,那就是敏感性较差,因为大约有70%的胃食管反流病患者在普通胃镜的检查下是看不到食管黏膜异常的,这部分患者被称为非糜烂性反流病(NERD),或内镜阴性胃食管反流病。
这就说明单纯依靠症状或一种检查不足以诊断胃食管反流病,这也证明了胃食管反流病是一种具有多种表现形式和诊断因素的疾病,很多情况下需要基于症状表现、胃镜下食管黏膜的评估、反流监测和对治疗干预的反应进行综合评判。《中国胃食管反流病多学科诊疗共识2022》给大家归纳了一些有助于确诊胃食管反流病的症状和检查,如果你符合的条目越多,则说明你确诊为胃食管反流病的几率就越大!
平躺体位、弯腰或下蹲等动作可诱发症状;
有明确的反流物快速流动到咽喉、口腔、鼻腔或气管,甚至排出体外;
反复感知到反流物刺激或吸入,诱发咳嗽、喘息或喉痉挛发作;
避免饮食、体位和活动等诱发因素,症状发作减少、程度减轻;
质子泵抑制剂(PPI)等治疗有效,停药复发,再次用药仍然有效。
客观检查有异常发现:
食管黏膜基线阻抗和反流后吞咽诱发的蠕动波指数明显异常;
胃镜活检病理证实的巴雷特食管肠上皮化生;
胃镜胃食管阀瓣(GEFV)的Hill分级3级或4级,胃镜、钡餐或CT发现食管裂孔疝(HH);
反流监测显示酸暴露异常或大量的非酸或气体反流;
反流监测显示目标症状与反流事件相关性阳性;
胃蛋白酶检测强阳性(高浓度)。
总之,对于胃食管反流病,典型症状的识别并基于症状进行诊断是最为简单实用的方法,而结合其他的有效方式、搜集越多的反流证据,越能提高诊断的准确性。
福田区第一个“胃食管反流”专科门诊已经在福田区第二人民医院开诊,为胃食管反流病人提供规范化的诊断和治疗。可在健康160上挂号。