
“医生,结节才黄豆大,直接切不行吗?为啥手术前还要多挨一针?”拿到肺结节手术方案时,不少患者都会有这样的困惑。这根“多出来”的针,正是肺结节手术的“精准导航仪”——术前穿刺定位。它看似是额外步骤,实则是避免手术“开空”“切错”的关键,让医生在复杂的肺组织中精准锁定病灶,既不遗漏肿瘤,又不浪费健康肺组织。
肺结节手术的难度,往往藏在“看不见、摸不着”里。肺就像一棵枝叶繁茂的大树,布满了细小的支气管和血管,而直径小于1厘米的微小结节,就像藏在叶片间的小芝麻。在胸腔镜手术中,医生通过小孔操作,虽然有高清屏幕辅助,但肺组织会随着呼吸不断起伏,仅凭视觉和触觉很难精准捕捉到微小病灶。一旦定位失误,要么需要扩大切除范围,牺牲更多健康肺组织;要么可能遗漏病灶,导致二次手术,这都是患者和医生最不愿看到的结果。
术前穿刺定位的核心作用,就是给病灶“做标记、装导航”。简单来说,就是在CT引导下,用一根细针穿过皮肤,精准扎到肺结节附近,留下一个“定位 marker”(标记物)。这个标记物就像病灶的“专属坐标”,手术时医生通过特殊设备就能快速识别,哪怕结节再小、位置再隐蔽,也能一击即中。目前常用的标记物有多种,比如能被磁铁吸引的“磁珠”、能显影的“金属弹簧圈”,还有会释放染色剂的“染料针”,医生会根据结节的位置、大小和性质选择最合适的类型。
可能有人会担心:“穿刺会不会戳破肺?会不会让癌细胞扩散?”这其实是对定位技术的常见误解。现代穿刺定位采用的是直径仅0.7毫米的超细针,比普通输液针还要细,创伤极小。整个过程在CT精准引导下进行,医生能清晰看到针尖的每一步走向,避开大血管和重要支气管,就像有“透视眼”一样精准操作。临床数据显示,肺结节穿刺定位的并发症发生率低于1%,最常见的少量气胸也多能自行吸收,不会影响后续手术。而关于“癌细胞扩散”的担忧,目前全球范围内的研究都未发现规范的术前定位会增加肿瘤转移风险,反而精准定位能让手术更彻底,从根本上降低复发可能。
整个定位过程通常只需10-20分钟,患者全程保持清醒,只需配合医生调整呼吸。以常见的弹簧圈定位为例,步骤非常清晰:首先患者趴在CT检查床上,医生在胸部标记穿刺点并消毒;然后用局部麻醉药麻醉皮肤,细针穿过胸壁时只会有轻微酸胀感,类似蚂蚁叮咬;当针尖到达结节附近,医生推送弹簧圈并拔出针管,弹簧圈会在肺内固定,不会随呼吸移动;最后再做一次CT确认定位准确,整个过程就完成了。定位后患者可以正常活动,只需避免剧烈运动,等待手术即可。
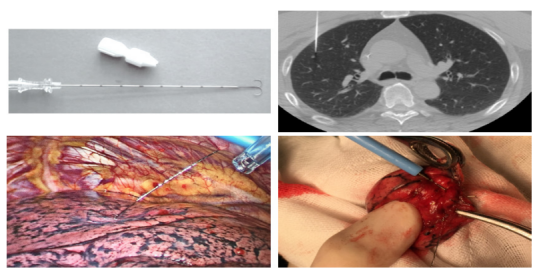
对于位置特殊的结节,定位技术还会“量身定制”。比如靠近肺门的结节,血管密集,医生会选择磁性更强的磁珠,手术时用磁导航器械直接“吸”到病灶位置;对于位于肺外周的磨玻璃结节,染色剂定位更有优势,注射后病灶周围会呈现蓝色,医生一眼就能识别。有位56岁的患者,肺内有一个0.8厘米的磨玻璃结节,位置藏在肺下叶深处,若没有定位,手术可能需要切除整个肺叶。通过弹簧圈定位后,医生精准找到结节并只切除了部分肺段,术后患者恢复很快,一周就顺利出院。
随着精准医疗的发展,肺结节术前定位技术也在不断升级。如今已有“无针定位”技术,通过电磁导航直接定位,连穿刺的微小创伤都能避免。这些技术的核心目标,都是在根治疾病的同时,最大限度保护患者的肺功能,让手术从“粗放切除”转向“精准微创”。
对肺结节患者来说,术前定位这根“针”,不是额外的负担,而是手术成功的“安全锁”。它让医生在复杂的肺组织中不再“迷路”,让患者不必担心结节被遗漏或健康肺组织被过度切除。未来,随着定位技术和手术技术的进一步融合,肺结节治疗会更加精准、安全,为患者带来更好的治疗体验。如果你正面临肺结节手术的困扰,不妨多和医生沟通定位方案,给自己的手术多一份精准保障。
