
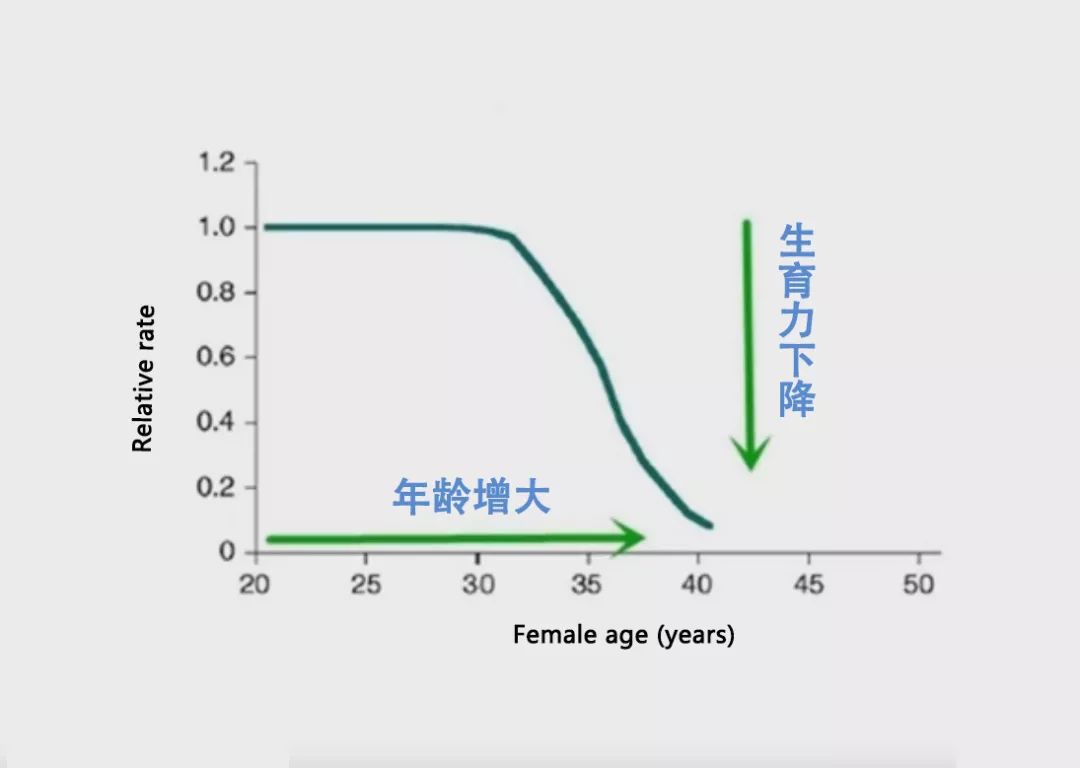
稍微对生殖健康有所了解,一定知道,35岁是生育的一道坎。
20多岁想怀孕,轻松就怀上了,孕期没什么大毛病,玩儿似的就把孩子生下来了。但到了35岁后,不管是生育力,还是身体承受力都大打折扣。
1
遥想去年,奚梦瑶,正值青春,怀孕时大家似乎没怎么知情,孩子就生下来了。

反观当年的徐若瑄,怀孕时已40岁,年龄偏大,加之她的胎位比一般孕妇低,为预防早产,不得不做了宫颈缝合手术。
而且,从怀孕初期就胎位不稳,发生了出血现象,整个孕期,为了保胎,她足足注射了300支安胎针!
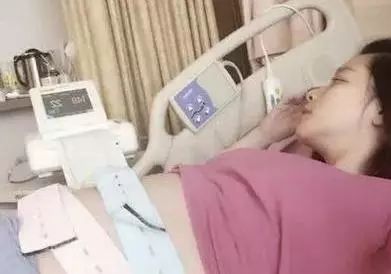
更痛苦的是,为了避免出现胎漏现象,她只能卧床养胎,连三餐都要在床上解决,这一卧就是142天!为此,她的小腿肌肉差点萎缩。
所以有备孕计划,建议大家及早开始,不然过了35岁这个分水岭,卵巢功能减弱,此时,不管是卵泡的数量,还是质量都大不如20多岁。
2
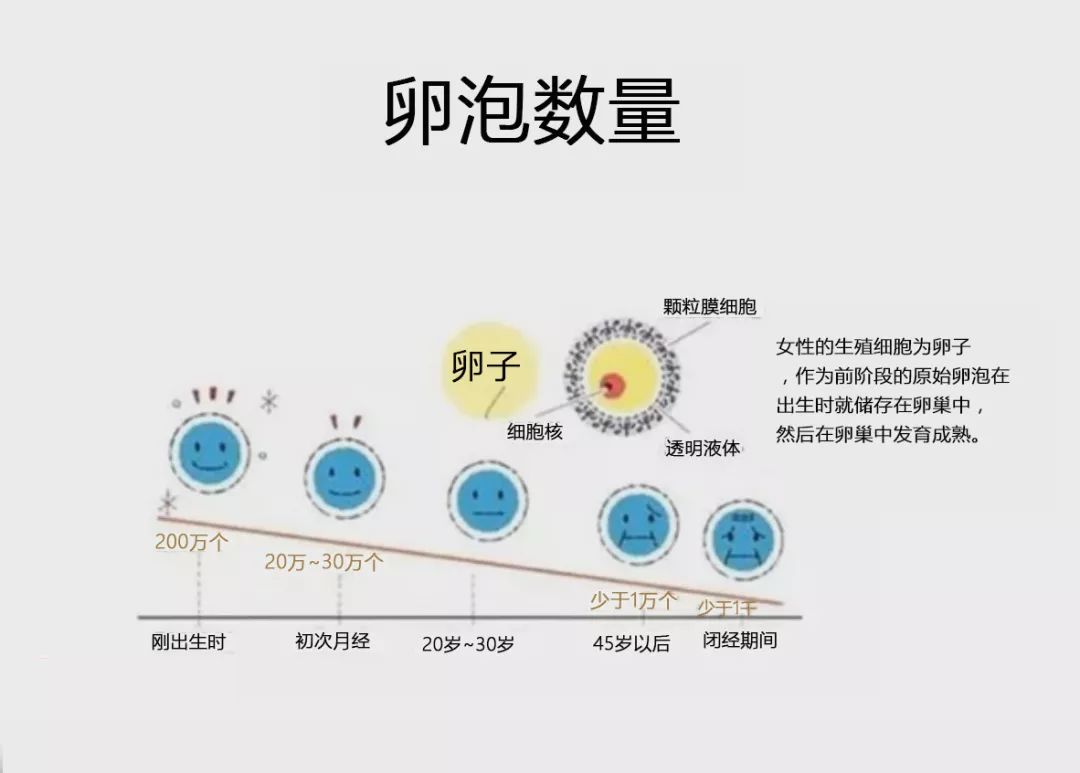
卵泡数量的减少
从出生的那一瞬间,我们的卵泡就已经固定了数值存在于卵巢中,随着年龄的增长,卵泡不断凋亡与衰竭。
如出生时200万个左右。到了第一次月经,也就是初潮之时,你的卵泡数大概维持在20万~30万左右,中间被凋亡了一些。紧接着,从初潮后,卵泡还是不断被消耗,而且卵巢每个月都开始进行排卵过程。
那么这个过程是怎样一个过程呢?一图足以说明。
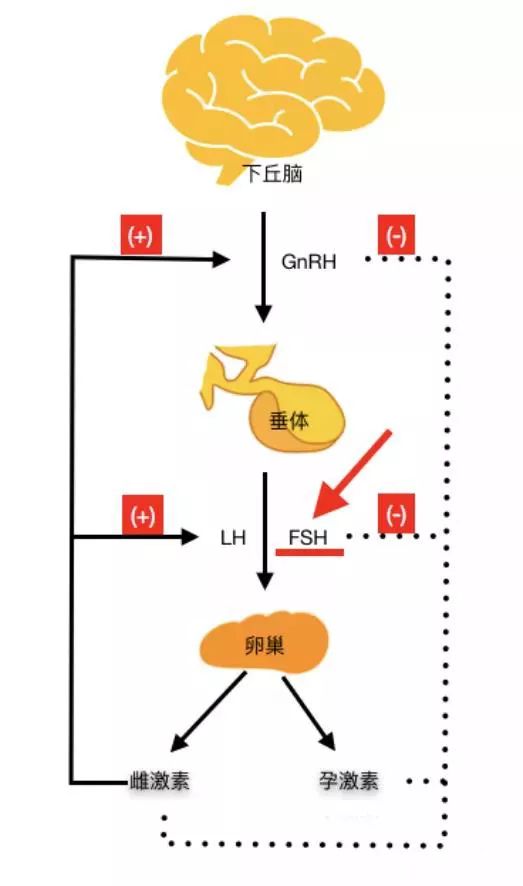
下丘脑-垂体-卵巢,这段我们称之为HPO轴,它是女性内分泌的司令部,也就是说,排卵受HPO轴控制。
下丘脑下达指令,经GnRH调控,处于中间的FSH开始向下调控卵巢分泌雌激素、孕激素,于是在月经前,召集出来一批卵泡。
那这些小卵泡干什么?它们被安排得明明白白地处于同一个起跑线上。紧接着在这一批卵泡中,其中有一个卵泡受FSH的刺激,冲出来长大,也就是我们通常所说的优势卵泡。待它长到足够大时,经LH的刺激,被卵巢排出。
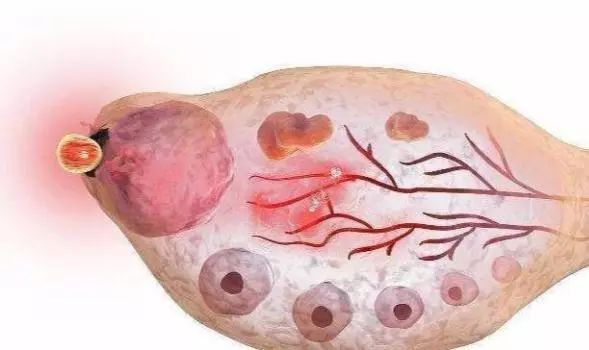
那其他的卵泡呢?它们会随着优势卵泡的排出退化形成白体,消失不见。
在第二次月经期周期之前,下丘脑又下达指令调动新的一批小卵泡同时站在起跑线上,再随月经开始有一个优势卵泡长起来。
周而复始,一批批,我们的月经周期一次次到来 ,卵泡也一批批被消耗。我们卵泡数量也由初潮的20万~30万,到了40多岁几乎消耗殆尽。
所以,20多岁时,若我们每个月可以调动10个卵泡在起跑线上,有1个优势卵泡长起来,那么随着年龄的增长,卵泡的不断凋亡,到了35~38岁时,一次或许只能调动5~6个卵泡,能长起来1个。但到了40岁,只能调动2~3个卵泡,或许也依然有1个。但优势卵子的出现几率已逐年下降。
除了卵泡数量的减少,我们卵泡的质量也在下降。
3
卵泡的质量下降
众所周知,受精卵是由携带妈妈基因的卵子,携带爸爸基因的精子,相遇,结合,形成的。
但年龄越长,女性卵子里携带的遗传物质发生异变就会成倍的增加。什么概念?就是你给孩子遗传的的染色体不是成对的,有可能多一根或少一根,它和精子结合,形成的受精卵发生的异常就会增加。
受精卵异常,那么我们的妊娠随之可能出现流产、胎停育、甚至胎儿畸形,甚至死胎等结局。
所以无论是卵子的数量还是卵子的质量在高龄女性都会影响我们的生育能力。
另外,年龄渐长,子宫肌瘤、子宫内膜异位症、输卵管的梗阻或内膜的异常都会给生育带来早破水、胎儿宫内生长受限等不良结局。

△用于抢救大出血时的血制品袋子
4
道理讲到这,那怎么规避高危妊娠,迎来健康宝宝?
自觉做好生育力评估
在门诊,很多人以为,35岁只查个卵巢储备功能评估就可以了。其实,到了这个年龄,子宫、输卵管功能以及全身性疾病的评估,一个也不能少。
卵巢储备功能评估
基础FSH:FSH值升高了,说明我们的卵巢储备功能下降了。怎么理解呢?结合前文内容,卵巢储备功能正常的情况下,下丘脑只需要下达正常的FSH指令即可调动卵泡生长发育。而FSH值升高,说明下丘脑要下达更多的指令,卵巢才能正常工作,说明卵巢功能不行了。
比如FSH>40U/L,间隔1月复测还是如此,提示卵巢早衰或者绝经状态;介于25-40U/L提示卵巢功能不全或是围绝经了。
雌二醇E2:主要由卵巢生产的激素,但是波动太厉害了,通常情况下没有太多的借鉴价值。在排卵前会有一个高峰值,怀孕后也会升高。如果卵巢功能衰退,E2会明显降低,不过月经期查的E2如果高了反而有问题,可能是卵巢功能不好的提示。
AMH:正常值一般在2.2到6.8个ng/ml之间,如果它小于1.0的话,就说明卵巢的功能在逐渐衰弱。
阴道超声:检测小卵泡,卵巢调动的小卵泡,可看到优势卵泡,通过阴道超声数卵泡的个数,同时看卵巢体积的大小。
以上几种方法,综合起来才是最全面的对卵巢储备功能进行比较客观的评估。
子宫/输卵管评估
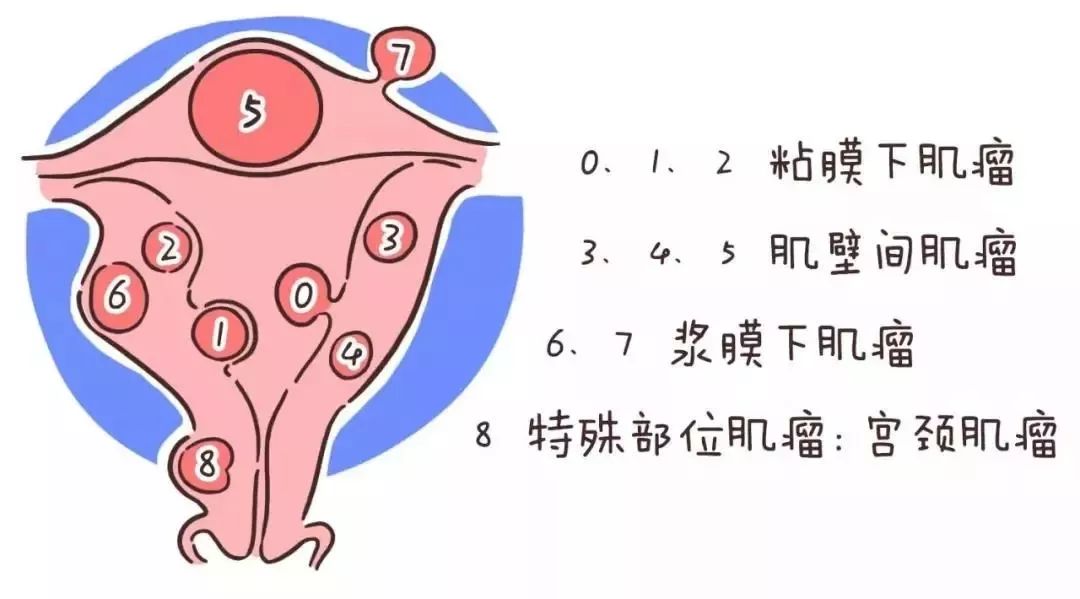
子宫肌瘤,子宫内膜息肉,子宫内膜异位症,子宫腺肌症。这类疾病严重的患者都需要在怀孕前对这些疾病进行治疗。
比如内膜息肉一定要先做宫腔镜内膜息肉摘除术把它切除;特别严重的腺肌症一定要提前先用药物把它们控制住。因为腺肌症是一个明确影响怀孕的疾病;子宫肌瘤要看它长的位置和大小,当已经严重影响我们的宫腔,影响我们的胚胎进行着床的,也要在怀孕前进行处理。
子宫手术史,分娩史,多次人流史需考虑宫腔粘连等及时到医院进行B超检查,当然做宫腔镜才是最终的诊断。如果子宫内膜进行了粘连也会对我们的怀孕有所影响,必须进行治疗。
子宫肌瘤手术史,剖宫产史需评估刀口愈合情况,这个非常重要,一定要进行刀口愈合的评估。
刀口愈合一定是全层愈合才是最理想的状态,有的刀口它只是面上愈合,但是里头其实还豁着口。在正常的情况下,没有问题。但是一旦怀孕以后,子宫被撑大,有豁口的地方是个薄弱点,容易发生子宫破裂。
相关内科疾病
影响生育或不宜生育的疾病(甲状腺疾病、肿瘤、免疫系统疾病,高血压):这些疾病提前发现,提前处理,比如高血压,我们有专门适合孕期使用的降压药。但是如果你不知道,到孕期再处理这个高血压,这个时候就有点晚了,有些合并发症出来已经来不及处理了。
今天的知识点大家都get到了吗?
祝愿大家早日好孕
都可以平平安安
生下知识点满满的聪明健康宝宝