
目前中国已经成为房颤第一患病大国。它是临床上最常见的心律失常,大约占因心律失常住院患者的1/3。中国的房颤患者已经超过了欧美国家患者数量总和。
预激综合征(WPW综合征)是指心电图呈预激表现(心房冲动提前激动心室一部分或全体),临床上有心动过速发作。预激综合征可发生于任何年龄,患者大多无合并器质性心脏病。有资料统计预激综合征患者并发房颤的发生率约15%,短不应期是房颤导致室颤的危险因素。
预激旁路的不应期较短,可使快而杂乱的房颤波经预激旁路快速下传激动心室而引起快而不规整的 QRS波。单纯预激综合征对患者心脏功能无太大影响,但是临床上如果合并房室折返性心动过速、心房扑动、心房颤动等快速的心动过速可恶化为心室颤动或导致充血心力衰竭、低血压。
恶性房颤(malignant atrial fibrillation)是 2015年《成人室上性心动过速处理的美国指南》首次明确提出的新概念,是指预激综合征伴房颤发作存在快速的宽QRS波心室率时,最短的RR间期≤250ms,这是房室旁路发生快速前传的结果,其容易蜕化为室颤而引发患者猝死。
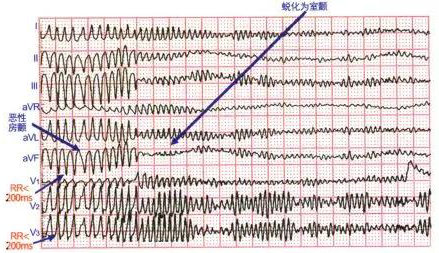
图1. 预激房颤患者伴快速心室率并迅速蜕化为室颤
2013 年的《中国心律失常紧急处理专家共识》指出:由于旁路的不应期短,合并预激综合征的房颤或房扑可以经旁路前传而造成非常快的心室率,可诱发严重室性心律失常。
恶性房颤-预激房颤的心电图特征
(1)经旁路下传的QRS波宽大畸形,最短的RR 间期≤250ms;
(2)心室率快而显著不规整,心室率可能≥300 bpm,甚至≥350 bpm(图1、2)。
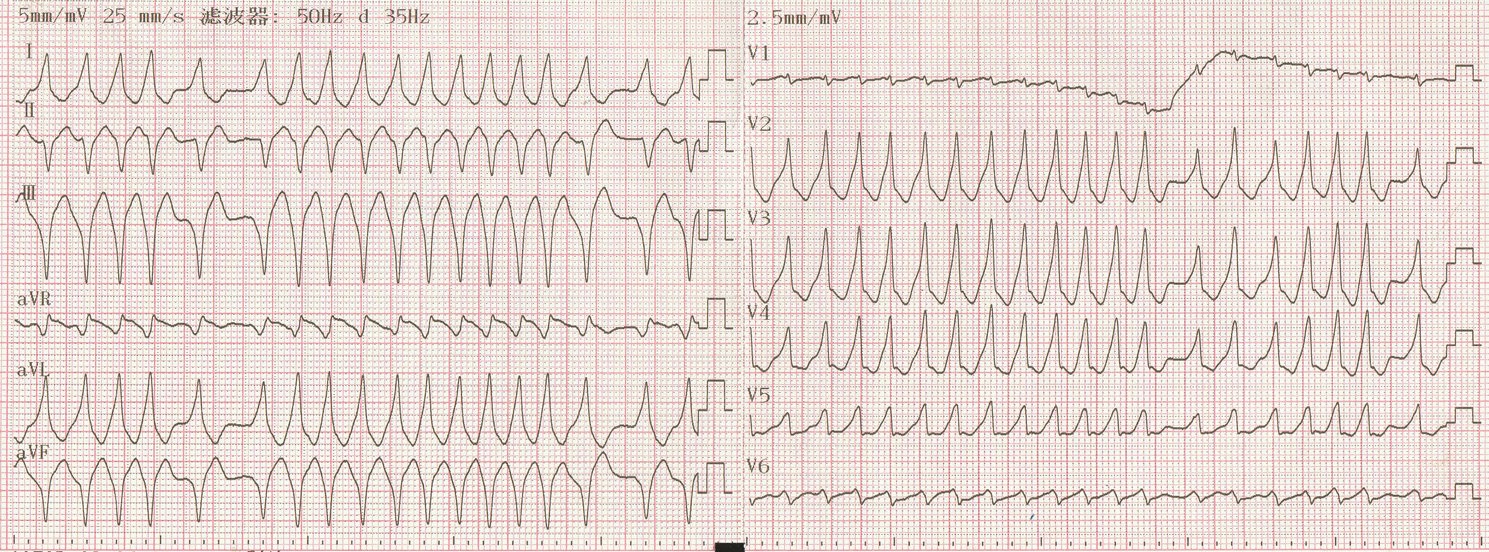
图2. 预激房颤患者伴快速心室率
【发生机制】
预激综合征并发房颤时,杂乱无章的房颤波经房室旁路快速下传时,可使心室率变得极快而不规整,进而可蜕化为室颤。患者发生心脏性猝死的预警指标除QRS波RR间期≤250ms外,患者伴有多条房室旁路、有逆向型房室折返性心动过速史、 以及房室旁路的不应期<240ms等也都为预警指标。
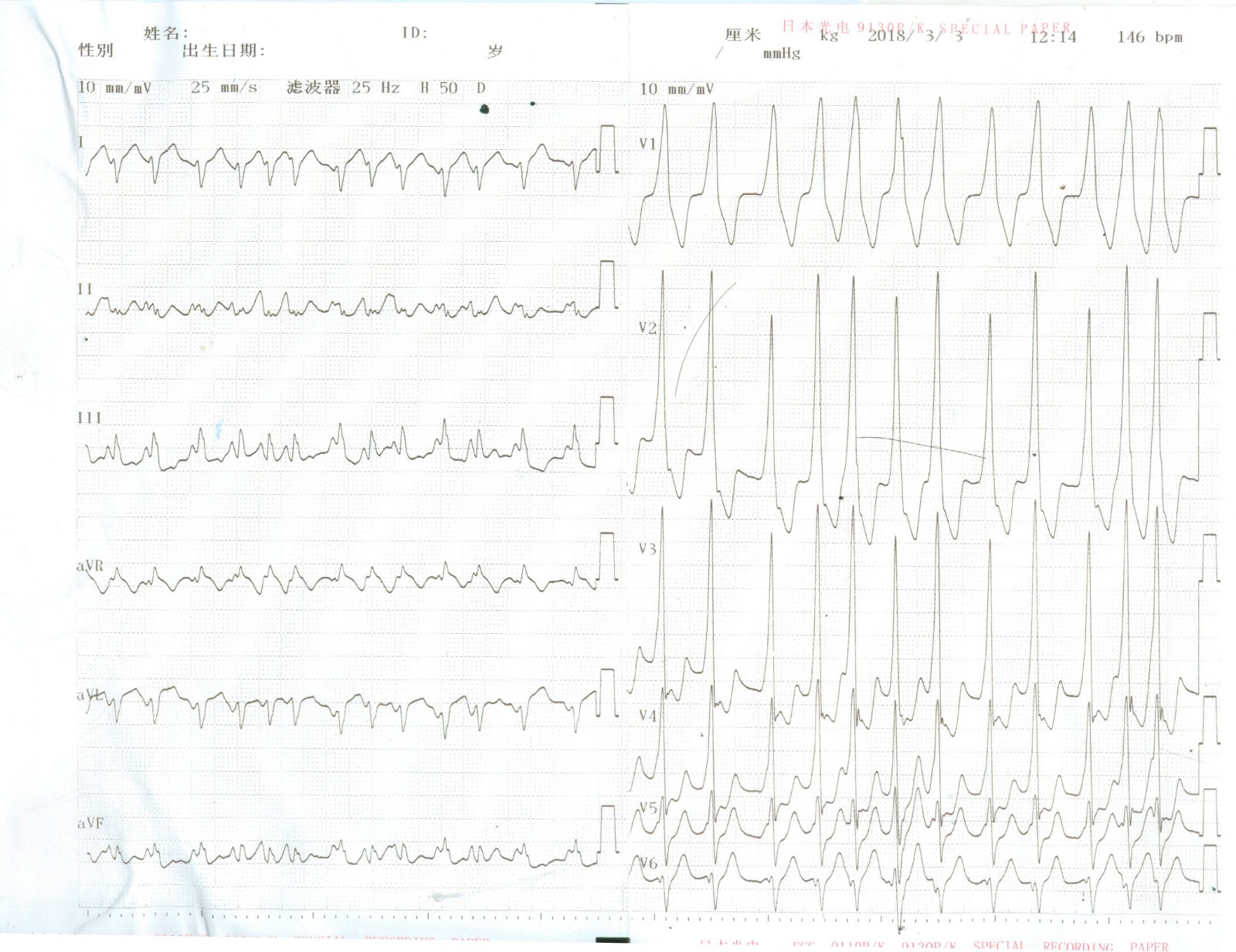
图3. 预激房颤患者伴快速心室率
【临床意义]
预激综合征患者的房室旁路前传有效不应期短于240ms时,可引发致命性室性心律失常。此外,发生心脏性猝死危险因素还包括患者有多条房室旁路等。因此,对预激综合征患者进行心脏性猝死的危险分层时,最重要的指标是房室旁路快速前传不应期。无创心电学检查可以估测房颤患者房室旁路前传有效不应期值,即在静息心电图或动态心电图上房室旁路不能发生连续传导的最短RR间期,或在运动试验中预激波突然消失时的心动周期值。经无创检查显示房室旁路前传缓慢时,患者蜕化为致命性室性心律失常的几率则低。
2014年 《AHA/ACC/HRS房颤患者管理指南》指出:①当房颤或房扑伴预激、快速心室率导致血流动力学不稳定时,建议电复律(证据级别:C);②当药物治疗不能迅速控制房颤或房扑的快速心室率,而导致心肌缺血、低血压或心力衰竭时,应当电复律(证据级别:C)。
若患者在给予普罗帕酮静推治疗及随后胺碘酮静点治疗后仍未转复,出现突发意识丧失,考虑预激综合征伴房颤致心室率过快从而引起血流动力学不稳定,因此此时应紧急给予电除颤治疗等心肺复苏,甚至气管插管。
房颤合并预激综合征时,如心室率过快(>200次/分)则推荐同步电复律;当心室率大250次/分,推荐立即同步电复律。
预激综合征成功消融后阵发性房颤发作会显著减少。 已有的研究提出预激综合征患者发生阵发性房颤有2种机制:①旁道依赖性的心房易损性;②非旁道依赖性,心房内在的易损性。
旁道对心房有效不应期的影响可能与下列因素有关:①旁道前传提前激动心室,致心房与心室收缩不协调,进而引起心房构型及其电生理特性发生改变;②心动过速时引起血流动力学改变,心房相对缺血缺氧,心房压力升高,通过“收缩-兴奋反馈”改变心房膜电位;反复发生的心房快速搏动引起心房肌电重构,有效不应期缩短,使房颤易于发生和维持。另有学者还发现旁道的存在能延长心房肌的传导时间,其对心房传导时间的影响可能与心动过速反复发作引起心房压和心房容量的增加致心房过度扩张有关。由于房室旁道和心房肌纤维之间存在各向异性传导,加大了心房的易损性,在有某些诱因如早搏、心动过速、植物神经功能改变时而发生房颤;另一方面,反复的快速室上性心动过速发作可使心房发生电重构,心房不应期缩短,导致房颤更易发生。
但亦有国外研究表明:对预激综合征患者射频消融术后房颤的风险仍然很高。因此临床上,预激综合征合并房颤应根据患者是否有房颤射频消融适应证以及患者的意愿决定是否需要行房颤射频消融术。