
几乎每个糖友都会有低血糖的经历,或者是真正的低血糖,或者是还没有达到低血糖诊断标准的“低血糖反应”。
这不现在有个住院糖友刘先生早餐后还不到2小时出现“头晕、恶心、出冷汗”,测手指血糖5.2 mmol/L,找到我问怎么回事。
这个糖友平时血糖都在10mmol/L以上,以前从来没有发生过低血糖。我就跟他解释是因为血糖降得快了,虽然还没有到低血糖的诊断标准,也要按低血糖处理,吃点东西就会好。
过了一会儿午餐前糖友找到我说“血糖这会儿21.0mmol/L是咋回事”。我问他吃的什么。他说本来按鲍医生你交代的吃2-3块饼干就可以了,我看到朋友送来的水果,我就吃了一个香蕉、2个橘子再加嗑了一包瓜子。有经验的糖友就知道了:他吃的多了。
有很多新晋糖友,还没有过任何低血糖的经历,也有很多老糖友,正频繁经历着低血糖,已经把低血糖当成了生活的一部分。
那么,糖友到底应该如何看待低血糖、如何应对低血糖呢?
为什么血糖不低也有低血糖的感觉?
对于平时血糖控制很差(糖化血红蛋白>9%-10%)、长期高血糖的患者来说,当血糖达到正常范围是就会有低血糖样的反应,比如心慌、手抖、出汗、不舒服。
这是因为他们的身体还不习惯这种降低下来的血糖水平。所以如果平时血糖总是在13.9mmol/L以上,当血糖降低到5.6mmol/L时,很多人就会有低血糖的感觉了。
为什么血糖已经低于3.9mmol/L
还是没有低血糖的症状?
对于低血糖不能及时感知的情况并不少见,糖友们不能过于相信自己的感觉。

一些糖友是因为血糖控制良好长时间接近正常范围,因此对低血糖不敏感;还有一些糖友是因为得糖尿病时间长,有自主神经病变,降低了他们交感神经的敏感性,因而缺乏对低血糖的感知,常常一旦发生低血糖就表现为昏迷。
以下人群可能会出现对低血糖的感知减退:
既往多次发生低血糖;
平时血糖水平较低、控制非常好(HbA1c<6%);
合并糖尿病神经病变,特别是合并心血管自主神经病变;
糖尿病史很长;
没有生活自理能力或自理能力很差的患者;
什么是低血糖?
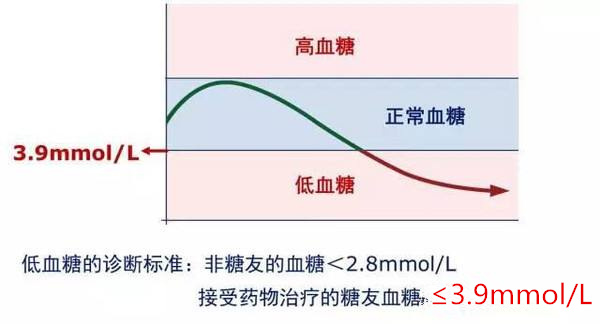
对于接受药物治疗的糖尿病患者来说,只要血糖≤ 3.9mmol/L就属于低血糖范畴。
对非糖尿病患者来说,低血糖症的诊断标准为血糖< 2.8mmol/L。
下面有些图片比较简单明了。
低血糖的诊断标准:
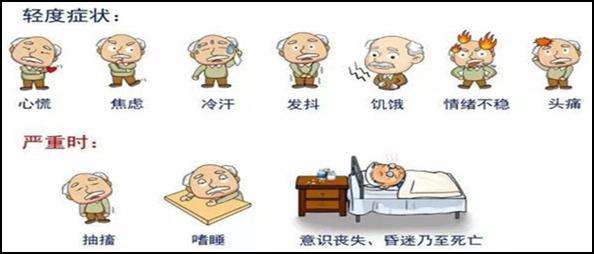
低血糖的表现:心慌、出汗、手抖、头晕、饥饿感、烦躁、全身无力等。
低血糖的常见原因?
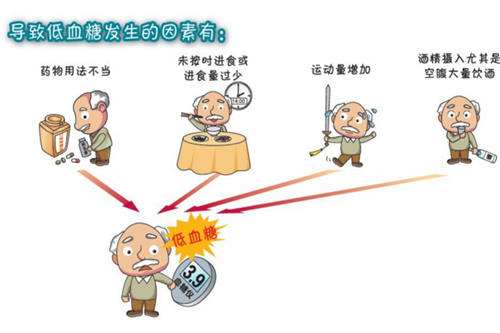
如果发生了低血糖,需要从以下一些方面着手思考,找到原因,才能制定有针对性的预防策略:
进食过少,或没有进食,尤其是没有吃主食;
运动中或运动后发生,是否运动过量了;
腹泻、胃肠不适、吃饭后食物未被充分消化吸收;
药物过量,错误口服降糖药剂量或使用胰岛素的剂量;
注射了胰岛素,忘记吃饭,或者吃饭时间延迟;
洗热水澡或桑拿时,血流速度加快,可能使胰岛素的吸收高峰提前,引起血糖快速下降而出现低血糖反应。
发生了低血糖如何处理?
轻度至中度低血糖患者:尽快服用升糖指数较高的碳水化合物,在5~15分钟内升高血糖水平。可经常适当给予少量迅速吸收的碳水化合物,包括葡萄糖片、甜饮料等。

儿童和青少年低血糖时需要的葡萄糖可以按体重计算,每公斤体重0.3克,一个30公斤重的儿童大概需要9克葡萄糖,体重50公斤重的儿童需要15克。

对于少数胰岛素联合应用糖苷酶抑制剂的患者,发生低血糖后应静注或口服葡萄糖治疗,服用蔗糖或一般甜食无效。

如何预防低血糖?

坚持规律测血糖,只有监测血糖才能发现低血糖或已经偏低的血糖;
吃口服药或注射胰岛素后要及时进餐;
限制饮酒;
合理安排运动,剧烈运动中和运动结束后要适当增加糖类食物或进食;
外出时随身携带糖类食品;
出现低血糖及时就医,以便查明原因,调整治疗方案。

长按二维码识别关注春晓医生了解更多医学科普知识
欢迎转发朋友圈!