
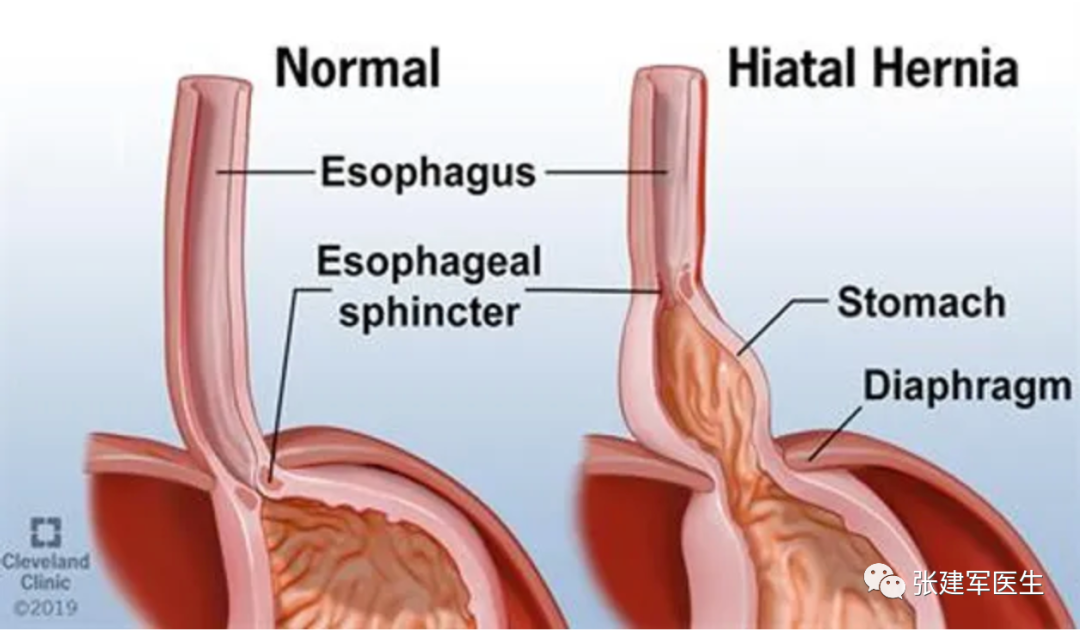
食管裂孔(Hiatus)是膈肌上的一个孔隙,食管通过该孔从胸部进入腹部。当胃的一部分通过膈食管裂孔进入胸腔,就发生食管裂孔疝(Hiatus herni),又称膈肌食管裂孔疝,简称裂孔疝。可导致胃食管返流或咽喉反流,其症状包括口腔酸味或胃灼热感。其他症状包括吞咽困难和胸痛。并发症可能包括缺铁性贫血,肠扭结或肠梗阻等。


食管裂孔疝的类型

食管裂孔疝主要有两种类型:滑动性食管裂孔疝和食管旁食管裂孔疝。大多数为滑动型食管裂孔疝,即1 型。其他三种类型均为食管旁疝。
Ⅰ型(滑动性食管裂孔疝):食管胃交界处(食管胃结合部)从腹部移位至胸部,约占 食管裂孔疝95% 的病例。

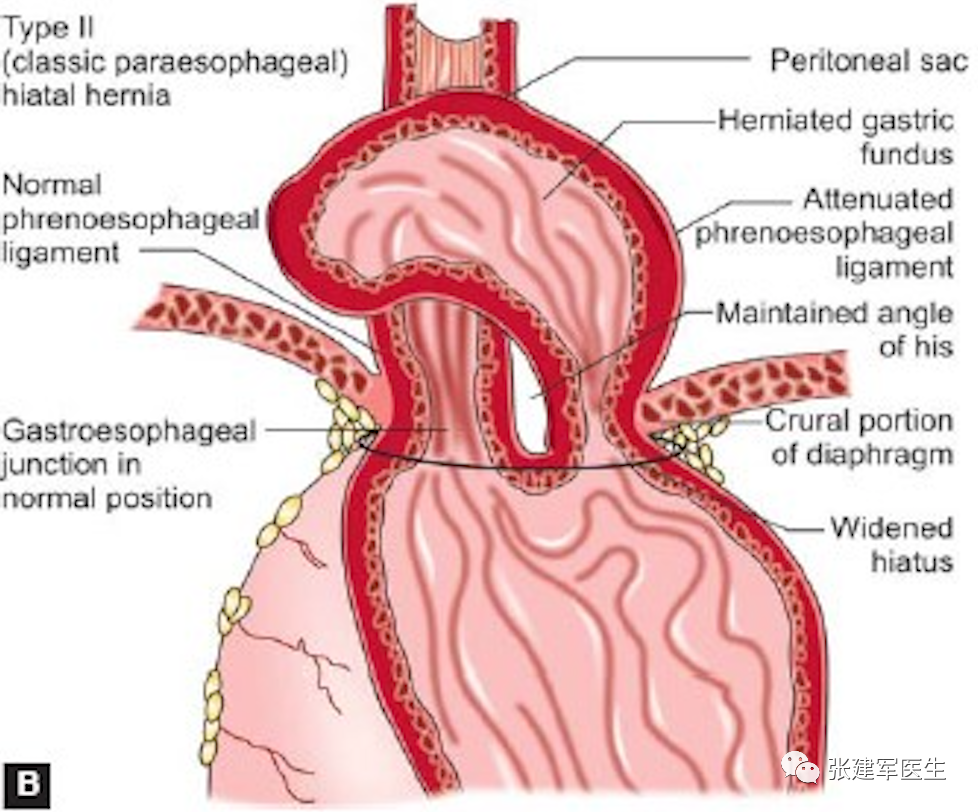
II型(食管旁疝或滚动性食管裂孔疝):胃食管结合部在膈肌下正常解剖位置,胃底或胃体通过胃食管裂孔疝入胸腔,胃底在食管胃结合部上方。
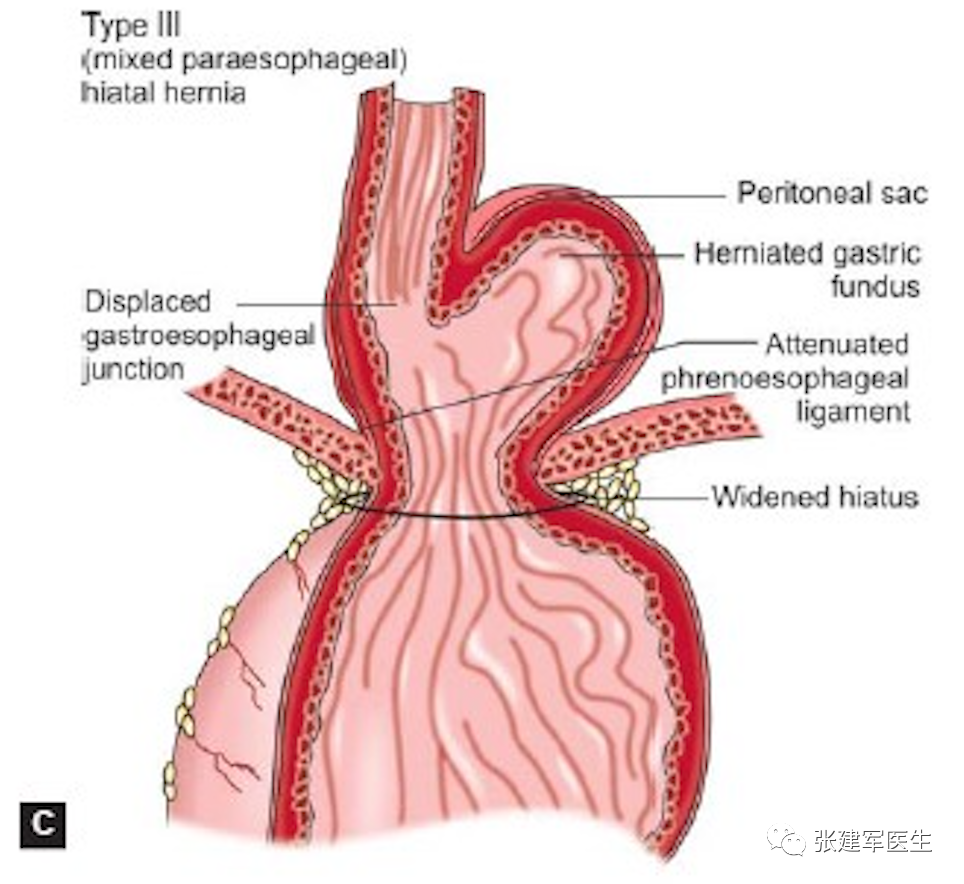
III型(混合型食管裂孔疝) – 它是 I 型和 II 型的组合,其特征是胃大弯和胃食管结合部均进入胸腔。
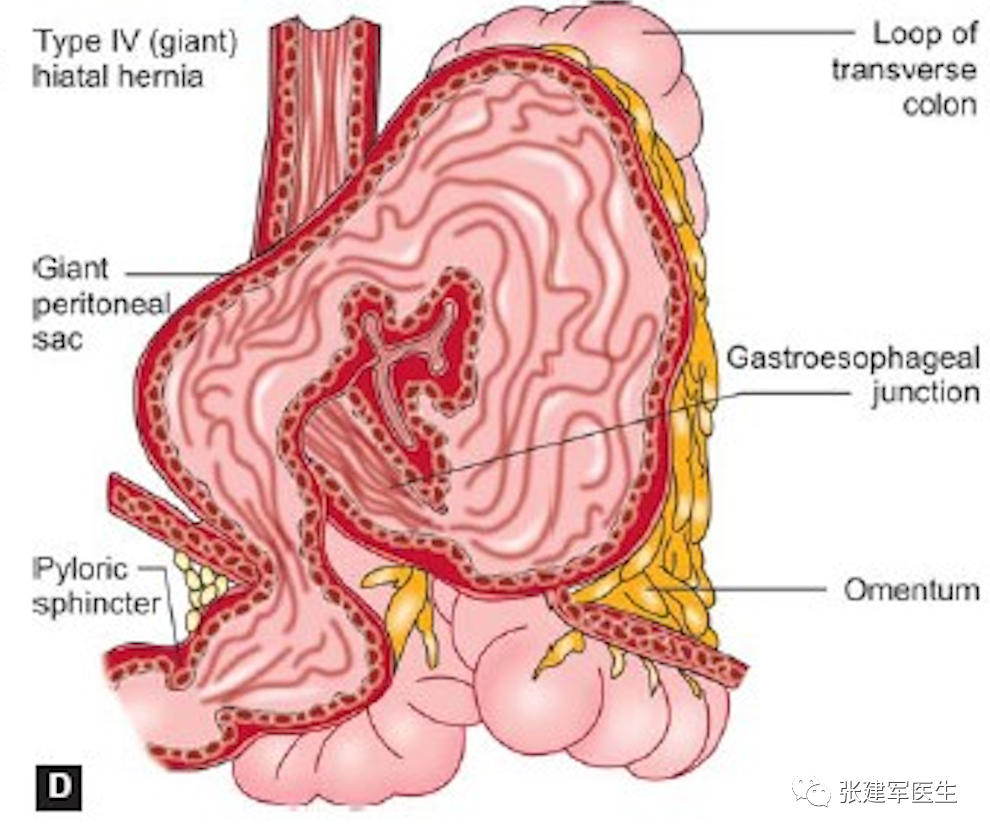
IV型食管裂孔疝 除了胃之外,腹腔内其它脏器如脾脏、部分结肠、网膜等也通过食管裂孔疝入胸腔。



危 险 因 素

食管裂孔疝的危险因素与胃食管反流病相同,这些致病因素会导致腹内压和胃内压升高,引起食道结构发生变化,发生食管裂孔疝。
常见的危险因素包括:肥胖(BMI大于30),食管裂孔疝家族史,哮喘,糖尿病,结缔组织疾病,抽烟,酗酒,口干或持续性吞咽困难,辛辣和富含油的食物,茶和咖啡因,慢性咳嗽或打喷嚏,慢性用力排便(便秘),经常呕吐,剧烈运动或提重物,怀孕和分娩等。


症 状

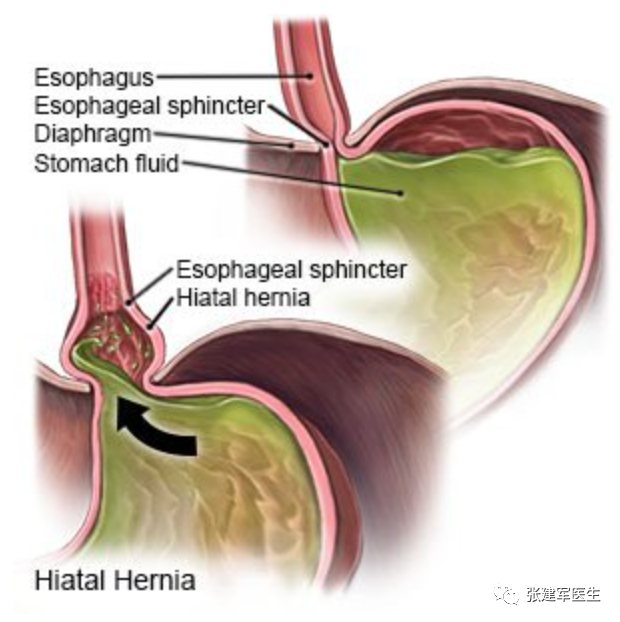
I 型食管裂孔疝的体征和症状与胃食管反流病(GERD)相似,因为胃疝入胸腔和酸性内容物反流到食道。因此,I 型食管裂孔疝将呈现:
烧心(Heartburn):胸骨下从上腹部至颈部的烧灼感。
返酸(Regurgitation):胃酸或胃内容物返流至口腔,伴有酸味或苦味,咽喉部异物感,尤其是餐后平卧位或低头位时明显。
GERD 的食管外表现主要有咽喉部症状和肺部症状:喉炎(Laryngitis)、咽炎(Pharyngitis)、声音嘶哑(Hoarseness)、哮喘(Asthma)、慢性咳嗽(Chronic cough)等。


并 发 症

食管裂孔疝引起的最常见问题是慢性胃酸反流。如果慢性胃酸反流严重且药物治疗效果不佳,随着时间的推移,它会对食道造成损害。
慢性胃酸反流的并发症可能包括:
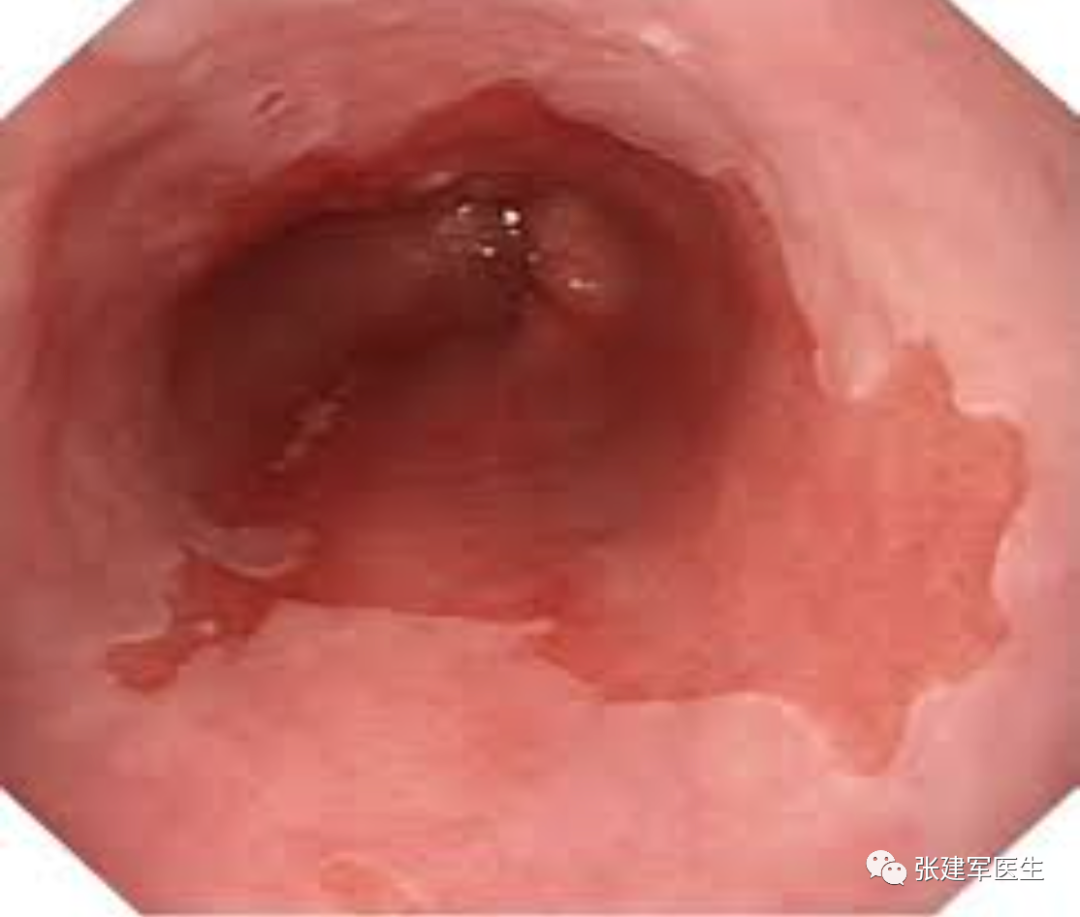
食道炎(Esophagitis),食道中的酸会导致食道内壁发炎。 慢性炎症会导致疼痛、吞咽问题、溃疡甚至出血。
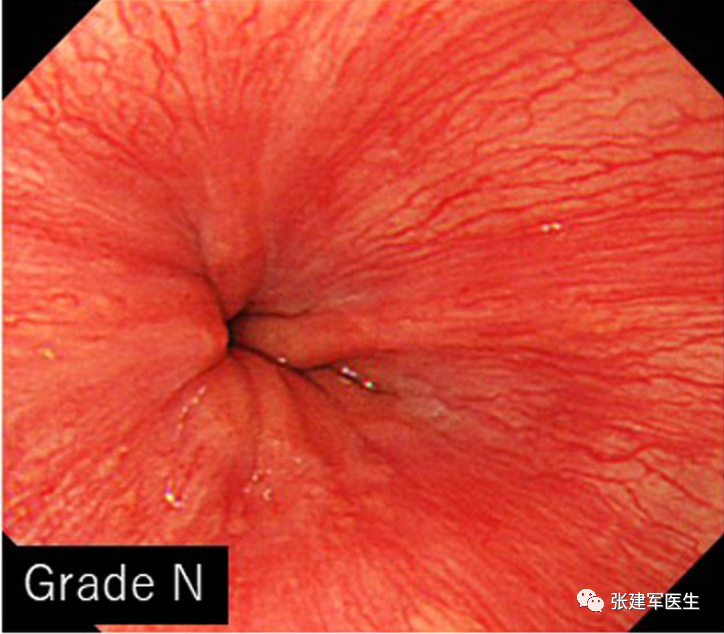
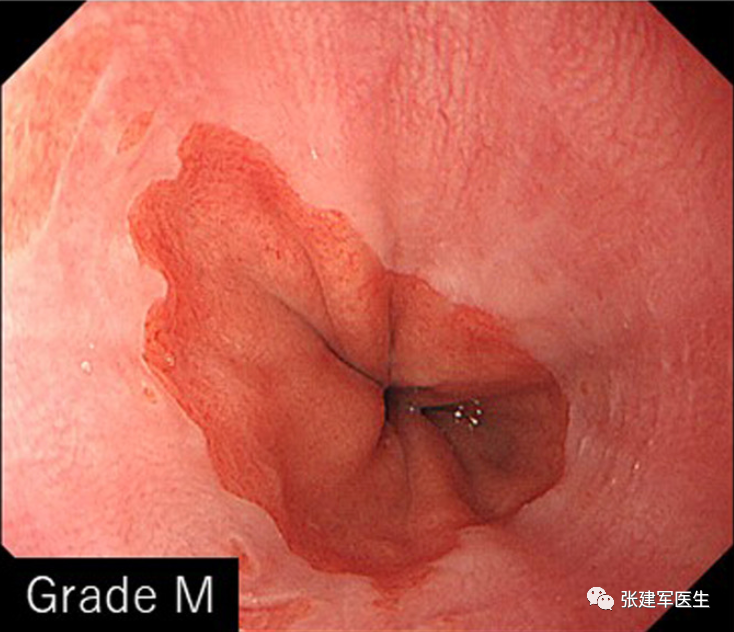
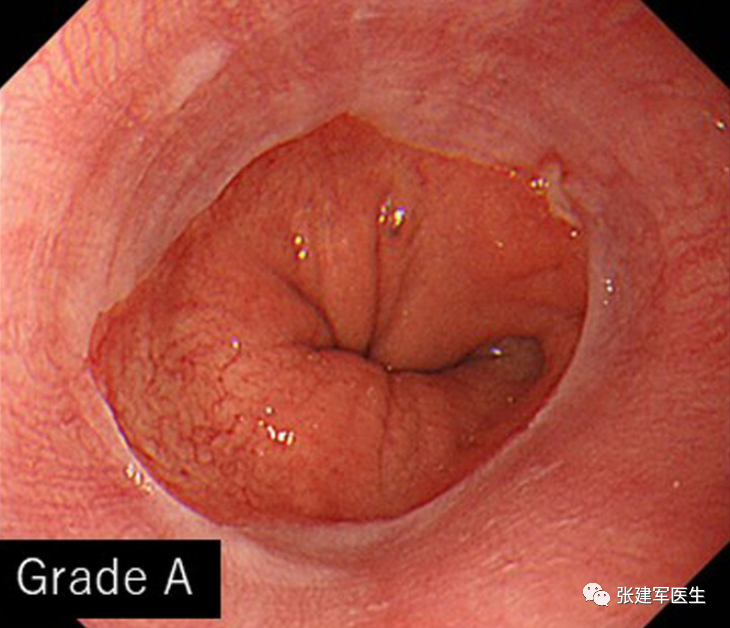
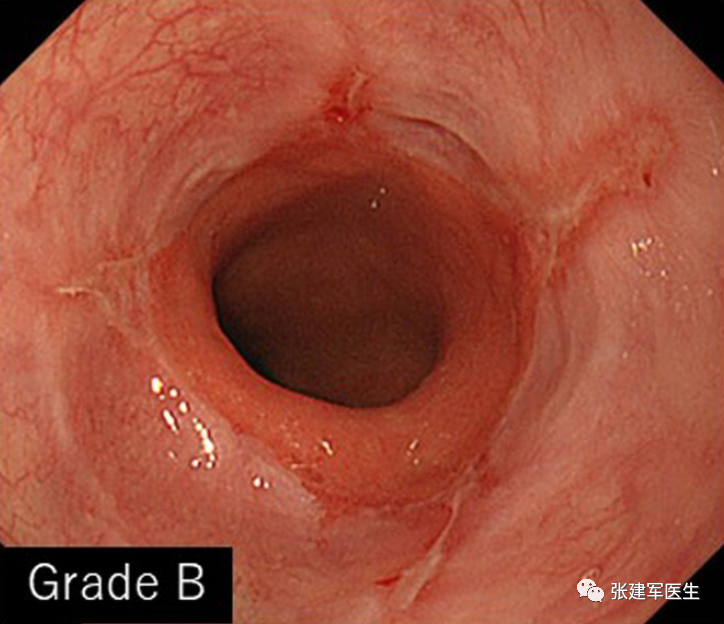
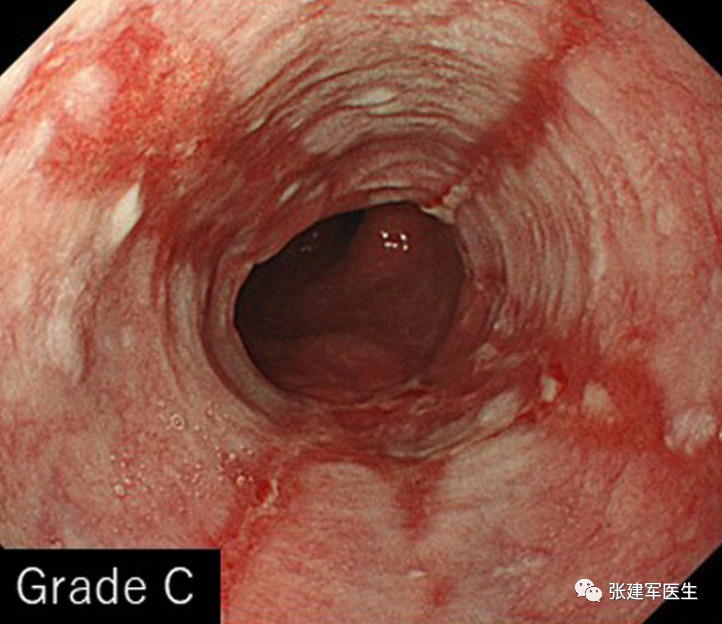
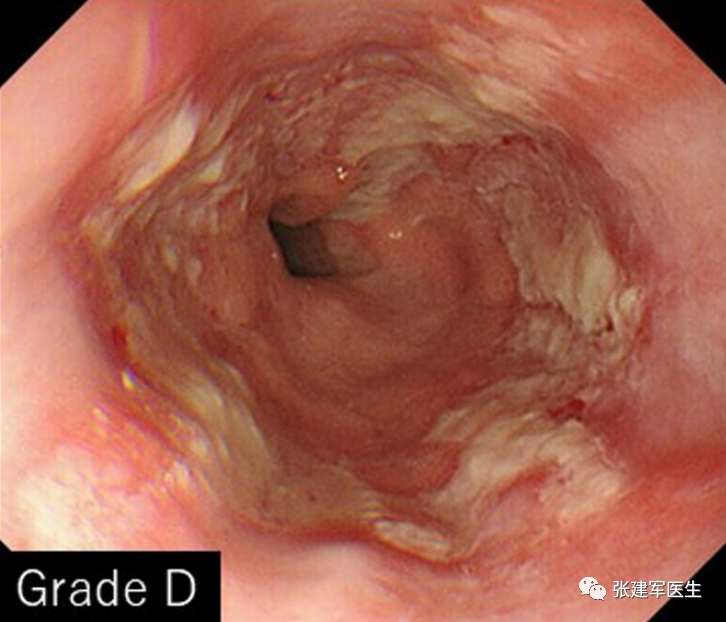
食管狭窄(Esophageal stricture), 慢性炎症会导致食道组织留下疤痕。疤痕组织会干扰吞咽肌肉并导致食道变窄。
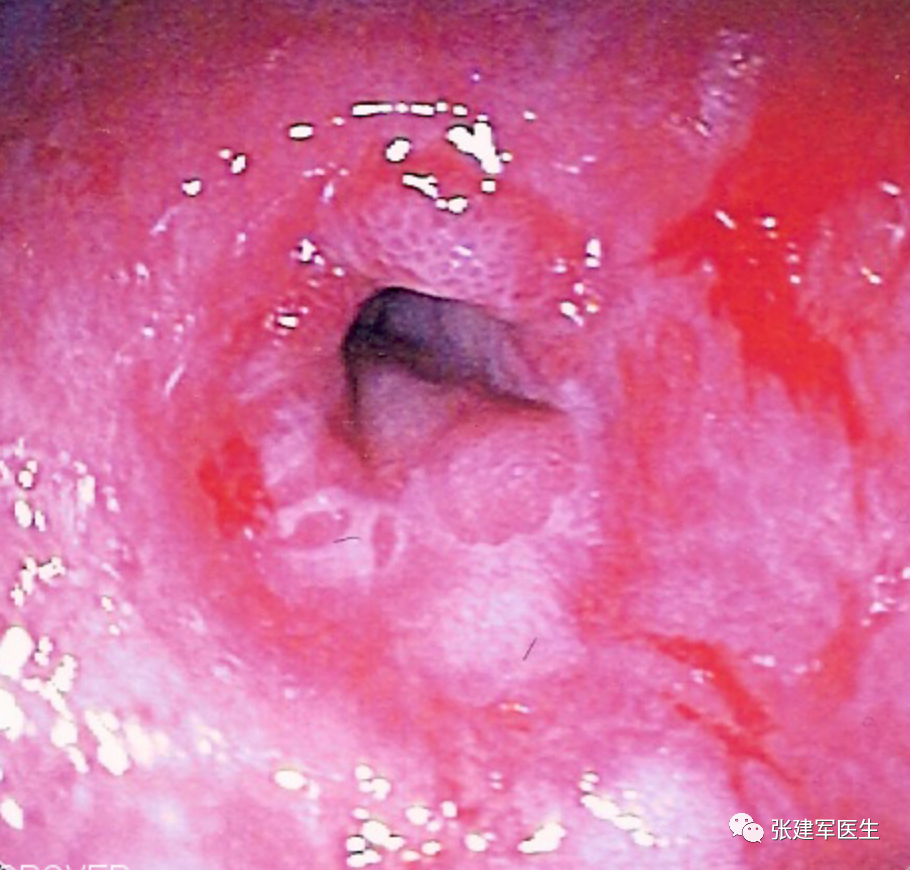
巴雷特食管(Barrett's esophagus), 慢性炎症最终还会导致称为巴雷特食管的组织变化。 这种情况本身并无害,但被认为是癌前病变。
更罕见的是,如果食管裂孔疝在食管裂孔处卡住或受压,可能会导致并发症,包括:
胃肠道梗阻。胃或其他器官可能会在间隙中被卡住、压缩或扭曲,从而造成胃肠道堵塞。
胃炎。 胃突出部分滞留的酸可能会导致炎症、胃溃疡和内部出血。
食管穿孔和出血,胃扭转,胃缺血,胃梗死。


如何诊断食管裂孔疝

通常患者有胃酸反流的症状, 医生可能会先进行食道 pH 值测试,以确认食道中有酸性物质,然后进行影像学检查以找出原因。
可以诊断食管裂孔疝的测试包括:
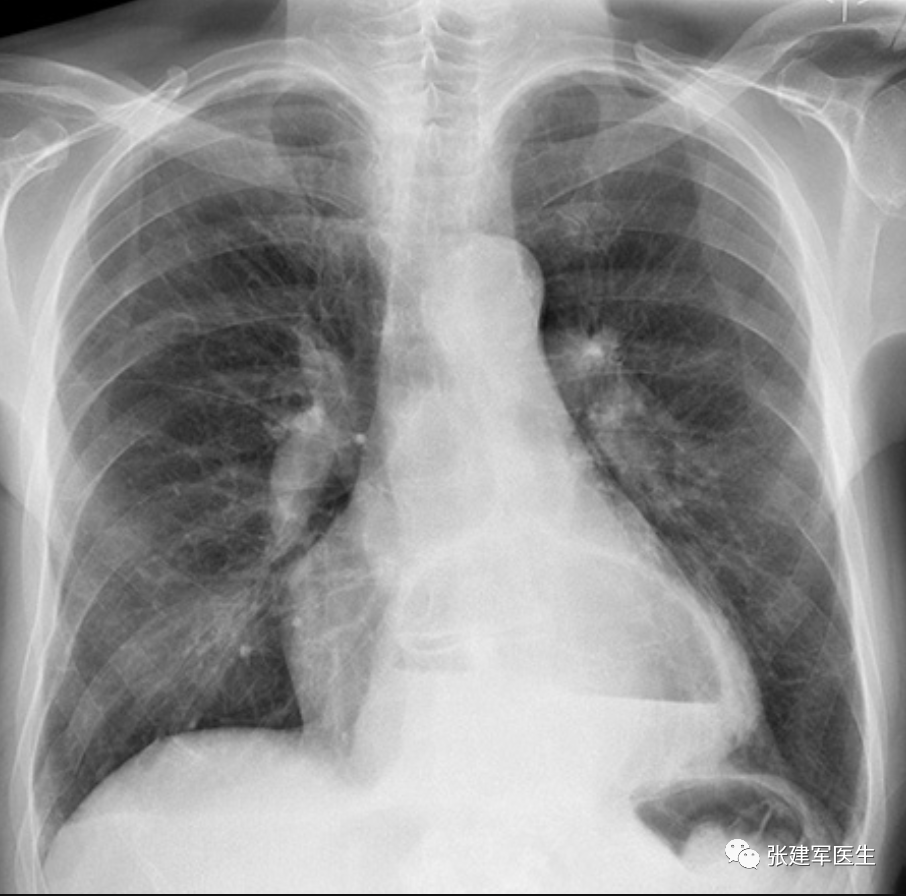
胸部 X 光检查(胸片)
胸部 X 光检查胸部可见不透明软组织影,其内可见液气平面,心脏后方的液气平面是食管旁疝特有的征象。
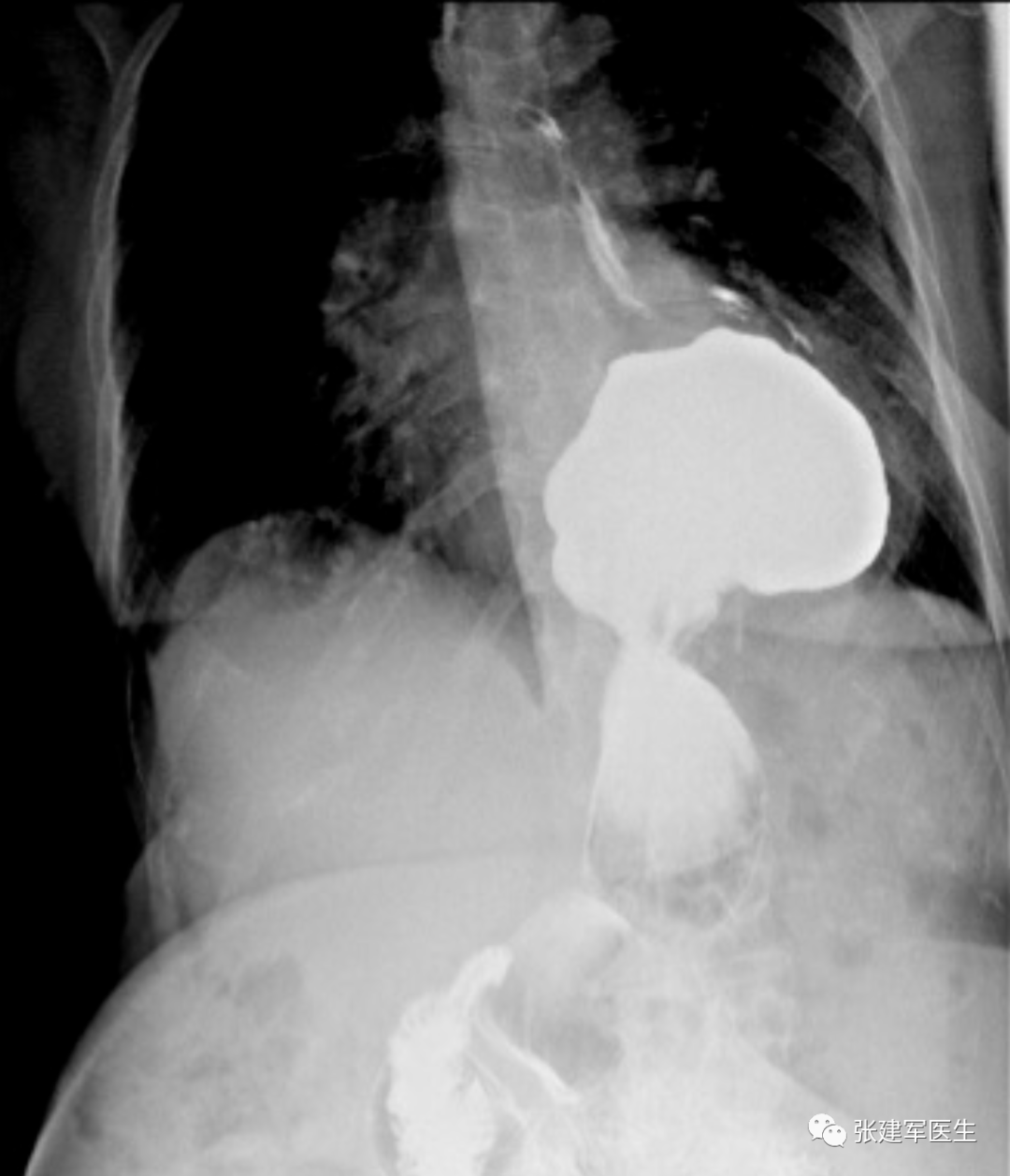
食管造影
食管活动的视频 X 光检查。患者吞咽时,拍摄食道内部的实时视频,有助于测量食管裂孔疝的大小,精确定位食管胃结合部与食管裂孔的位置关系,明确腹腔内食管长度以及食管蠕动是否正常。
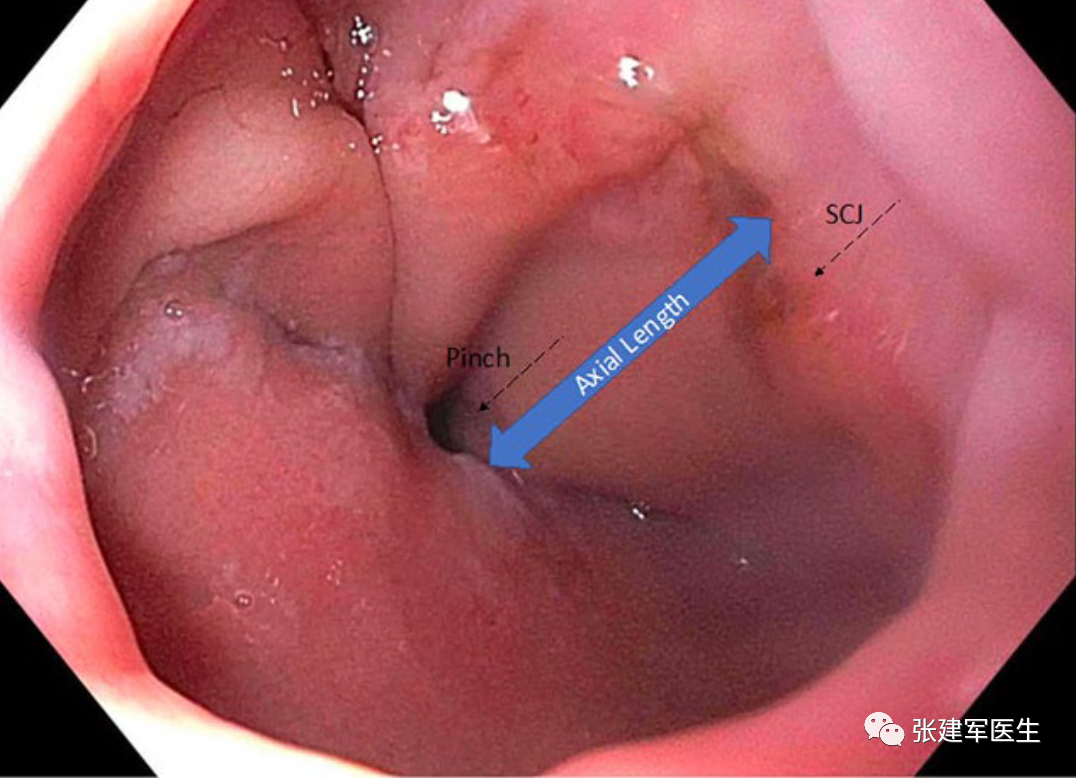
CT检查
能清楚的显示胸腔内食管裂孔疝的位置、疝入的腹内器官,多层螺旋CT及三维重建增加了食管裂孔疝检查的敏感性,能及时诊断胸腔内梗阻或缺血绞窄的肠袢。口服造影剂后CT增强扫描能清楚地显示通过食管裂孔向胸腔内移位的食管胃结合部和胃底。



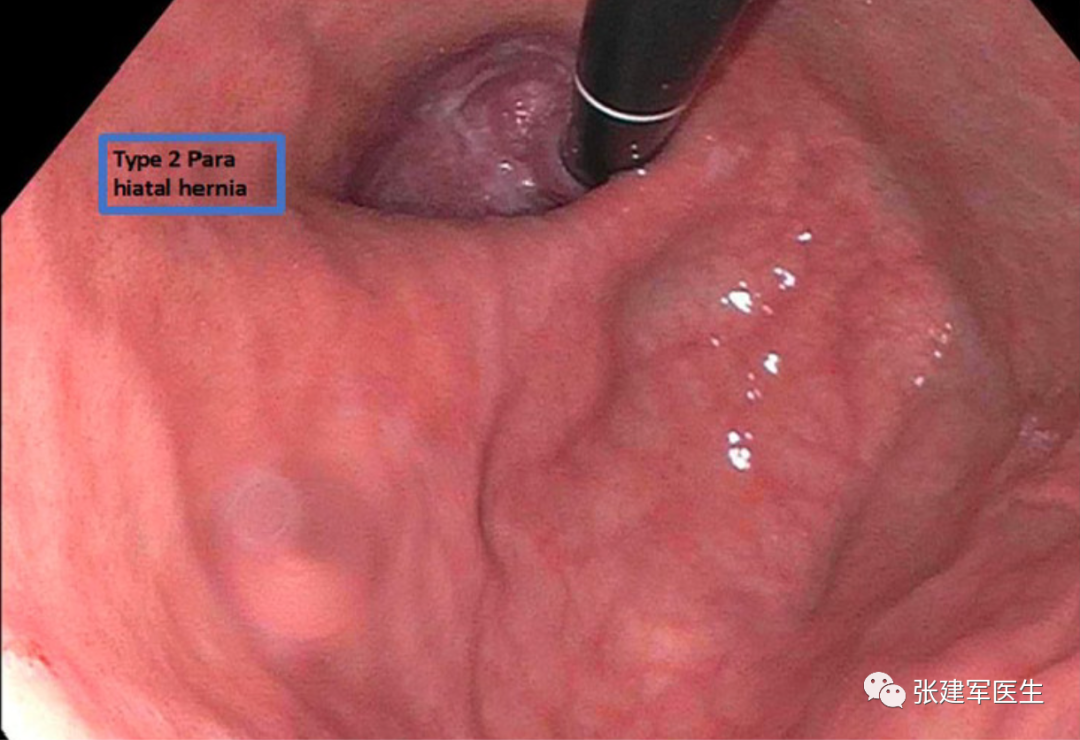
胃十二指肠镜检查
能直观评估食管、胃以及十二指肠粘膜状态,诊断糜烂性食管炎及巴雷特食管(Barrett's esophagus),明确食管裂孔疝的大小及类型,确定食管裂孔疝有无扭转。
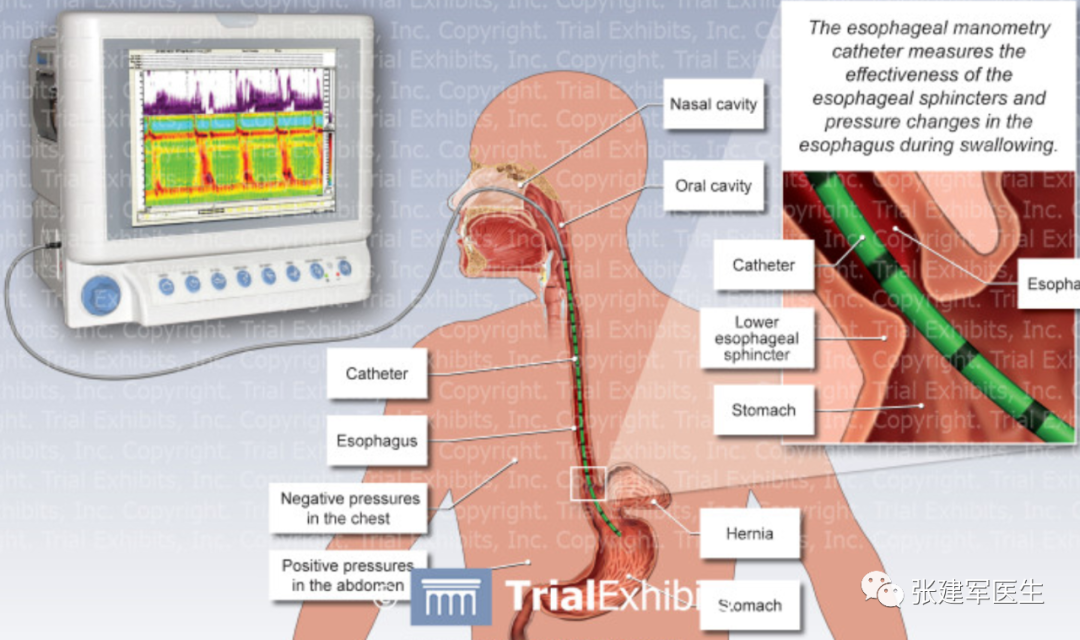
食管测压(Esophageal manometry)
使用食道内的导管来测量食管括约肌的压力,将数据转换成地形压力图。食管测压可以显示膈肌脚的水平、呼吸倒转点和膈肌脚位置,计算出食管裂孔疝滑动部分的大小,指导正确放置食道内 pH 探针。



食管裂孔疝的治疗



等待观察

等待观察(Wait and watch),不合并胃食管反流病的I型食管裂孔疝不需要治疗。但需要定期复查,随着时间的推移,食管裂孔疝可能会变得更大。
日常生活注意事项包括:控制体重,少食多餐,少油腻饮食,避免睡前3小时内进食,睡觉时尽可能左侧卧位,避免右侧卧位,戒烟。



药 物 治 疗

药物不能阻止胃酸反流,但可以减少胃酸的分泌,减少胃酸反流的损害并减轻与之相关的疼痛。
如果只是偶尔出现反流,可以使用非处方(OTC) 抗酸剂治疗。质子泵抑制剂 (PPI)可以更有效地预防和修复食道酸返流造成的损伤。但它们无法阻止反流或阻止食管裂孔疝的发展。


手 术 治 疗

手术指征
1.I型食管裂孔疝,不伴有胃食管返流疾病的患者不需要手术治疗。
2.所有有症状的食管旁裂孔疝都应该进行修复,特别是那些有急性梗阻症状或发生胃扭转的患者,
3.对于完全无症状的 食管旁疝不需要常规选择性修复,可以等待观察,手术应结合患者的年龄及合并症综合考虑。
4.急性胃扭转,可导致胃壁缺血、坏死或穿孔,治疗上包括胃减压、胃坏死的病例需行胃部分切除术。
5.在胃旁路手术、袖状胃切除以及放置可调节胃束环等减重手术中,所有检查发现的胃食管裂孔疝均建议行修补术。


食管裂孔疝手术通过以下方式修复裂孔疝和反流:
1.将胃和下段食管拉回膈肌下方。
2.关闭膈肌上增大的食管裂孔。
3. 收紧胃和食道之间的连接处。
4.胃底折叠术。
将胃底包裹在下段食管周围,并用缝线将其固定,收紧分隔两个器官(下食管括约肌)的肌肉。

Nissen胃底折叠术

该手术包括收缩下食管括约肌,通过覆盖下食管外部周围的胃顶部来防止反流。Nissen 将该手术描述为围绕食管下端进行 4-5 厘米距离的 360 度胃底折叠术。虽然它可以很好地控制反流,但它与导致吞咽困难和胀气综合征的心脏部分功能过度相关。在胀气综合症中,胃中充满空气,因为胃的心脏部分功能过度,无法打嗝。患者饭后感到饱胀并排出过多的肠胃气。

部分胃底折叠术
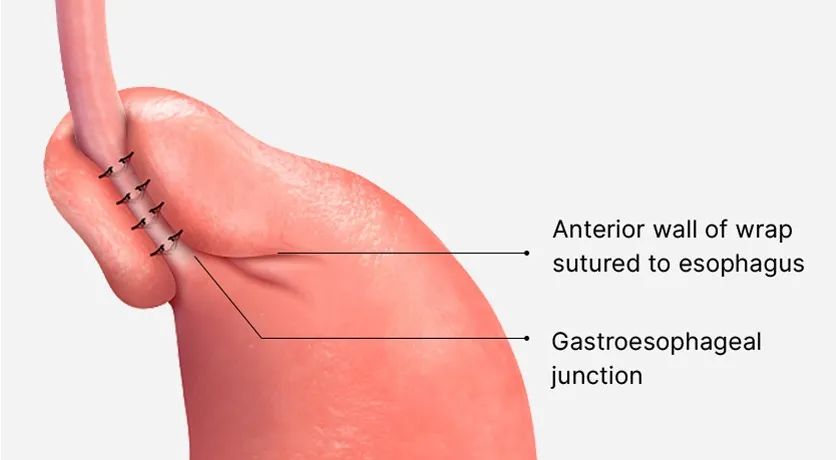
部分胃底折叠术是为了避免贲门部分过度功能而进行的,涉及食管远端4cm周围的270度胃底折叠术。部分胃底折叠术可以在后侧(Toupet)或前侧(Watson)进行。与全胃底折叠术相比,它的副作用较少,但失败率较高。
参考文献:
Geoffrey Paul Kohn • Raymond Richard Price • Steven R. DeMeester • Jo ̈rg Zehetner • Oliver J. Muensterer • Ziad Awad • Sumeet K. Mittal • William S. Richardson • Dimitrios Stefanidis • Robert D. Fanelli for the SAGES Guidelines Committee,Guidelines for the management of hiatal hernia ,Endosc (2013) 27:4409–4428 DOI 10.1007/s00464-013-3173-3IF: 2.4 Q2
