
以呼吸困难和/或咳嗽、咳痰加重<14 d为特征的事件,可伴有呼吸急促和/或心动过速,通常与呼吸道感染、空气污染或其他肺部损伤引起的局部和全身炎症加重有关。
慢阻肺的发生、发展取决于生命过程中个体易感因素与环境因素的交互作用,多为多个因素共同作用的结果,仅α1-抗胰蛋白酶缺乏所致肺气肿等少数情况有确切病因。

临床工作中需要全面询问患者的危险因素,除了成年后吸烟等环境因素暴露,还有必要追溯到儿童期甚至生命更早期的事件。早产、母亲妊娠期有毒气体或物质暴露、青春期吸烟、支气管肺发育异常、儿童期严重肺炎和营养不良等生命早期因素均可影响肺功能正常发育,从而增加成年后慢阻肺的发病风险。
(一)临床表现
1. 症状:慢阻肺多于中年发病,好发于秋冬寒冷季节,常见症状为呼吸困难、慢性咳嗽、咳痰、喘息、胸痛和乏力等。
呼吸困难是其典型症状,早期仅于剧烈活动时出现,后逐渐加重,甚至发生于日常活动和休息时。需注意,有些患者不会直接主诉呼吸困难,而是会表述为气短、气不够用、喘憋、胸闷等,需要医生仔细询问和鉴别。
慢性咳嗽常为慢阻肺的首发症状,晨起咳嗽明显,夜间可有阵咳,少数可仅咳嗽不伴咳痰,甚至有明显气流受限但无咳嗽症状。痰为白色泡沫或黏液性,合并感染时痰量增多,转为脓痰。
部分肺功能受损较轻的患者可以没有明显呼吸系统症状;或者症状轻微,被患者认为与年龄增加有关,未引起重视。晚期常有体重下降、食欲减退、抑郁和/或焦虑等。后期出现低氧血症和/或高碳酸血症,可并发慢性肺源性心脏病和右心衰竭。
(二)诊断流程
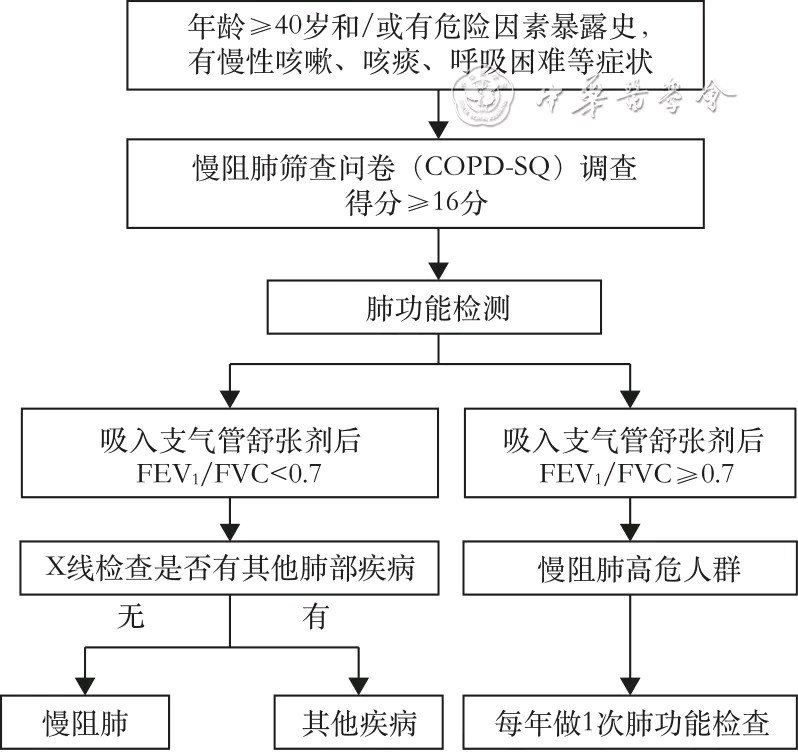
1.基层医生应该仔细询问患者病史,对有呼吸困难、慢性咳嗽或咳痰、反复下呼吸道感染史和/或有慢阻肺危险因素暴露史的患者,应该考虑慢阻肺诊断的可能性,并进一步检查明确。
2.体格检查包括是否存在口唇、甲床发绀,颈静脉怒张,桶状胸,呼吸次数,呼吸音,啰音,心率,心律,双下肢水肿,杵状指(趾)等。
3.根据患者病情需要及医疗机构实际情况,恰当选择相应的检查项目,分为应做项目、推荐项目。
(1)应做项目包括:血常规、肺通气功能检查(含支气管舒张试验)、 X 线胸片、心电图、脉搏血氧饱和度检测

诊断流程
治疗综合评估与分组
依据上述肺功能分级和对症状及急性加重风险的评估,即可对稳定期慢阻肺患者的病情严重程度进行综合评估(图3), A 组为症状少且急性加重风险小的患者, B 组为症状多且急性加重风险小的患者, E 组为急性加重风险大的患者。初始治疗时依据综合评估分组结果选择吸入治疗药物。
1.A组患者(少症状少急性加重)推荐使用1种支气管舒张剂(短效或长效)治疗。
2.B组患者(多症状少急性加重)推荐使用双长效支气管舒张剂( LABA + LAMA )联合治疗,因为双长效支气管舒张剂比单一长效支气管舒张剂治疗更有效,且不会明显增加不良反应( A ,强推荐)。
3.E组患者(频繁急性加重)推荐使用 LABA + LAMA 联合治疗,但对于血 EOS ≥300个/μ l 或合并哮喘的患者,考虑采用三联治疗( ICS + LABA + LAMA )进行起始治疗( A ,强推荐)。
初始治疗3个月后建议复查肺功能,以了解肺功能对药物治疗的反应。
(六)复诊治疗
初始治疗后,患者再次就诊称为复诊。复诊时应该遵循"回顾﹣评估﹣调整"的长期随访和管理原则。
1.首先,回顾患者对治疗的反应,重点回顾呼吸困难和急性加重发生情况是否改善。
2.其次,评估患者的吸入技术掌握程度、用药依从性、是否有合并症导致的相关症状和其他非药物治疗方法的实施情况(包括肺康复和自我管理教育)。
3.最后,识别任何可能影响治疗效果的因素并加以调整,考虑升级或降级治疗药物或更换吸入装置,然后重复以上"回顾﹣评估﹣调整"的随访管理流程。进行。