
“医生,我还能活几年?”
—这是膀胱癌患者最想问又最怕问的问题。 今天咱们不搞玄学算命,直接上科学干货,带你看懂哪些因素影响膀胱癌的生存率。
膀胱癌的患病率如何?
膀胱癌是常见的泌尿系统恶性肿瘤之一。
2020年,全球有近60万人被诊断患有膀胱癌。膀胱癌是全球第十大最常见的癌症原因,也是第13大最常见的癌症死亡原因。
最新发布的数据显示:
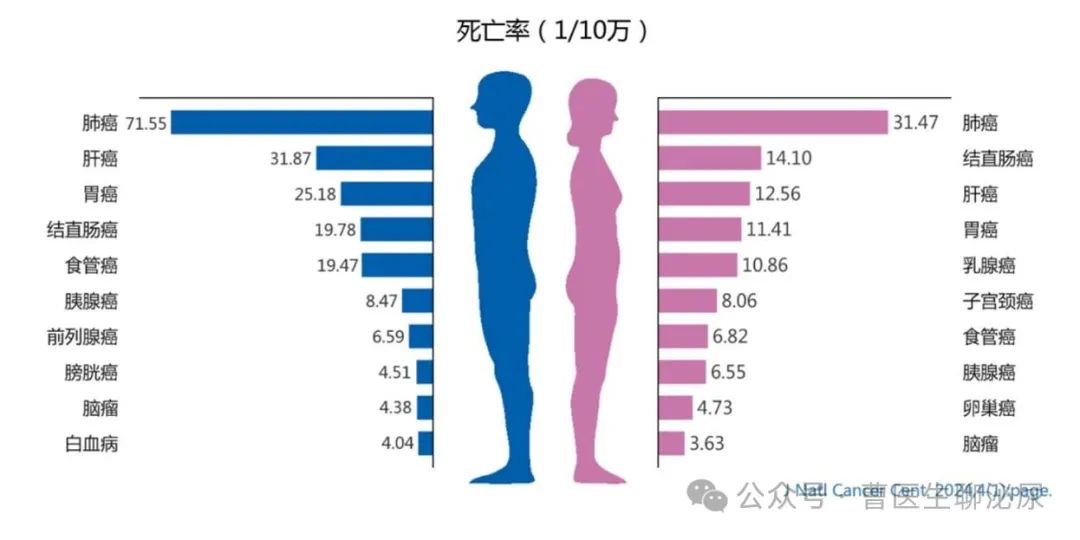
2022年中国预计新发膀胱癌9.29万例,其中男性7.32万例,其发病率居男性所有恶性肿瘤的第8位;预计死亡4.14万例,其中男性3.25万例。[1]
未来5年我国膀胱癌患病人数预计超过23万。
我国城市人口膀胱癌的发病率、死亡率约为农村人口的1.4倍。
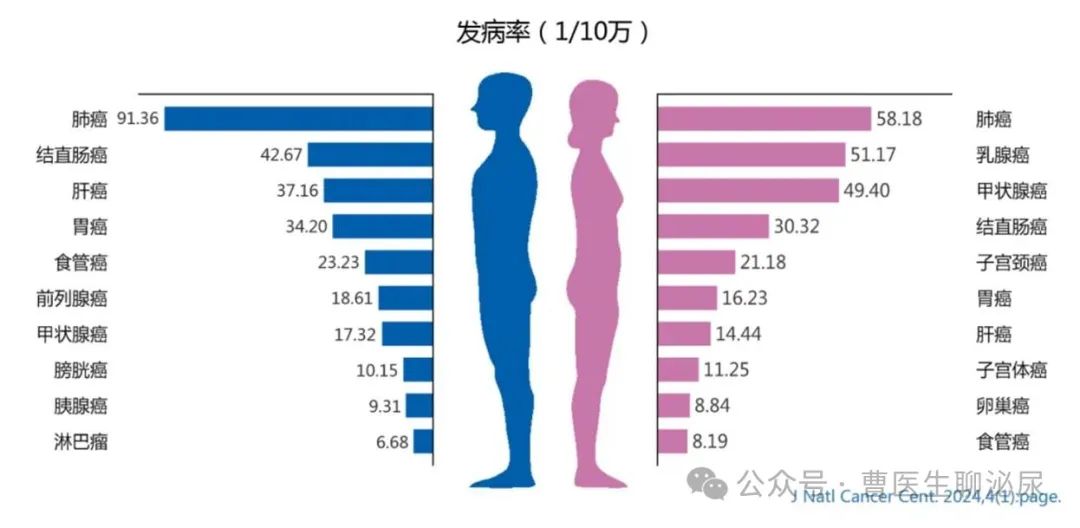
 2022中国男女性前十位恶性肿瘤发病率及顺位
2022中国男女性前十位恶性肿瘤发病率及顺位
膀胱癌是严重威胁中国人民生命健康的恶性肿瘤之一。
如何采取积极有效措施预防和治疗膀胱癌,提高生存率,也成为我们泌尿外科医生研究的重点方向。
如何理解活多久?
“还能活多久”实际上是一个通俗的说法,在医生的专业知识领域并不会简单去判断病人的寿命。
医学通常采用“五年生存率”和“中位生存期”来进行描述。
?️五年生存率≠死亡倒计时
“五年生存率95%”不是说只能活五年,而是95%的人至少活过五年!
医学界选五年是因为:前五年最危险:80%的复发转移都在这期间
五年后风险骤降:熬过五年,约等于拿到“长期居住证”
?️中位生存期:癌症界的“平均工资”
“中位生存期就像马拉松比赛的中间点——假设100位相同病情的患者排成纵队前进,当第50个人跑到某个里程碑时,这个位置就是中位生存期。”
用专业术语说,中位生存期是指同类型患者群体中,50%的人存活超过、50%未达到的时间点。
强调:中位生存期不是生命倒计时,而是治疗选择的参考尺。就像气象台预测下雨的降水量——虽然整个城市平均降雨量为30mm(中位值),但具体到每个地区,降水量可能会有显著差异。
得了膀胱癌,预期寿命跟哪些因素有关?
国家癌症中心发布的2019-2021年膀胱癌调查显示年龄标准化的5年相对生存率为71.5%[2]。
但这显然并不能代表个体,具体到每个人的情况,需要结合病情判断
具体来说,膀胱癌是生存期与以下几种因素有关:
膀胱癌类型:尿路上皮癌?鳞癌?
膀胱癌分期和浸润深度:早期、中期、晚期
膀胱癌分级/分化程度:低危、中危、高危
膀胱癌治疗方式:手术?化疗?免疫治疗?
年龄与健康状况:身体条件怎么样?
生活习惯和环境因素:抽烟?憋尿?
随访与监测:定期复查频率?
性别因素:男、女
分子与基因特征:基因突变?PD1表达水平
血管淋巴管浸润:周围组织侵犯?
膀胱癌类型
膀胱癌的类型主要区别在于癌细胞起源不同,就像草地上不同的植物种类。
膀胱癌类型当中最常见的为尿路上皮癌,可以占到所有膀胱癌的90%以上,因为尿路上皮细胞是膀胱癌的原发细胞。所以我们现在探讨的生存率基本上是膀胱尿路上皮癌的研究数据。
其他的类型包括鳞状细胞癌约占5% ,其他的类型更为少见。
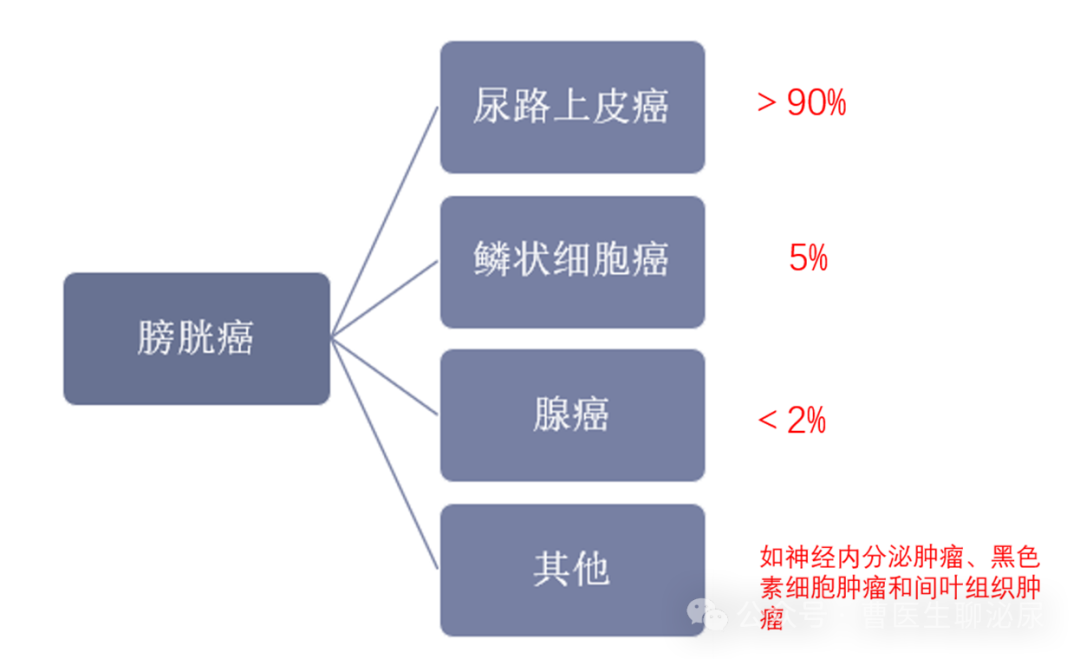
当然如何是膀胱良性肿瘤如膀胱平滑肌瘤、膀胱乳头状瘤等则不会影响生存;
根据最新的文献显示:2019 - 2021年膀胱尿路上皮癌标准化5年相对生存率为71.5%[2]。如果是恶性程度较高的鳞状细胞癌则5年生存率约为23%。
膀胱癌分期和浸润深度
分期系统是描述癌症扩散程度的标准方法。最常用的膀胱癌分期系统是美国联合癌症委员会(AJCC)TNM系统,包括 3个关键信息:
原发肿瘤(T):描述了主要(原发)肿瘤在膀胱壁生长的程度,以及它是否已长入邻近组织。
淋巴结(N):表明癌症是否扩散到膀胱附近的淋巴结,如果是,在哪里?扩散到了多少淋巴结?淋巴结是豆子大小的免疫系统细胞集合,癌细胞通常首先扩散到这里。
转移(M):表示癌症是否转移到远处的部位,如其他器官,如肺或肝等,或远离膀胱的淋巴结。
T、N和M之后的数字或字母提供了关于这些因素的更多细节,如T3期意味着比T2和T1期更严重,N1代表的淋巴结转移则比N0更严重。
其实就是说数字越高意味着癌症越严重。一旦一个人的T,N和M类别被确定后,这个信息被合并之后可以确定癌症的整体分期,也就是我们常常说的早期、中期、晚期肿瘤。
膀胱癌AJCC TNM 分期(第8 版)

专业的分级可能对于大多数人看不懂,别急,下面这张图片可以清晰展示膀胱癌的不同分期的区别:
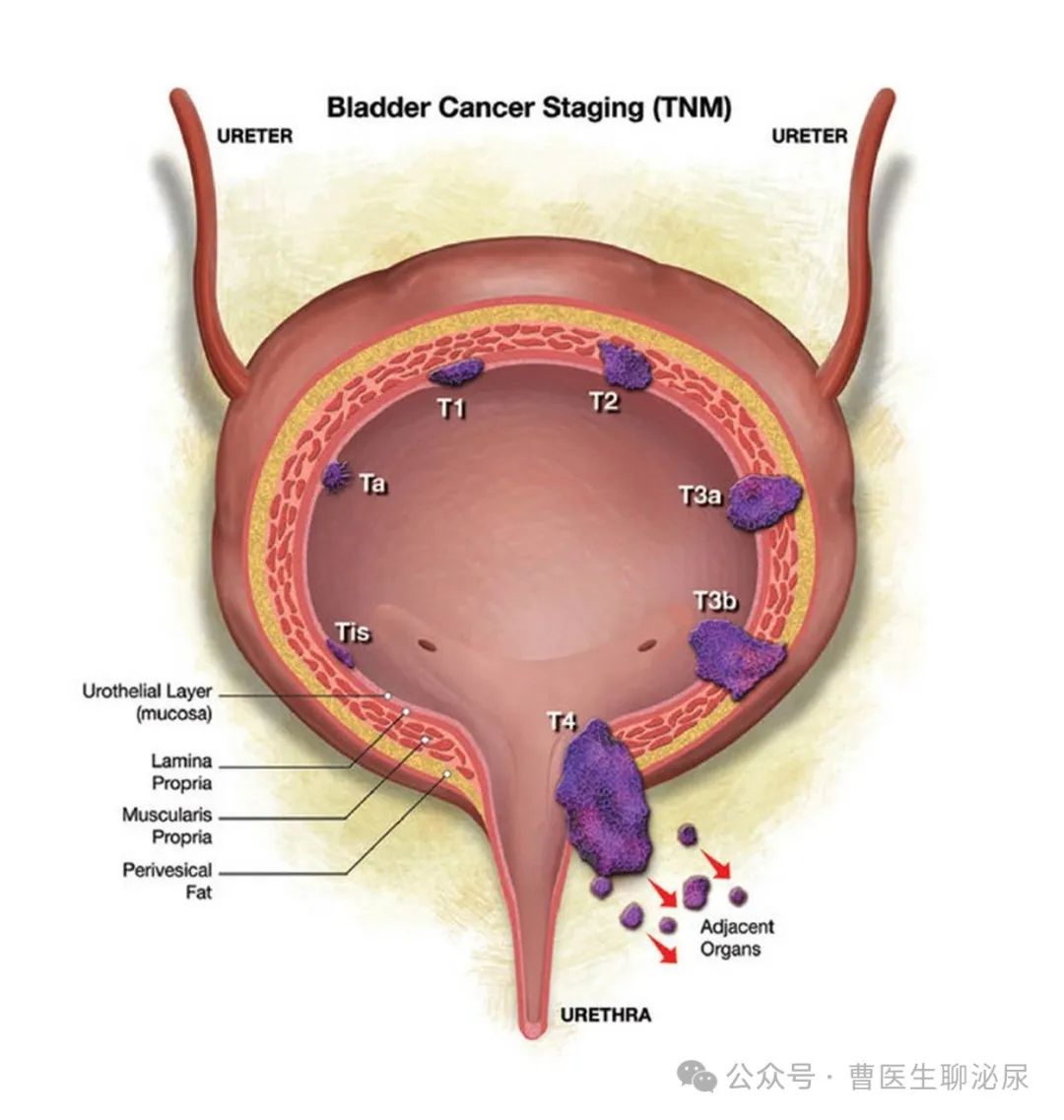
在诊断时,尿路上皮癌被分类为非肌肉浸润性膀胱癌(NMIBC: Tis、Ta和 T1期)或肌肉浸润性膀胱癌(MIBC;T2-T4期);
相比较于非肌层浸润膀胱癌,肌层浸润膀胱癌的病情程度更严重,此时疾病已发展到固有肌层。
医生把T、N、M组合起来,给癌症贴上“危险等级标签”: 0期、I期、II期、III期到IV期。一般泌尿外科医生在出院诊断上都会表明肿瘤分期来代表该病人处于疾病的哪个阶段。下面这张图片总结的比较详细:

肿瘤分期同时又分为临床分期和病理分期。患者首先获得临床分期,如果患者适合手术,那么在术后获得病理分期,不手术的患者只有临床分期。
临床分期基于手术前所做的检查结果,包括体格检查、影像扫描和活检的病理结果。
病理分期是基于手术过程中的发现,也包括此前体检结果、影像扫描和活检结果。
那我们最关心的生存率也就是膀胱癌的预后与诊断时的分期密切相关。并且很大程度上决定于病变的T分期,这与确定的5年生存率有关。
那么,我们来看最新文献的综合数据:
在TNM分期系统中,被确定为浅表(Tis和Ta)或I期(T1)的肿瘤的5年生存率均超过90%;
侵袭固有肌层的T2期肿瘤相当于Ⅱ期肿瘤,5年生存率为70%;
侵入膀胱壁的肿瘤,即T3肿瘤,相当于III期膀胱癌,5年生存率为35%~50%;
肿瘤侵袭附近盆腔结构,淋巴结,或远处转移,TNMT4期或IV期,5年生存率均为10%至20%[3]。
当然这些数据是基础全人群的研究数据,如果个体采取积极的治疗方式,如术后的化疗、免疫治疗、靶向治疗等可能会提高相应的生存概率。
在NMIBC和MIBC中不同的级别也会导致生存率的差异
在非肌层浸润性膀胱癌类别中,Ta肿瘤的病程比T1和Tis肿瘤良性得多,所以对这些亚型的治疗也明显不同。同时原位癌( Tis) 虽然也属于非肌层浸润性膀胱癌,但一般分化差,发生肌层浸润的风险较高,属于高级别肿瘤,应当与 Ta期膀胱癌加以区别。
许多 NMIBC肿瘤在切除后可能复发,据统计高达75%的高级别乳头状NMIBC(T1)肿瘤复发,与Ta肿瘤相比,其中33%的复发后有进一步的进展[4]。
同时在MIBC中,肌肉侵袭性疾病可转移,主要转移到淋巴结、骨骼、肺和肝脏,中位生存期约为15个月[5]。
膀胱癌分级/分化程度
膀胱癌的分级是什么?
如果把癌细胞比作学生,分级就是看这些“学生”的“叛逆程度”:
低级别:像偶尔逃课的普通学生(细胞长得还算规矩,恶性度低,生长慢)。
高级别:像暴力破坏的混混(细胞长得歪七扭八,恶性度高,容易扩散)。
为什么分级重要?
分级直接告诉医生两个关键信息:
肿瘤的“凶残程度”:级别越高,癌细胞越不听话,越容易复发或转移。
治疗方案的选择:低级别可能只需“局部管教”(微创手术),高级别需要“严厉镇压”(手术+化疗/放疗等)。
膀胱癌的分级对于非浸润性尿路上皮癌的预后及治疗非常重要,但对于存在固有层浸润肿瘤的重要性较低,对于存在固有肌层浸润肿瘤的临床提示意义更是非常有限。
2022年,世界卫生组织发布了更新的UCs组织学分级分类系统。与2004年和2016年的更新类似,与WHO 1973年的旧分类相比,它提供了不同类别之间的患者分层。(图1)

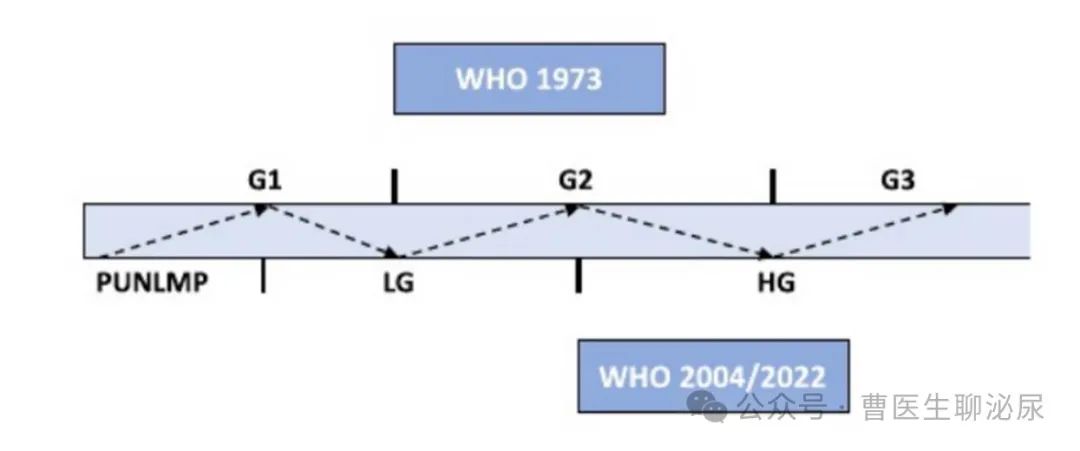
图1 世界卫生组织1973年和2004/2022年分类中肿瘤分级示意图。
从WHO 1973 (G1-G3)到WHO 2004/2022 (PUNLMP、LG和HG)的Ta/T1膀胱肿瘤分级,用虚线和箭头表示。在虚线上,LG/G1、LG/G2、HG/G2和HG/G3组织低分化程度和5年进展率均有所增加。
HG =高级别;LG =低级别;PUNLMP =低恶性潜能的乳头状尿路上皮肿瘤

肿瘤分级对尿路上皮癌的预后,尤其是非浸润性尿路上皮癌的预后及治疗非常重要。大多数病变在诊断后仍保持相同的级别,只有不到10%的低级别病变重新分类为高级别或肌肉侵袭性肿瘤[4]。
膀胱癌治疗方式
膀胱癌的治疗方式就好比是打击膀胱肿瘤的 “武器库”,医生根据癌症的“兵力”(分期)和“凶残程度”(分级),选择最合适的武器。

对于非肌层浸润性膀胱癌来说,经尿道膀胱肿瘤电切术(TURBT)是最常采用的一种手术方法。低级别的膀胱癌手术后配合定期复查,5年生存率达到90%以上。高级别膀胱癌若采取及时手术联合化疗或卡介苗(BCG)治疗则5年生存率在70-80%,但若复发后进展为浸润性膀胱癌,则生存率进一步下降。
膀胱内化疗:膀胱肿瘤电切术后通常要进行单次、即刻术后膀胱内灌注化疗。研究一致表明,TURB术后,与单纯TURB相比,即刻膀胱即刻灌注化疗可显著降低复发率。在一项系统综述荟萃分析中,即可膀胱灌注化疗使5年复发率降低了14%。另一项研究发现TURBT加膀胱内维持化疗与仅TURBT相比, 1年复发率降低44%[5]。
然而,只有既往复发率低于每年1次的原发肿瘤或中危复发肿瘤患者以及 2006年EORTC复发评分<5(预测疾病复发和进展的评分模型)的患者受益。
BCG(卡介苗)灌注:中危或高危高级别尿路上皮癌通常采取电切后的辅助BCG(卡介苗)灌注进一步降低复发率。一项长期随访随机对照试验显示,与表柔比星治疗(一种化疗药物)相比,BCG治疗的患者远端转移明显减少,总生存率和疾病特异性生存率更高。(一般建议中危和高危NMIBC患者应分别给予1年和3年全剂量BCG治疗)
根治性膀胱切除术—根治性膀胱切除术是局部MIBC和无反BCG无反应的NMIBC患者的标准治疗方法。根治性膀胱切除术可以极大提升肌层浸润性膀胱癌患者的生存率。推荐符合手术指征身体状况良好的患者根治手术治疗。
手术方式(淋巴结清扫):文献显示淋巴结清扫可能提供治疗益处,因为大约20%的淋巴结阳性患者在精心清扫后将有长期生存。一项系统综述报告了7项研究,涉及超过13000名患者,结果显示,淋巴淋巴结清扫的表现使5年总生存率从25%~50%增加到64%~68%[6]。
新辅助治疗和辅助治疗:普通大众可能对这个概念相对陌生。
打个比喻:
新辅助治疗:就像打仗前先派空军轰炸敌方大本营,削弱敌人兵力,让后续的地面部队(手术)更容易一举歼灭。它的主要目的:缩小肿瘤体积,让手术切除更干净,提前消灭肉眼看不见的“潜伏癌细胞”(微转移灶)。
辅助治疗:就像是手术后的“扫尾行动”:敌人主力被消灭后,派特种部队清理残兵败将,防止死灰复燃。主要目的:杀死术后残留的癌细胞,降低复发风险;同时针对手术无法彻底清除的高危因素(如淋巴结可疑转移)。
目前新辅助化疗已经经过临床的证实,以顺铂为基础的新辅助联合化疗是局部MIBC的标准治疗方案,总生存率提高6-8%。当然目前临床上新型的如新辅助免疫治疗和靶向治疗对于生存率也有明显提升。
辅助化疗在膀胱切除术后出现膀胱外延伸或淋巴结阳性病变等不良病理特征的患者中的作用仍然存在争议,因为前瞻性数据不支持辅助化疗。一项三期试验研究发现术后立即与延迟补救性化疗总没有差别,中位随访时间为7年。在缺乏高质量证据的情况下,指南建议对具有高危病理特征且未接受新辅助化疗的患者考虑以顺铂为基础的辅助化疗[7]。
患者年龄与健康状况
年龄和身体健康状况对于疾病的治疗同样非常重要!
年轻患者(<60岁)器官功能储备较好,耐受根治性手术、系统性化疗等强化治疗的能力更强,相对来说预后更好。
老年患者(≥70岁)如果同时伴有心肺疾病、肾功能减退等合并症,限制化疗或手术的应用,对于远期生存率必然造成影响。
往往肿瘤病人最后并非因该肿瘤导致死亡,而是因心血管疾病或各种并发症死亡。
生活习惯和环境因素
膀胱癌的预后(生存率、复发风险)与患者的生活习惯及环境暴露密切相关。
吸烟是膀胱癌最重要的危险因素,约占50%的病例患者因吸烟导致。所以每个年龄段都建议戒烟,降低癌症的发生率。
特殊的职业,如长期接触芳香胺、多环芳烃和氯化烃等化学物是第二重要的危险因素,约占所有病例的10%。
老年男性患者习惯憋尿,研究显示前列腺肥大和尿潴留的男性尿液中含有致癌物的停滞也可能增加风险。
其他慢性炎症如细菌和血吸虫(在非洲特别常见)感染、长期留置导尿管和盆腔放疗的患者,较易患尿路上皮恶性肿瘤[7]。
性别因素
实际上,膀胱癌患者的男女发病率相差很大。男性被诊断为膀胱癌的频率是女性的3至4倍,这可能与男性的生活习惯如吸烟,以及男性前列腺肥大和尿潴留导致尿液中致癌物停滞有关。
但是女性患者的劣势在于女性血尿通常归因于感染,导致膀胱癌的诊断延迟,从而导致女性癌症特异性和总体生存期较差。
随访与监测
膀胱癌术后的随访和监测非常重要,术后定期复查就像“定期保养汽车”,能及时发现隐患,避免小问题拖成大故障。
且看指南推荐对于肌层浸润性膀胱癌的随访方案:
2022中国泌尿外科诊疗指南指出肌层浸润性膀胱癌患者进行开放性根治性膀胱
切除术后的局部复发率为30% ~ 54% ,远处复发率为50% , 5 年无复发生存率为58% ~ 81%。根治性膀胱切除术后的5 年总体生存率约为58% ,5 年癌特异性生存率约为64% 。
全身和尿道复发最常见于术后3 年内,局部复发主要见于术后前两年,而上尿路肿瘤常见于3 年以后,因此,术后2 ~ 3 年应采用更加严密的随访方案。
检查的时间与肿瘤分期有关,对于T1期肿瘤可以每年检查1 次, T2 期肿瘤每6 个月1次, T3 期肿瘤每3 个月1 次;T2 和T3期肿瘤术后2 年内如果未见复发, 可改为每年复查 1 次。
对于非肌层浸润性尿路上皮癌的随访,2024欧洲泌尿外科协会的随访建议[8]:
风险分组 | 细胞学 | 膀胱镜 | 影像学检查 | 随访时间 |
低危 | 否 | 在3个月和12个月时,然后每年一次。 | 不需要系统 | 5年 |
中危(不包括HG/G3亚组) | 否 | 在3个月时,然后每6个月一次,持续2年,之后每年一次。 | 不需要系统 | 10年 |
高危和极高危 | 是 | 前两年每3个月一次,然后5年内每6个月一次,之后每年 | 前5年CT每年进行,然后5-10年期间每2年进行CT | 终生 |
CT=计算机断层扫描;HG=高级别。 中等风险的HG/G3亚组应被视为高风险并进行随访。 高危和极高危的细胞学检查同膀胱镜检查时间间隔。 | ||||
其他影响膀胱癌预后的因素
例如分子与基因特征、血管淋巴管浸润等
肿瘤的分子标志物一方面可以预测肿瘤对化疗的敏感程度,另一方面对于新型的治疗方式如靶向治疗、免疫治疗提供更个体化的治疗方案。
记住:膀胱癌并不可怕,可怕的是掉以轻心。早发现、早处理,生存率才有保障!
相信随着全民体检的普及,膀胱癌的生存率会越来越高!
参考文献:
[1] 郑荣寿, 陈茹, 韩冰峰等. 2022年中国恶性肿瘤流行情况分析. 中华肿瘤杂志. 2024. 46(3): 221-231.
[2] Zeng H, Zheng R, Sun K, et al. Cancer survival statistics in China 2019-2021: a multicenter, population-based study. J Natl Cancer Cent. 2024. 4(3): 203-213.
[3] Quarles J, Richmond J, Swamy V, Pandey J. Educational Case: Bladder Urothelial Cell Carcinoma TNM Stage, Prognosis and Management. Acad Pathol. 2021. 8: 23742895211022256.
[4] Chamie K, Litwin MS, Bassett JC, et al. Recurrence of high-risk bladder cancer: a population-based analysis. Cancer. 2013. 119(17): 3219-27.
[5] Dyrskjøt L, Hansel DE, Efstathiou JA, et al. Bladder cancer. Nat Rev Dis Primers. 2023. 9(1): 58.
[6] Compérat E, Amin MB, Cathomas R, et al. Current best practice for bladder cancer: a narrative review of diagnostics and treatments. Lancet. 2022. 400(10364): 1712-1721.
[7] Lenis AT, Lec PM, Chamie K, Mshs MD. Bladder Cancer: A Review. JAMA. 2020. 324(19): 1980-1991.
[8] Gontero P, Birtle A, Capoun O, et al. European Association of Urology Guidelines on Non-muscle-invasive Bladder Cancer (TaT1 and Carcinoma In Situ)-A Summary of the 2024 Guidelines Update. Eur Urol. 2024. 86(6): 531-549.