
神经源性因素:中枢神经系统或周围神经系统的病变可能导致膀胱过度活动。例如,脑卒中、帕金森病、多发性硬化症等神经系统疾病可能影响膀胱的控制功能,导致OAB的发生。
膀胱出口梗阻:尿道狭窄等膀胱出口梗阻性疾病可能导致膀胱壁肌肉代偿性增厚,进而引发膀胱过度活动。
膀胱壁异常:膀胱壁的炎症、感染、肿瘤等病变可能刺激膀胱,导致OAB症状的出现。
年龄因素:随着年龄的增长,膀胱的弹性下降,容量减少,逼尿肌的稳定性降低,容易引发OAB。
其他因素:如肥胖、糖尿病、雌激素水平下降等也可能与OAB的发生有关。
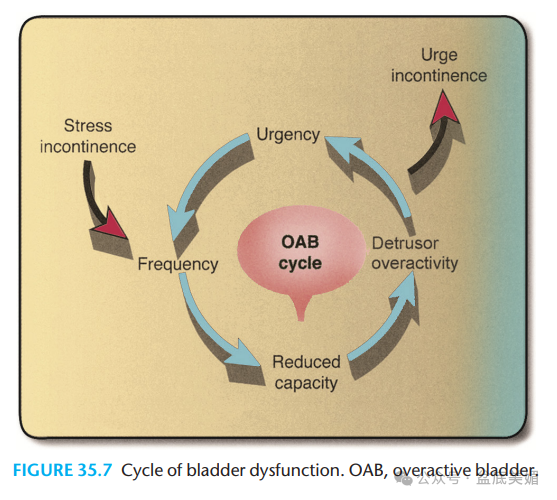
OAB的主要症状包括尿急、尿频、夜尿增多和急迫性尿失禁。这些症状可能单独出现,也可能同时存在。
尿急:患者突然出现强烈的排尿欲望,难以延迟,常伴有膀胱区域的压迫感或不适。
尿频:患者每日排尿次数明显增多,通常超过8次,严重者可能每小时都需要排尿。
夜尿增多:患者夜间起床排尿次数增多,通常超过1次,严重者可能每晚起床3-4次甚至更多。
急迫性尿失禁:部分患者在尿急时无法控制排尿,导致尿液不自主地漏出。
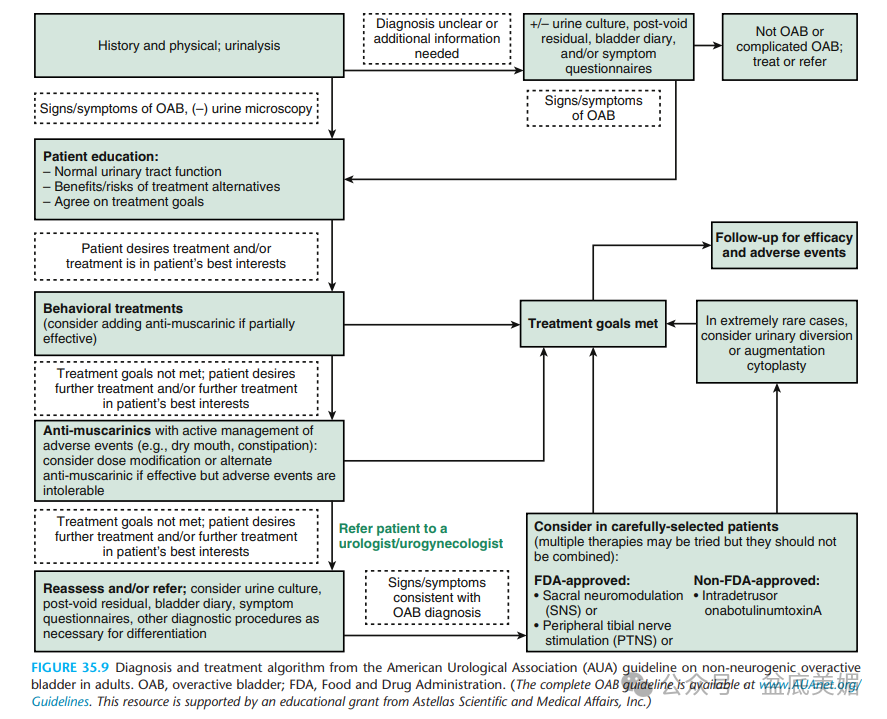
OAB的诊断主要基于患者的症状,并结合相关的检查结果。常用的诊断方法包括:
患者症状:记录患者的排尿情况,包括尿急、尿频、夜尿增多等症状的频率和严重程度。
排尿日记:患者记录每日的排尿次数、尿量、尿急情况等,有助于医生评估病情。
体格检查:包括腹部、盆腔、直肠等部位的检查,以排除其他可能的疾病。
尿液分析:通过尿液常规检查,排除尿路感染、血尿等可能引起类似症状的疾病。
尿动力学检查:通过测量膀胱内压力和尿流率,评估膀胱的功能状态,帮助确诊OAB。
OAB的治疗目标是缓解症状,改善患者的生活质量。治疗方法包括生活方式调整、药物治疗、行为疗法和手术治疗等。
生活方式调整:患者应避免摄入刺激性食物和饮料,如咖啡、酒精、辛辣食物等;保持适当的体重;定时排尿,避免膀胱过度充盈。
药物治疗:常用的药物包括抗胆碱能药物(如奥昔布宁、托特罗定)和β3受体激动剂(如米拉贝隆)。这些药物通过抑制膀胱逼尿肌的过度活动,缓解尿急、尿频等症状。
行为疗法:包括膀胱训练和盆底肌肉锻炼。膀胱训练通过逐渐延长排尿间隔,增加膀胱容量;盆底肌肉锻炼通过增强盆底肌肉的力量,改善膀胱控制功能。
手术治疗:对于药物治疗无效的严重OAB患者,可以考虑手术治疗,如膀胱扩大术、骶神经调节术等。

膀胱过度活动症是一种常见的下尿路功能障碍,严重影响患者的生活质量。通过了解OAB的病因、临床表现、诊断和治疗方法,患者可以更好地管理自己的病情,改善生活质量。
Figures from Urogynecology and Reconstructive Pelvic Surgery 4th