
俗话说“眼睛是心灵的窗户” 这句话出自战国时期《孟子》的《离娄章句上》孟子曰:"存乎人者,莫良于眸子。眸子不能掩其恶。胸中正,则眸子瞭焉;胸中不正,则眸子眊焉。听其言也,观其眸子,人焉廋哉?"。意思是说:"观察一个人,再没有比观察他的眼睛更好的了。眼睛不能掩盖一个人的丑恶。心中光明正大,眼睛就明亮;心中不光明正大,眼睛就昏暗不明,躲躲闪闪。所以,听一个人说话的时候,注意观察他的眼晴,他的善恶真伪能往哪里隐藏呢?",当然孟子这段话是从人性的角度去揭示一个人内心的外在表现的,与其察言观色,不如观察他的眼睛。

从医学的角度讲,眼睛的疾病往往反映了人体“五脏六腑、气血津液”发生的变化。对于糖尿病来说眼睛的疾病的外在表现,往往来的的比较缓慢,因此被绝大多数患者忽视,失去了治疗糖尿病眼病的绝佳机会,所以认识糖尿病眼病、早筛查、早期诊断、早期治疗显得非常重要。
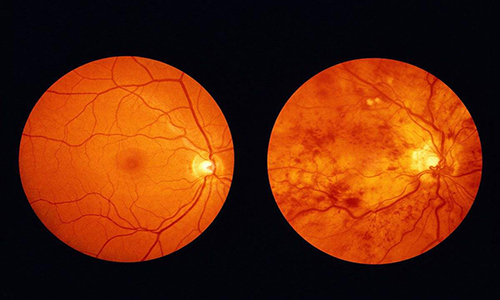
糖尿病视网膜病变是常见的糖尿病慢性并发症之一,也是导致成人失明的主要原因之一, 糖尿病视网膜病变严重威胁着糖尿病患者的生存质量,同时给社会带来严重经济负担。来自我国的研究显示,中国大陆糖尿病人群糖尿病视网膜病变患病率为 23%,农村高于城市,北方高于南方和东部。糖尿病视网膜病变的主要危险因素包括高血糖或明显血糖波动、高血压、高血脂、糖尿病病程长、糖尿病肾病、妊娠、肥胖、易感基因等。胰岛素抵抗为糖尿病视网膜病变进展的危险因素,且独立于其他代谢危险因素。胰岛β 细胞分泌胰岛素能力下降也是严重糖尿病视网膜病变的危险因素,其他相关危险因素包括吸烟、亚临床甲状腺功能减低、睡眠呼吸暂停综合征、非酒精性脂肪性肝病、血清泌乳素、脂联素及同型半胱氨酸水平等,糖尿病视网膜病变的发生率随着患糖尿病时间增加而提高。患糖尿病十五年以上的病人中大约60%的人会发病,下面就糖尿病视网膜病变一些预防筛查治疗等的问题介绍如下:
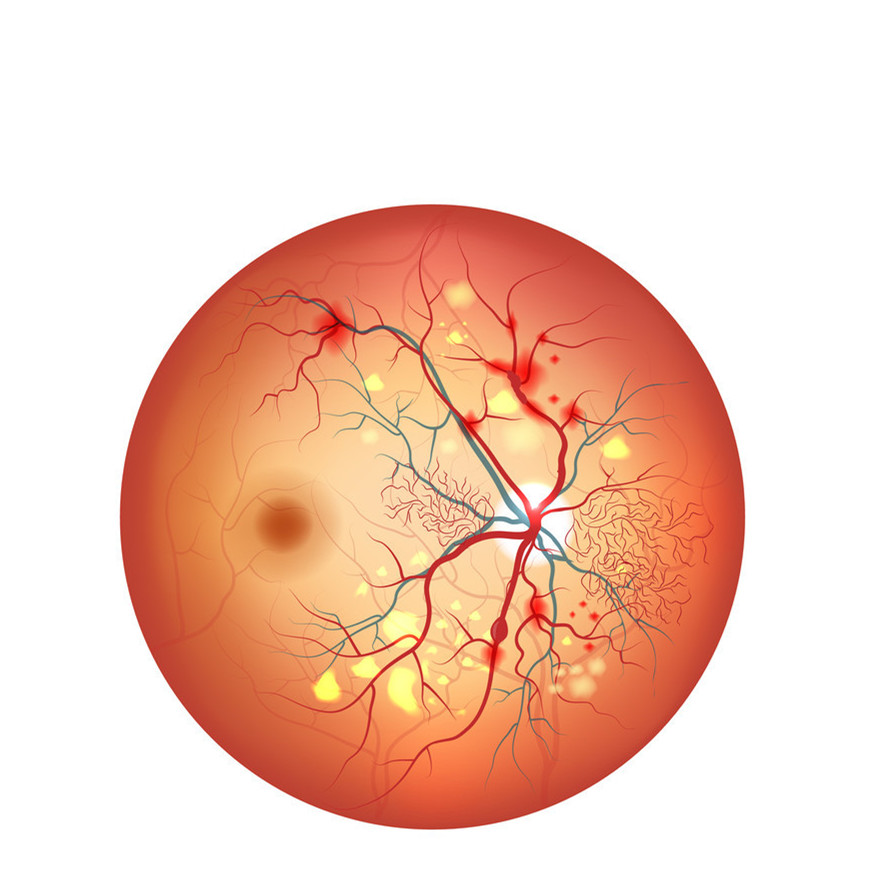
一、 早筛查
㈠筛查的时机、时间:
1、1型糖尿病 :青春期前或青春期诊断的1型糖尿病患者在青春期后(12岁后)开始检查眼底,青春期后诊断1型糖尿病的患者建议在病程5年内,必须进行第一次筛查,开始筛查后建议至少每年复查一次。
2、 2型糖尿病:尽快进行首次全面眼科检查,每1-2年复查
一次。2型糖尿病无糖尿病视网膜病变者推荐每1-2年检查一次。若已出现糖尿病视网膜病变,应缩短随访间隔时间。轻度非增殖型糖尿病性视网膜病患者每年一次,中度非增殖型糖尿病性视网膜病患者每3-6个月一次,重度非增殖型糖尿病性视网膜病患者及增生型糖尿病视网膜病变患者应每3个月一次。
3、妊娠糖尿病: 计划妊娠或第一次产检时筛查, 妊娠后每3个月筛查一次, 产后1年筛查 。
4、糖尿病肾病:糖尿病视网膜病变和糖尿病肾脏疾病密切相关,2型糖尿病诊断是否并发糖尿病肾脏疾病时需参考是否伴发有糖尿病视网膜病变,因此2型糖尿病伴发微量白蛋白尿或肾小球滤过率下降者需检查有无糖尿病视网膜病变。
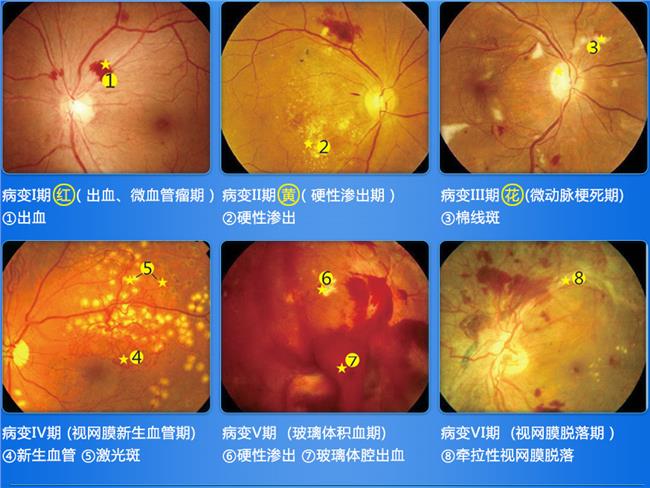
㈡筛查的方法
1. 筛查方法:眼部检查项目主要包括:视力、眼压、房角、虹膜、晶体和眼底。可以用传统的眼底镜检查,包括直接眼底镜、间接眼底镜、裂隙灯附加前置镜等,这些方法简便、快速,但是检查需要医师的主观判断,要求有经验的眼科医师采用检眼镜进行散瞳眼底检查,以完成糖尿病视网膜病变筛查。免散瞳眼底摄片筛查糖尿病视网膜病变具有较好的灵敏度和特异度,高质量的眼底照片可以筛查出绝大多数有临床意义的糖尿病视网膜病变。
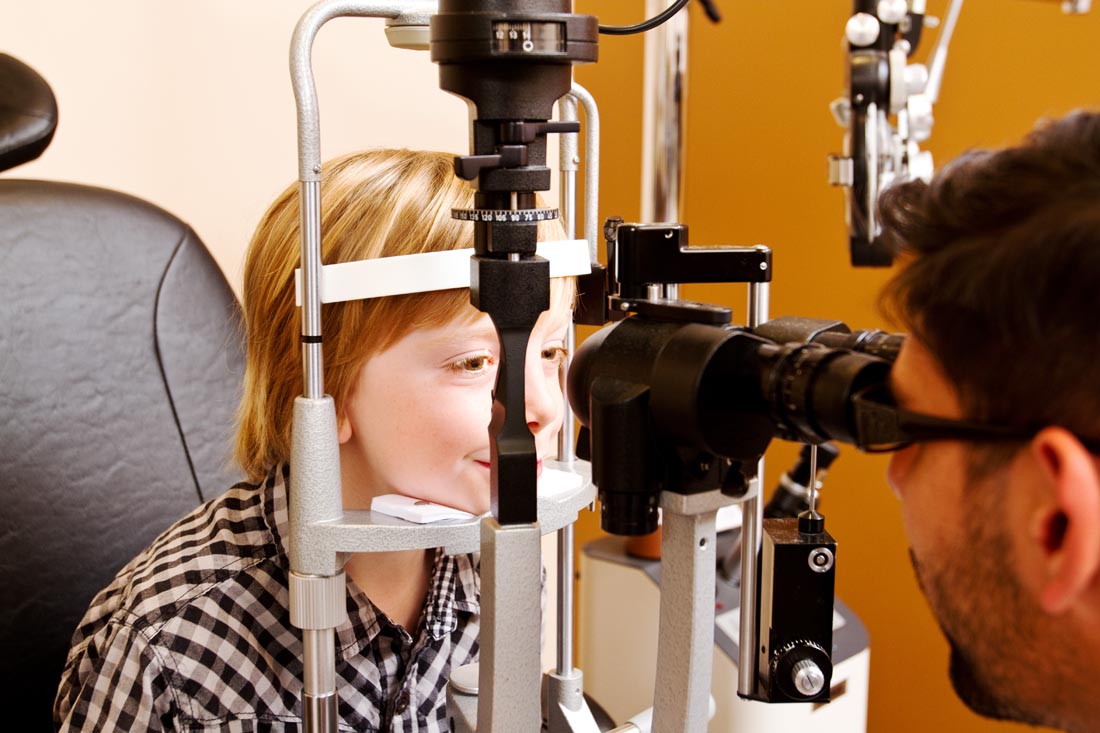
㈢转诊:
1、及时至眼科就诊:如果存在以下初筛结果,需及时至眼科就诊:无糖尿病视网膜病变、轻度非增生型糖尿病视网膜病变、无糖尿病性黄斑水肿于1年内至眼科诊查;中度非增生型糖尿病视网膜病变、非累及黄斑中心凹的糖尿病性黄斑水肿于3-6个月内至眼科诊查;重度非增生型糖尿病视网膜病变、增生型糖尿病视网膜病变、非累及黄斑中心凹的糖尿病性黄斑水肿需立即至眼科诊治。
2、急诊转眼科就诊:如果发现以下情况需当天急诊转至眼科就诊:突然的视力丧失;视网膜剥离;视网膜前或玻璃体出血;虹膜红变。
二、早治疗:
糖尿病视网膜病变可防、可控,早期诊断、有效治疗对延缓病变进展、减少视力丧失至关重要。糖尿病视网膜病变患者要定期随诊,接受必要的适当的视网膜光凝和玻璃体手术治疗,可以使90%的患者避免严重视力下降。通过对血糖、血压和血脂等危险因素的控制,期望糖尿病视网膜病变不再是成年人的首位致盲因素。
㈠ 健康教育
应该早期进行眼底检查,掌握糖尿病视网膜病变的危险因素相关知识,坚持健康的生活方式,定期复查,进而达到早防、早治。

㈡ 代谢紊乱的控制
1. 血糖的管理:血糖的波动以及低血糖会加重眼底改变,而良好的血糖控制,可以预防和(或)延缓尿病视网膜病变的发生及进展。推荐个体化的血糖控制目标,科学降糖,同时重视降糖的速度与幅度。日内最大和最小血糖值之差<4.4mmoL/L。
2、血压管理:血压下降对糖尿病视网膜病变有明显益处,建议:糖尿病合并高血压者推荐肾素-血管紧张素阻断剂为首选药物,但不推荐肾素-血管紧张素阻断剂作为血压正常的糖尿病患者预防视网膜病变的药物。
3. 血脂的调节:伴有高甘油三酯血症的轻度非增生型糖尿病视网膜病变患者,可采用非诺贝特治疗。非诺贝特在调节脂代谢紊乱、炎症、氧化应激、血管新生和细胞凋亡等方面有一定作用,可能与改善糖尿病视网膜病变的发生发展相关。
㈢ 抗血小板治疗:阿司匹林治疗对糖尿病视网膜病变的发病
及进展无明显影响。糖尿病视网膜病变不是使用阿司匹林治疗的禁忌证,该治疗不会增加糖尿病视网膜出血风险。
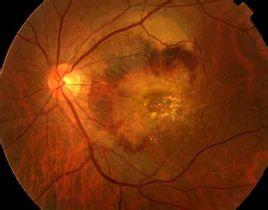
㈣ 针对糖尿病视网膜病变的内科治疗
1. 改善微循环、增加视网膜血流量:羟苯磺酸钙能降低血液的高黏滞性,抑制血小板聚集因子的合成和释放,能减轻或阻止视网膜微血管的渗漏,减少血管活性物质的合成,阻止微血管基底膜增厚。临床证据显示其可改善早期糖尿病视网膜病变,如微血管瘤、出血、硬性渗出,对中重度糖尿病视网膜病变的效果等待进一步证实。
2. 中医中药治疗:研究显示芪明颗粒、复方丹参滴丸、银杏叶片和复方血栓通胶囊等一些中药对糖尿病视网膜病变有辅助治疗作用。但中成药的选用必须适合该品种药物的中医证型,应该规范使用。
㈤眼科治疗:根据糖尿病视网膜病变的严重程度以及是否合并糖尿病性黄斑水肿;来决策是否选择激光治疗,必要时可行玻璃体切除手术。糖尿病性黄斑水肿的治疗方法包括激光治疗、抗血管内皮生长因子治疗和糖皮质激素治疗。
㈥ 妊娠合并糖尿病视网膜病变的治疗:对于女性糖尿病患者,妊娠会加速糖尿病视网膜病变的发生和发展,激光光凝术可用于治疗孕期重度非增生型糖尿病视网膜病变和增生型糖尿病视网膜病变。
参考文献:2018年糖尿病视网膜病变防治专家共识