
多发性硬化(multiple sclerosis,MS)是以中枢神经系统白质炎性脱髓鞘病变为主要特点的自身免疫病。本病最常累及的部位为皮层下、脑室周围白质,视神经,脊髓,小脑幕下结构(脑干、小脑),本病在症状和体征上呈现空间多发性和病程的时间多发性的特点,具体为中枢神经系统白质散在分布的多病灶与病程中呈现的缓解-复发。2018年5月11日,国家卫生健康委员会等5部门联合制定了《第一批罕见病目录》,多发性硬化被收录其中[1]。
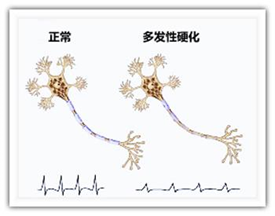
本病中青年人常见,儿童及老年患者亦可见到,男女患病之比约为1∶2,白种人及高纬度地区常见,亚洲人群非高发病人种。MS起病形式以亚急性起病多见,急性和隐匿起病仅见于少数病例,该病的临床特征绝大多数患者在临床上表现为空间和时间多发性。空间多发性是指病变部位的多发,时间多发性是指时间上多发,典型MS患者呈缓解-复发的过程,单时相MS多见于以脊髓征象起病的缓慢进展型MS和临床少见的病势凶险的急性MS。由于MS患者因临床部位不同或者相继受累,故其临床症状和体征多种多样,如肢体无力、感觉异常、眼部症状、发作性症状、共济失调等,部分患者还有认知功能障碍、精神状态以及自主神经症状(如尿频尿急等)。MS还可伴有周围神经损害和多种其他自身免疫性疾病,如风湿病、类风湿综合征、干燥综合征等,即有专家称其为“重叠综合征”。迄今为止,MS病因和发病机制尚未完全明确,可能是自身免疫、病毒感染、遗传倾向、环境因素及个体易感因素等综合作用的结果。
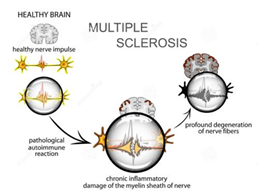
脑脊液(CSF)检查对MS的诊断具有重要意义,单核细胞数轻度增高或正常,一般在15×10e6/L以内,约1/3急性起病或恶化的病例可一定程度增高,通常不超过50×10e6/L。约40%MS病例CSF蛋白轻度增高,其中CSF-IgG为主的增高是其特点,CSF-IgG指数或CNS24小时IgG合成率异常见于约70%以上MS患者,CSF-IgG寡克隆带(oligoclonal bands,OB)是IgG鞘内合成的定性指标,CSF中存在OB而血清缺如才支持MS诊断。
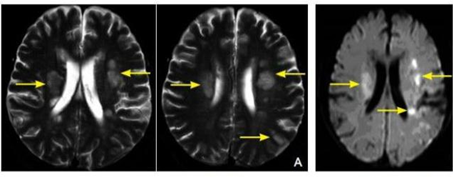
磁共振检查使得MS诊断进一步明确化,MS诊断不再只依赖临床标准,MS在MRI影像学上可见大小不一类圆形的T1低信号、T2高信号,常见于侧脑室前角与后角周围、半卵圆中心及胼胝体,或为融合斑,多位于侧脑室体部;脑干、小脑和脊髓可见斑点状不规则T1低信号及T2高信号斑块;病程长的患者多数可伴脑室系统扩张、脑沟增宽等脑白质萎缩征象。
典型的多发性硬化分为四型:(1)复发缓解型MS(RRMS) 疾病表现为明显的复发和缓解过程,每次发作后均基本恢复,不留或仅留下轻微后遗症。80%-85%MS患者最初为本类型。(2)继发进展型MS(SPMS) 约50%的RRMS患者在患病10-15年后疾病不再有复发缓解,呈缓慢进行性加重过程。(3)原发进展型MS(PPMS) 病程大于1年,疾病呈缓慢进行性加重,无缓解复发过程。约10%的MS患者表现为本类型。(4)进展复发型MS(PRMS) 疾病最初呈缓慢进行性加重,病程中偶尔出现较明显的复发及部分缓解过程,约5%的MS患者表现为本类型。(5)其他类型 a)良性型MS(benign MS):少部分MS患者在发病15年内几乎不留任何神经系统残留症状及体征,日常生活和工作无明显影响。目前对良性型无法做出早期预测。b)恶性型MS(malignant MS):又名爆发型MS(fulminant MS)或Marburg变异型MS(marburg variant MS),疾病呈爆发起病,短时间内迅速达到高峰,神经功能严重受损甚至死亡。[2]。
多发性硬化需要与视神经脊髓炎谱系疾病、急性播散性脑脊髓炎、瘤样脱髓鞘病等多种神经系统免疫性疾病需要鉴别。
参考文献
[1] 国家医政局. 关于公布第一批罕见病目录的通知[Z]. 2018:2018-5-31.
[2] 中华医学会神经病学分会神经免疫学组. 多发性硬化诊断和治疗中国专家共识(2014版)[J]. 中华神经科杂志,2015,48(5):362-367.
(图片及部分文字来自网络)