
世界上有一半的人口感染幽门螺杆菌(Hp)。现在不少常规体检中,都有关于幽门螺杆菌的检验,可一看到检查结果“Hp 阳性”,再加上最近美国将幽门螺杆菌加入新版致癌物质报告,很多人一看到就慌了!
“医生,我是不是胃溃疡了,我是不是胃癌了?!”
“感染率那么高,人人都要检测 Hp 吗?”
“Hp 阳性需要治疗吗?如何治疗?”
“Hp 是怎么传播的,如何简单预防?”
别着急,下面为您一一解答:
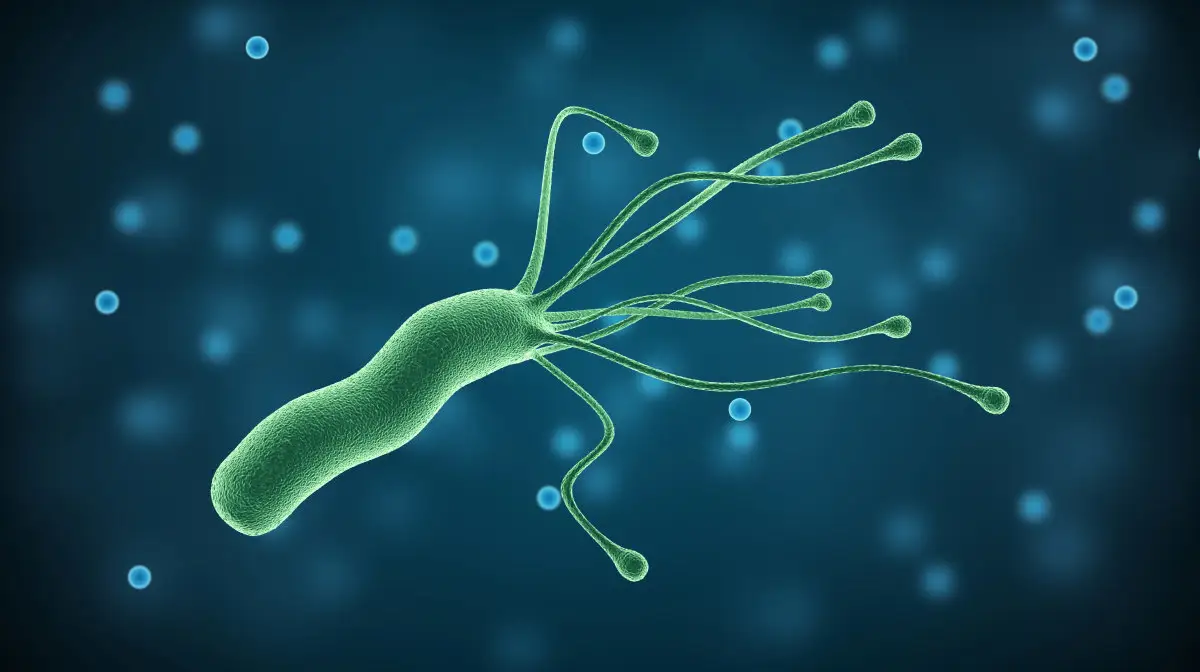
幽门螺杆菌跟它的名称一样,有独特的螺旋状结构及鞭毛,黏附于胃黏膜及细胞间隙中,能穿过厚厚的黏液层定居在胃黏膜表面。
幽门螺杆菌对人类“情有独钟”,人是它唯一的自然宿主。我国人群中约有50%的人感染了幽门螺杆菌。
1994年世界卫生组织将幽门螺杆菌列为胃癌的Ⅰ类致癌因子,从而将幽门螺杆菌与胃癌关联起来,对于谈癌色变的普通民众来说,无疑增加了对幽门螺杆菌的恐惧心理。
消化道黏膜具有天然的防护屏障和修复功能,正常情况下可抵御多种经口进入的细菌侵袭。
而幽门螺杆菌则可以突破此天然屏障,在胃上皮细胞表面定居后破坏胃黏膜的自我保护机制,造成胃黏膜的损伤,导致慢性胃炎、消化性溃疡的发生。幽门螺杆菌长期感染引起的黏膜炎症反应,可进一步诱发胃粘膜的恶性转化,发生胃癌及胃黏膜相关淋巴组织淋巴瘤等恶性病变。
虽然幽门螺杆菌感染率很高,又是胃病的危险因素,但并非感染了此细菌就一定会患溃疡病或胃癌。
胃病的发生除了有幽门螺杆菌在作祟,还与遗传因素、饮食结构不合理、喜吃腌制食品、烟酒嗜好、长期精神压抑、机体抵抗力弱等多种因素有关,与幽门螺杆菌协同作案,最终招来胃病。
研究认为感染了幽门螺杆菌,15%-20%的人可能会发展成消化性溃疡,而不到1%的人可发展成胃癌。
所以,对于幽门螺杆菌感染大可不必过度焦虑。
幽门螺杆菌感染本身一般不会引起不适症状,多在细菌引起胃黏膜损伤及临床疾病时才会出现相应的症状。
这也就解释了为什么很多的人感染了幽门螺杆菌并没有出现什么不适的表现,也就是所谓“无症状感染者”。
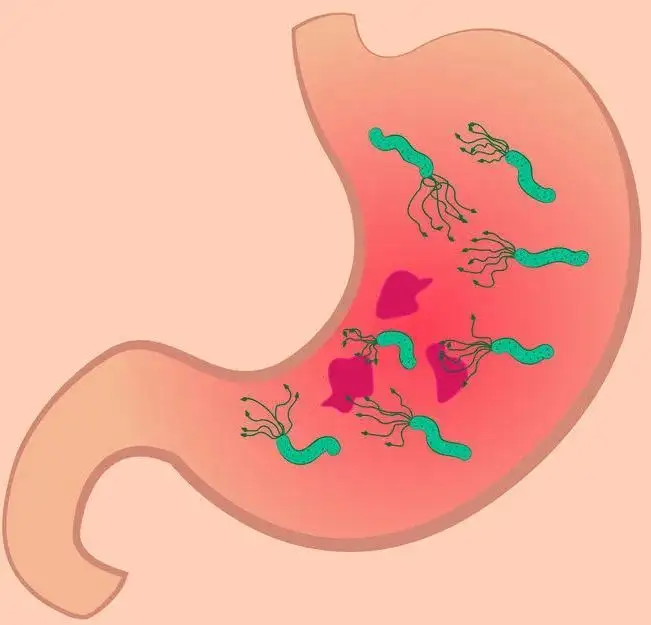
目前认为幽门螺杆菌感染后几乎100%会引起慢性活动性胃炎。
虽然将其定义为感染性疾病,但其中大部分为无症状感染者,没有不适症状。
而感染了幽门螺杆菌后疾病是否发展难以预测,胃癌发生隐匿,早期发现困难。
根除幽门螺杆菌可预防消化性溃疡、胃癌等疾病的发生,是预防胃癌可控的重要危险因素,根除细菌可减少传染源。
基于以上观点,目前主流推荐对于幽门螺杆菌无症状感染者建议治疗。

根除幽门螺杆菌的方法目前常用四联疗法,即口服四种药物包括质子泵抑制剂(抑制胃酸药)、铋剂(胃黏膜保护药)、加上两种抗生素(抗菌药),疗程一般为14天。
建议到医院消化科就诊,医生会根据每个病人的具体情况进行处方并给出专业指导。
服药期间绝大部分病人对药物耐受性良好,少部分人会出现胃部不适、腹胀、腹泻、头晕等,程度都比较轻,可以耐受不需要停药,疗程结束后可自行缓解。
按医嘱规律服药可保证疗效,服药期间不要饮酒,有特殊不适及时到医院复诊。
疗程结束1个月后复查尿素呼气试验观察幽门螺杆菌是否根除。
